Aunque la capacidad que tiene la reperfusión mecánica de lograr la recanalización epicárdica en casi todas las arterias ocluidas de forma aguda está acreditada, la reperfusión miocárdica óptima sigue siendo un asunto muy controvertido y solo se alcanza en el 50-70% de los pacientes con infarto de miocardio con elevación del segmento ST (IAMCEST)1. Ya se ha demostrado que son varios los factores que influyen en la reperfusión miocárdica incluido el grado de flujo TIMI (Thrombolysis in Myocardial Infarction), el tiempo de isquemia, la edad avanzada, la diabetes, la carga trombótica y el tamaño del vaso1-3. Por eso durante las últimas décadas, se han llevado a cabo diferentes estudios sobre tratamientos adyuvantes y dispositivos para mejorar la reperfusión tales como las terapias antitrombóticas4-5 y la trombectomía6.
El uso de stents coronarios, sobre todo stents farmacoactivos, es el tratamiento estándar7 habiéndose puesto especial atención durante la última década a las técnicas de implante de stent8 y a cómo influyen estas en los resultados de la intervención.
En un artículo publicado recientemente en REC: Interventional Cardiology, Vega et al.9 realizaron un ensayo aleatorizado para analizar el impacto que tiene la velocidad de desinflado del balón que despliega el stent en la perfusión miocárdica y en la evolución clínica de pacientes con IAMCEST tratados con implante directo del stent.
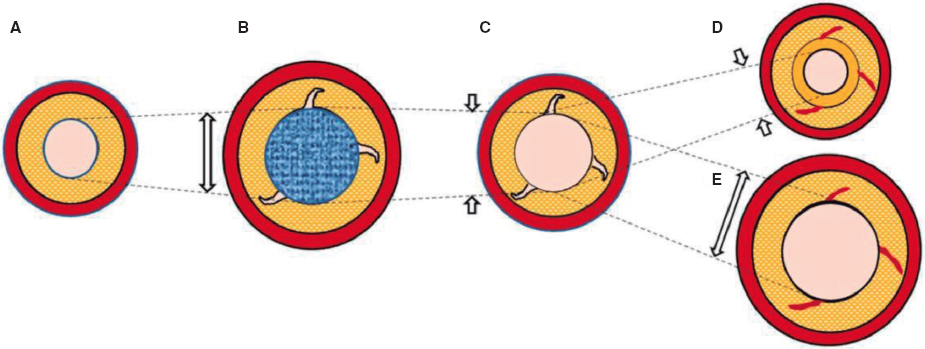
De hecho, se ha sugerido que el desinflado rápido del balón provoca cambios súbitos en el flujo coronario que pueden, a su vez, provocar el desprendimiento de material trombótico y fragmentos de placa que se ven alterados por la cobertura de los struts del stent10. Además, las variaciones de presión intravascular incrementan la tensión de cizallamiento provocando la desestabilización de la placa y disfunción endotelial11. Por otro lado, la presión hidrostática intersticial favorece la aparición de edema miocárdico y daño celular12.
De hecho, en las estrategias poscondicionamiento, el inflado del balón se ha propuesto como un mecanismo de protección frente al daño isquémico al inducir repetidas secuencias de isquemia-reperfusión que han demostrado ser capaces de reducir el tamaño del infarto13.
En un estudio aleatorizado previo que inscribió a 211 pacientes, Gu et al.14 observaron un mejor flujo coronario con la estrategia de desinflado lento del sistema de liberación del stent acompañado, sin embargo, de un descenso no significativo del fenómeno de no-reflow y nulos efectos sobre los resultados clínicos a largo plazo.
No obstante, el objetivo primario del estudio fue el recuento de fotogramas TIMI corregido, un índice del flujo coronario, mientras que Vega et al.9 hicieron una valoración del grado de blush miocárdico (GBM) y resolución del segmento ST, 2 parámetros de perfusión miocárdica que pueden verse condicionados por otros factores.
De hecho, el estudio español9 coincide con lo descrito en anteriores publicaciones más extensas8 que aseguran que la diabetes, la hipertensión, la insuficiencia renal, los parámetros hemodinámicos y la localización de la lesión fueron predictores independientes del GBM. Por lo tanto, se puede argumentar que el desinflado lento del balón podría haber contribuido al éxito de la reperfusión epicárdica, si bien esto no se tradujo en diferencias en la microcirculación ni en el salvamento miocárdico.
Además, aunque el uso extendido de la trombectomía y los inhibidores de la glucoproteína IIb/IIIa en toda la cohorte de pacientes, como indican muy acertadamente los autores, no es representativo de las actuales estrategias recomendadas por las guías de práctica clínica en materia de intervenciones coronarias percutáneas (ICP) primarias, sí podría haber evitado dichas complicaciones y minimizado cualquier posible beneficio derivado de la estrategia de desinflado lento del sistema de liberación. De hecho, anteriores estudios y metanálisis han demostrado que la administración de estos potentes agentes antiplaquetarios durante la realización de una ICP primaria, como estrategia individualizada principalmente15, podría traducirse en una mejor reperfusión miocárdica y una mortalidad más baja.
Además, el hecho de que el estudio de Vega et al.9 limitara la inclusión solo a lesiones aptas para recibir un implante directo de stent podría haber hecho que se seleccionara una población de riesgo más bajo en la que la presencia de un GBM alterado fue muy baja (en torno al 25% de la población del estudio).
Por último, como el estudio fue interrumpido por futilidad tras incluir al 50% de la muestra predefinida, no se puede descartar que, con una población más extensa y con diferentes objetivos, hubiese podido aparecer cualquier diferencia. Por lo tanto, está plenamente justificado realizar, en un futuro, estudios más extensos con una población de pacientes con IAMCEST más heterogénea y de mayor riesgo, lesiones más complejas, un índice más alto de comorbilidades y un menor uso de inhibidores de la glucoproteína IIb/IIIa, para definir mejor el posible papel que juega el desinflado del balón durante una ICP primaria en lo referente a las complicaciones periprocedimiento, la reperfusión miocárdica y los resultados clínicos a corto y largo plazo.
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERESES
Ninguno.
BIBLIOGRAFÍA
1. De Luca G, van 't Hof AW, Ottervanger JP, et al. Unsuccessful reperfusion in patients with ST-segment elevation myocardial infarction treated by primary angioplasty. Am Heart J. 2005;150:557-562.
2. De Luca G, van 't Hof AW, Ottervanger JP, et al. Ageing, impaired myocardial perfusion, and mortality in patients with ST-segment elevation myocardial infarction treated by primary angioplasty. Eur Heart J. 2005;26:662-666.
3. Timmer JR, van der Horst IC, de Luca G, et al. Zwolle Myocardial Infarction Study Group. Comparison of myocardial perfusion after successful primary percutaneous coronary intervention in patients with ST-elevation myocardial infarction with versus without diabetes mellitus. Am J Cardiol. 2005;95:1375-1377.
4. De Luca G, Navarese EP, Cassetti E, Verdoia M, Suryapranata H. Meta-analysis of randomized trials of glycoprotein IIb/IIIa inhibitors in high-risk acute coronary syndromes patients undergoing invasive strategy. Am J Cardiol. 2011;107:198-203.
5. Verdoia M, Schaffer A, Barbieri L, et al. Benefits from new ADP antagonists as compared with clopidogrel in patients with stable angina or acute coronary syndrome undergoing invasive management:a meta-analysis of randomized trials. J Cardiovasc Pharmacol. 2014;63:339-350.
6. De Luca G, Navarese EP, Suryapranata H. A meta-analytic overview of thrombectomy during primary angioplasty. Int J Cardiol. 2013;166:606-612.
7. Di Lorenzo E, Sauro R, Varricchio A, et al. Randomized comparison of everolimus-eluting stents and sirolimus-eluting stents in patients with ST elevation myocardial infarction:RACES-MI trial. JACC Cardiovasc Interv. 2014;7:849-856.
8. Capozzolo C, Piscione F, De Luca G, et al. Direct coronary stenting:effect on coronary blood flow, immediate and late clinical results. Catheter Cardiovasc Interv. 2001;53:464-473.
9. Vega B, Pérez de Prado A, Rondán J, et al. Deflation speed of the stent delivery system and primary angioplasty results:a randomized study. REC Interv Cardiol. 2022;4(2):91-98.
10. Hong YJ, Jeong MH, Choi YH, et al. Impact of plaque components on no-reflow phenomenon after stent deployment in patients with acute coronary syndrome:a virtual histology-intravascular ultrasound analysis. Eur Heart J. 2011;32:2059-2066.
11. Han D, Starikov A, ÓHartaigh B, et al. Relationship Between Endothelial Wall Shear Stress and High-Risk Atherosclerotic Plaque Characteristics for Identification of Coronary Lesions That Cause Ischemia:A Direct Comparison With Fractional Flow Reserve. J Am Heart Assoc. 2016;5:e004186.
12. Garcia-Dorado D, Oliveras J. Myocardial oedema:a preventable cause of reperfusion injury?Cardiovasc Res. 1993;27:1555-1563.
13. Xing Z, Tang L, Huang J, Peng X, Hu X. Effects of ischaemic postconditioning on outcomes of patients with ST-segment elevation myocardial infarction who underwent primary percutaneous coronary intervention:a meta-analysis. BMJ Open. 2019;9:e022509.
14. Gu J, Zhuo Y, Liu TJ, et al. Balloon Deflation Strategy during Primary Percutaneous Coronary Intervention in Acute ST-Segment Elevation Myocardial Infarction:A Randomized Controlled Clinical Trial and Numerical Simulation-Based Analysis. Cardiol Res Pract. 2020;2020:4826073.
15. De Luca G, Smit JJ, Ernst N, et al. Impact of adjunctive tirofiban administration on myocardial perfusion and mortality in patients undergoing primary angioplasty for ST-segment elevation myocardial infarction. Thromb Haemost. 2005;93:820-823.
* Autor para correspondencia: Department of Cardiology, Azienda Ospedaliera-Universitaria “Maggiore della Carità”, Eastern Piedmont University, Corso Mazzini 18, 28100 Novara, Italia.
Correo electrónico: giuseppe.deluca@maggioreosp.novara.it (G. De Luca).