RESUMEN
El estudio ISCHEMIA, cuyos resultados se presentaron en el congreso de la American Heart Association en 2019, tiene como objetivo principal determinar si una estrategia invasiva inicial de cateterización cardiaca y revascularización exitosa, junto con el tratamiento médico óptimo, reduce el objetivo primario combinado de muerte cardiovascular o infarto de miocardio en pacientes con síndrome coronario crónico, en comparación con una estrategia conservadora inicial de tratamiento médico óptimo. De 5.179 pacientes, se aleatorizaron 2.588 para seguir una estrategia invasiva y 2.591 para una estrategia conservadora. A los 4 años de seguimiento, el objetivo primario no mostró diferencias significativas entre ambos grupos, lo que generó un gran revuelo mediático. En nuestra opinión, debemos ser prudentes al interpretar los resultados de un estudio aún sin publicar. No obstante, es innegable que el estudio ISCHEMIA aborda la importante cuestión de que el tratamiento médico más potente en pacientes con síndrome coronario crónico ha demostrado modificar la evolución natural de la enfermedad.
Palabras clave: Estrategia conservadora. Estrategia invasiva. Síndrome coronario crónico.
ABSTRACT
The primary endpoint of the ISCHEMIA trial, whose results were presented at the American Heart Association congress back in 2019, was to determine whether an initial invasive strategy of cardiac catheterization and successful revascularization plus optimal medical treatment would reduce the primary composite endpoint of cardiovascular death or myocardial infarction in patients with chronic coronary syndrome compared to an initial conservative strategy of optimal medical treatment. Out of 5179 patients, 2588 were randomized to receive an invasive strategy and 2591 to receive conservative strategy. At the 4-year follow-up, the primary endpoint showed no significant differences between both groups revolutionizing mass media. In our opinion, we should be cautious when interpreting the results of a study that has not been published yet. There is no doubt, however, that the ISCHEMIA trial deals with an important matter, that the most powerful medical treatment was able to modify the natural history of this disease in patients with chronic coronary syndrome.
Keywords: Chronic coronary syndrome. Conservative strategy. Invasive strategy.
Abreviaturas: CON: estrategia conservadora; ICP: intervención coronaria percutánea; INV: estrategia invasiva; SCC: síndrome coronario crónico; TMO: tratamiento médico óptimo.
INTRODUCCIÓN
Según las recomendaciones actuales de las guías de práctica clínica, en los pacientes con síndromes coronarios crónicos (SCC) el tratamiento médico óptimo (TMO) es fundamental para mejorar los síntomas, reducir la progresión de la aterosclerosis y prevenir los eventos aterotrombóticos. La revascularización coronaria desempeña un papel fundamental en el abordaje de estos pacientes, como tratamiento complementario al TMO. Asimismo, en estudios clásicos ha demostrado tanto un alivio de la sintomatología como una mejora del pronóstico1-3. Sin embargo, en estudios contemporáneos los beneficios de la revascularización sistemática en pacientes con SCC han sido cuestionados por las tasas similares de muerte y de infarto de miocardio observadas en los tratados con TMO con y sin intervención coronaria percutánea (ICP) en el ensayo COURAGE4, y con y sin ICP o revascularización coronaria quirúrgica en el ensayo BARI 2D5. Estos estudios presentan unas características comunes que los investigadores del ensayo ISCHEMIA (NCT01471522) han tenido muy en cuenta al diseñar el estudio: a) hay un sesgo de selección en ambos estudios, ya que la aleatorización se realiza tras conocer la anatomía coronaria; b) entre los criterios de inclusión no se requiere un umbral mínimo de isquemia miocárdica; y c) solo se utilizaron stents recubiertos en un número muy pequeño de pacientes.
DISEÑO Y OBJETIVOS DEL ESTUDIO
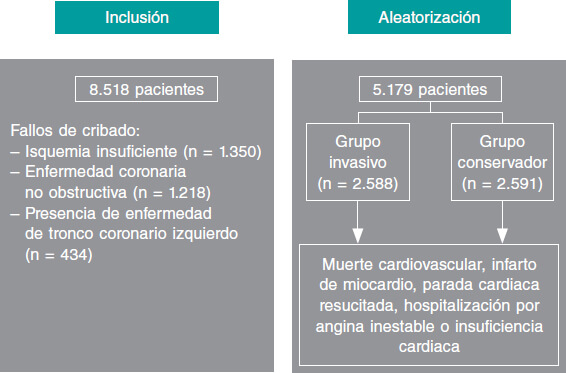
El objetivo principal original del estudio ISCHEMIA fue determinar si una estrategia invasiva inicial (INV) de cateterización cardiaca y revascularización exitosa (con ICP o revascularización quirúrgica), junto con el TMO, reduciría el objetivo primario combinado de muerte cardiovascular o infarto de miocardio en pacientes con SCC e isquemia moderada o grave (con síntomas médicamente controlables o ausentes), en comparación con una estrategia conservadora inicial (CON) de TMO únicamente, reservando la cateterización para los casos de fracaso del TMO (figura 1). Los objetivos secundarios fueron la muerte cardiovascular o el infarto de miocardio, y objetivos de calidad de vida. El estudio se inició en julio de 2012, y en junio de 2017, ante la baja tasa de eventos, el panel de asesores independientes del National Heart, Lung, and Blood Institute (NHLBI) decidió modificar el doble objetivo primario del estudio por un combinado de 5 variables: muerte cardiovascular, infarto de miocardio, parada cardiaca resucitada y hospitalización por angina inestable o insuficiencia cardiaca6. La mediana de seguimiento fue de 3,3 años.
Figura 1. Flujo de pacientes desde la inclusión hasta la aleatorización.
Como puntos interesantes del diseño del estudio podemos destacar:
- - El grado de isquemia para valorar si un paciente cumplía los requisitos del estudio se establecía según unos criterios predefinidos utilizando alguna de las siguientes exploraciones complementarias: estudios de medicina nuclear, ecocardiograma de estrés, resonancia magnética cardiaca o ergometría.
- - Los principales criterios de exclusión incluían la presencia de insuficiencia cardiaca, síndrome coronario agudo o revascularización recientes, fracción de eyección del ventrículo izquierdo < 35%, estenosis del tronco coronario > 50% (el estudio requería realizar una tomografía computarizada previamente a la aleatorización) o angina no controlada al inicio del estudio, a pesar de recibir tratamiento médico máximo.
RESULTADOS
De 8.518 pacientes cribados, se aleatorizó a 5.179 para seguir una estrategia INV (n = 2.588) o CON (n = 2.591), y se hizo un seguimiento durante una mediana de 3,3 años (figura 1). Las características basales de ambos grupos no diferían de manera significativa7,8. La edad media fue de 64 años y el 23% de los pacientes eran mujeres. La fracción de eyección media era del 60%. En el 75% de los casos se realizó un test de isquemia con imágenes y en el 25% restante se realizó una ergometría. De los pacientes aleatorizados, un laboratorio centralizado determinó que el 54% tenían isquemia grave, un 33% moderada, un 12% ligera o ausente, y un 1% no interpretable. Entre los pacientes de la rama INV se revascularizó al 80%; el 74% mediante ICP y el resto mediante cirugía de revascularización coronaria. De los pacientes no revascularizados, dos tercios no tenían enfermedad coronaria significativa y un tercio presentaban enfermedad coronaria extensa no revascularizable.
El objetivo primario del estudio a 4 años de seguimiento se presentó en el 15,5% y el 13,6%, en las ramas CON e INV, respectivamente, sin diferencias significativas (hazard ratio [HR] ajustado = 0,93 [0,8-1,08]; p = 0,34). Hubo una tendencia a una mayor tasa de eventos en los primeros 6 meses para la rama INV, que se invirtió a favor de esta a los 2 años de seguimiento. En cuanto al infarto de miocardio, el espontáneo se redujo en la rama INV (HR ajustado = 0,67 [0,53-0,83]; p < 0,01), mientras que el periprocedimiento fue mayor en esta rama (HR ajustado = 2,98 [1,87-4,74]; p < 0,01).
COMENTARIO
El estudio ISCHEMIA se presentó en 3 sesiones de late breaking clinical trials del congreso de la American Heart Association celebrado en Filadelfia en noviembre de 2019: resultados clínicos, de calidad de vida y resultados en pacientes con enfermedad renal avanzada7. Desde entonces se ha generado un gran revuelo mediático9, con la consiguiente preocupación por parte de varios colectivos de pacientes ante un mensaje que se les ha transmitido en diferentes medios: «a miles de pacientes se les está sometiendo a procedimientos innecesarios».
En nuestra opinión, debemos ser prudentes al interpretar los resultados de un estudio que ha causado tal revuelo, sin que dichos resultados estén aún publicados. Lo que es innegable, y de elogio a los investigadores, es que ISCHEMIA ha investigado una importante cuestión: el abordaje de pacientes con enfermedad coronaria estable (ahora denominado SCC) con el tratamiento médico más potente que ha demostrado modificar la evolución natural de la enfermedad.
De toda la información disponible del estudio, destacaríamos 4 puntos:
- - Fue un estudio bastante difícil de llevar a cabo, en el que la inclusión de pacientes fue muy lenta en la mayoría de los centros participantes. Por ello, antes de llegar al 50% de los eventos calculados para el objetivo primario del estudio, este se tuvo que cambiar para poder aumentar así el número de eventos, lo cual es una práctica no deseable al realizar un estudio10.
- - Los criterios de inclusión fueron muy rigurosos. Para poder incluir un paciente debía demostrase la presencia de enfermedad coronaria en una tomografía computarizada (estudio anatómico) y posteriormente demostrar isquemia significativa (estudio funcional, el 50% de los aleatorizados mediante estudios de medicina nuclear), algo poco habitual en el abordaje de estos pacientes en nuestro medio.
- - Por otra parte, ISCHEMIA es un estudio sobre el abordaje de pacientes con enfermedad coronaria estable, y no sobre revascularización frente a no revascularización, tal como se anunció en muchos medios. Este aspecto queda muy claro si se analizan los siguientes datos: solo se revascularizó al 80% de los pacientes del grupo INV y hasta el 23% de los sujetos asignados al grupo CON recibió revascularización. Tampoco ISCHEMIA es un estudio de ICP, ya que solo el 74% de los pacientes sometidos a revascularización fueron tratados con esta técnica, mientras que la cirugía de revascularización coronaria se realizó en el resto de los casos. Esto significa que 1 de cada 5 pacientes del grupo INV no recibió revascularización y 1 de cada 4 pacientes en el grupo CON se sometió a revascularización.
- - Los resultados principales del estudio muestran que, al comparar ambas estrategias, existen riesgos similares de presentar el objetivo combinado de muerte cardiovascular, infarto de miocardio, parada cardiaca resucitada y hospitalización por angina inestable o insuficiencia cardiaca. Analizando el resto de los objetivos del estudio se puede afirmar que una estrategia CON conlleva menor riesgo de presentar infarto de miocardio periprocedimiento (por razones obvias) u hospitalización por insuficiencia cardiaca, mientras que una estrategia inicial INV conlleva menor riesgo de padecer infarto de miocardio espontáneo u hospitalización por angina inestable, y se asocia a un innegable beneficio sintomático y una mejora de la calidad de vida en los pacientes con síntomas anginosos. Al analizar los acontecimientos adversos es evidente que el infarto de miocardio periprocedimiento no presenta el mismo valor pronóstico que el infarto de miocardio espontáneo. Además, tanto las curvas del infarto de miocardio espontáneo como el criterio de valoración primario siguen divergiendo al final del seguimiento, lo que favorece la estrategia de revascularización, a pesar del gran número de pacientes del grupo CON que se sometieron a ella, por lo que será muy importante ver los resultados a más largo plazo.
En resumen, ISCHEMIA es un estudio histórico que sin duda restablece la importancia del manejo médico agresivo en los pacientes con enfermedad coronaria estable. Sin embargo, antes de declararlo una victoria contra la revascularización hay que ser consciente de la mejora de la calidad de vida que ofrece la revascularización y de las limitaciones inherentes de un estudio aún no publicado, algunas de las cuales se han comentado en este artículo.
CONFLICTO DE INTERESES
Ninguno.
BIBLIOGRAFÍA
1. Knuuti J, Wijns W, Saraste A, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41:407-477.
2. Fleg JL, Forman DE, Berra K, et al. Secondary prevention of atherosclerotic cardiovascular disease in older adults:a scientific statement from the American Heart Association. Circulation. 2013;128:2422-2446.
3. Hachamovitch R, Rozanski A, Shaw LJ, et al. Impact of ischaemia and scar on the therapeutic benefit derived from myocardial revascularization vs. medical therapy among patients undergoing stress-rest myocardial perfusion scintigraphy. Eur Heart J. 2011;32:1012-1024.
4. Boden WE, O'Rourke RA, Teo KK, et al.;COURAGE Trial Research Group. Optimal medical therapy with or without PCI for stable coronary disease. N Engl J Med. 2007;356:1503-1516.
5. BARI 2D Study Group. A randomized trial of therapies for type 2 diabetes and coronary artery disease. N Engl J Med. 2009;360:2503-2515.
6. ISCHEMIA Trial Research Group, Maron DJ, Hochman JS, et al. International Study of Comparative Health Effectiveness with Medical and Invasive Approaches (ISCHEMIA) trial:Rationale and design. Am Heart J. 2018;201:124-135.
7. American Heart Association. International Study of Comparative Health Effectiveness With Medical and Invasive Approaches (ISCHEMIA). Disponible en:https://professional.heart.org/professional/ScienceNews/UCM_505226_ISCHEMIA-Clinical-Trial-Details.jsp. Consultado 20 Ene 2020.
8. Hochman JS, Reynolds HR, Bangalore S, et al. Baseline Characteristics and Risk Profiles of Participants in the ISCHEMIA Randomized Clinical Trial. JAMA Cardiol. 2019;4:273-286.
9. Biondi-Zoccai G, Frati G, Romagnoli E, et al. Final results of the ISCHEMIA trial:distinguishing mass media coverage from clinical interpretation. Minerva Cardioangiol. 2019. https://doi.org/10.23736/S0026-4725.19.05106-5.
10. Maron DJ, Harrington RA, Hochman JS. Planning and Conducting the ISCHEMIA Trial. Circulation. 2018;138:1384-1386.