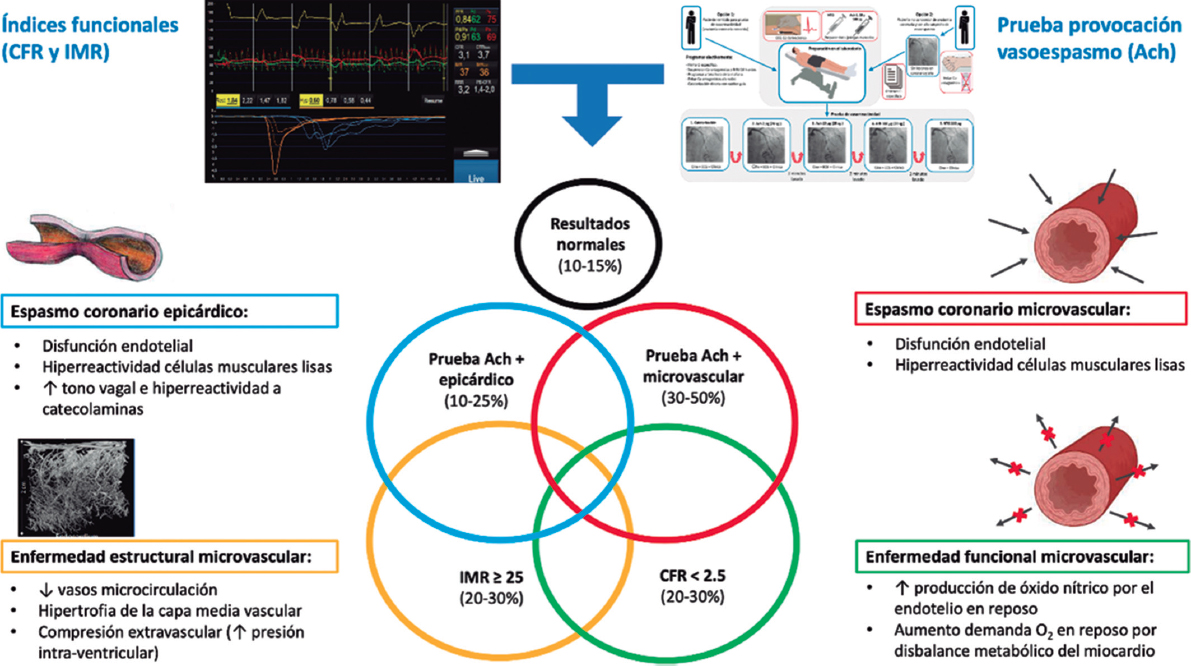
Sr. Editor:
La pericarditis constrictiva (PC) es una causa de insuficiencia cardiaca diastólica secundaria a la presencia de un pericardio no distensible. La sospecha diagnóstica resulta fundamental, pues si bien es una afección potencialmente curable, se asocia a una elevada morbimortalidad si no se trata1. Su diagnóstico diferencial con la miocardiopatía restrictiva puede suponer un auténtico reto2. Se presenta un caso en el que el estudio hemodinámico invasivo mediante cateterismo cardiaco demostró su vigencia e importancia diagnóstica en la toma de decisiones terapéuticas.
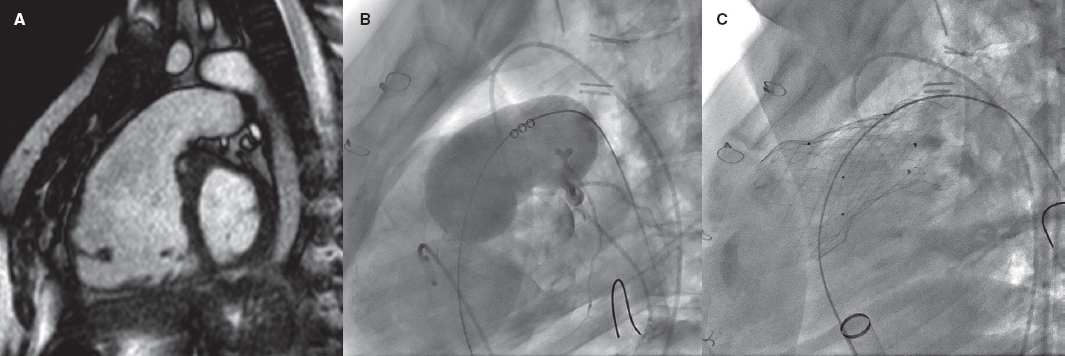
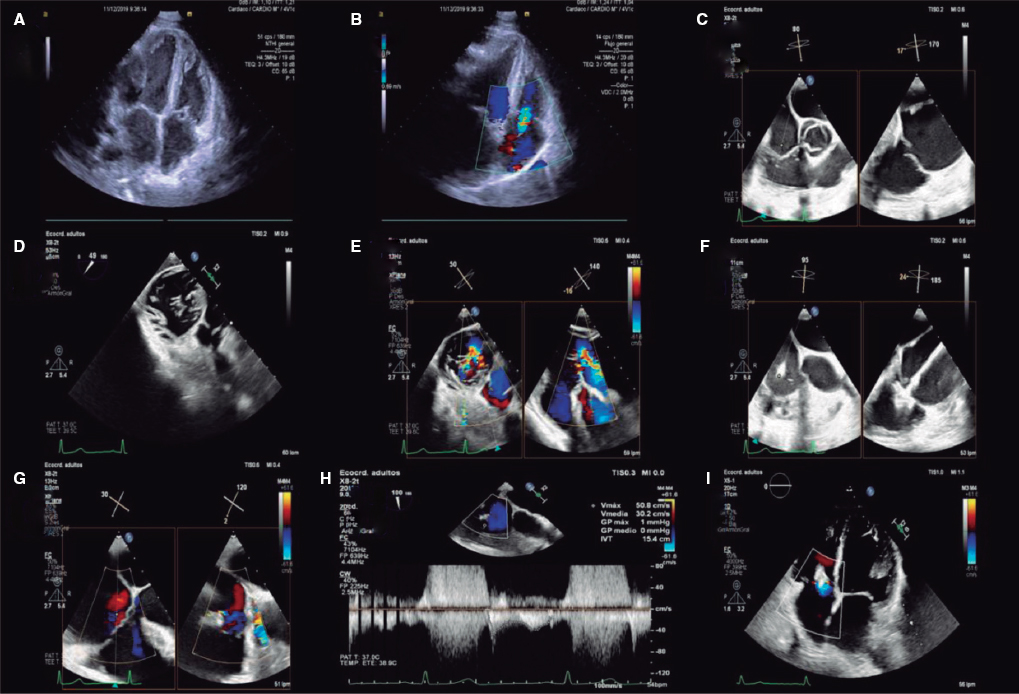
Se describe el caso de una mujer de 59 años, hipertensa y exfumadora, con antecedentes de linfoma de Hodgkin a los 18 años —por el que recibió telecobaltoterapia y quimioterapia— y de carcinoma localizado de mama izquierda tratado con mastectomía a los 52 años. Reingresó por segunda vez en 2 meses debido a un cuadro grave de insuficiencia cardiaca derecha con presencia de signo de Kussmaul (vídeo 1 del material adicional). Se realizó una ecocardiografía transtorácica que, debido a la pésima ventana acústica, solo mostró un engrosamiento pericárdico y una función sistólica biventricular preservada sin valvulopatías significativas. Ante la existencia de una calcificación grave pericárdica (figura 1), su clínica y su historia de radiación torácica, se solicitó un cateterismo cardiaco para confirmar la sospecha de PC posradioterapia e indicar una pericardiectomía quirúrgica.
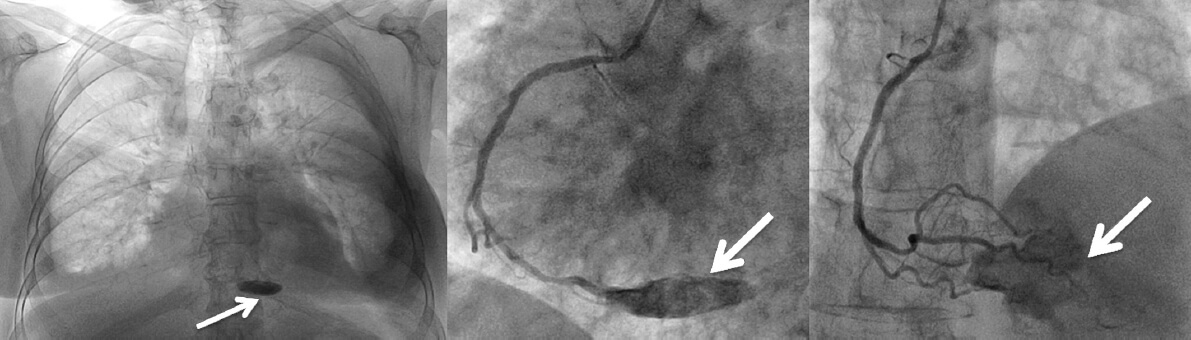
Figura 1. Calcificación pericárdica inferior (flechas).
El estudio hemodinámico determinó un índice cardiaco reducido (1,82 l/min/m2) y un importante aumento de presiones en las cavidades cardiacas derechas, y mostró otros signos clásicos de pericarditis constrictiva1-3, como los senos x e y marcadamente profundos en la aurícula derecha (figura 2A) y la morfología dip-plateau en la curva de presión del ventrículo derecho (figura 2B). El registro simultáneo de las presiones de ambos ventrículos permitió visualizar también la igualación de sus presiones telediastólicas (figura 2C), aunque descartó el esperado aumento de interdependencia ventricular, con la existencia de cambios en paralelo en ambas presiones con los movimientos respiratorios (figura 2D). La paciente presentaba además una hipertensión pulmonar moderada poscapilar (figura 2E y 2F). No se encontraron lesiones coronarias significativas, aunque las ramas más distales de la arteria coronaria derecha se encontraban «fijadas» a nivel de la calcificación pericárdica inferior (figura 1 y vídeo 2 del material adicional), un hallazgo considerado específico de PC1.
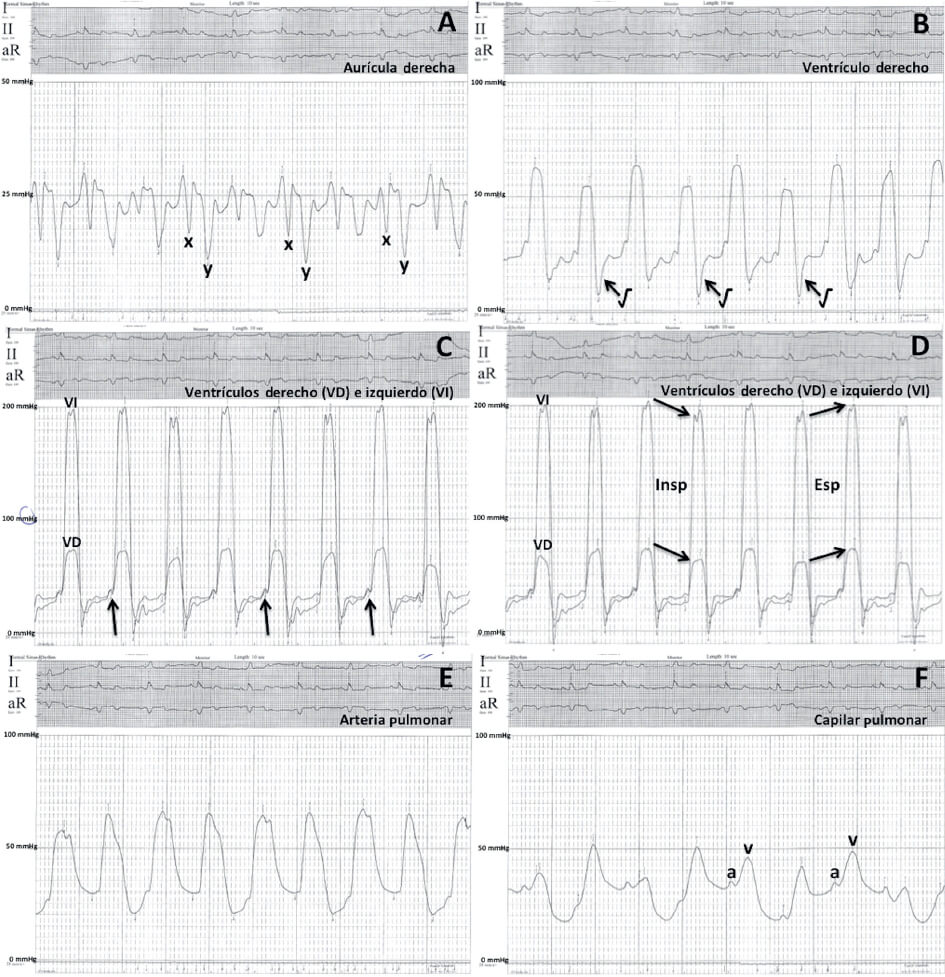
Figura 2. Registro de presiones. A: aurícula derecha (media 22 mmHg) con senos x e y profundos; B: ventrículo derecho (61/10-27 mmHg) con signo de raíz cuadrada (flecha); C y D: ventrículos derecho e izquierdo con igualación de ambas presiones telediastólicas (flechas), pero con descenso en paralelo (concordancia ventricular) de las curvas de presión durante la inspiración (Insp) y aumento en paralelo durante la espiración (Esp); E: arteria pulmonar (65/25(42) mmHg); y F: capilar pulmonar (31 mmHg) con onda v prominente.
Debe considerarse el diagnóstico de PC ante la presencia de síntomas de insuficiencia cardiaca fundamentalmente derecha. Los hallazgos clínicos y las pruebas diagnósticas no invasivas permiten diagnosticarla en el 70% de los casos1. Sin embargo, el resto de los pacientes podrían necesitar un cateterismo cardiaco para la correcta diferenciación entre PC y miocardiopatía restrictiva, muy especialmente aquellos con antecedente de radioterapia o de cirugía cardiaca en los que a menudo coexisten las afectaciones pericárdica y miocárdica2,3.
Los criterios clásicos de PC (p. ej., llenado ventricular rápido precoz o ecualización de las presiones telediastólicas de las 4 cámaras cardiacas, ausencia de hipertensión pulmonar, etc.) tienen unas bajas sensibilidad y especificidad para realizar el diagnóstico diferencial con la miocardiopatía restrictiva1-3. En la actualidad se considera que las variaciones respiratorias dinámicas de las presiones intracardiacas tienen una gran precisión1,2, con una sensibilidad del 97% y un valor predictivo positivo del 100%, para identificar pacientes con PC3. En la PC hay una disociación entre las presiones intratorácicas e intracardiacas, con una reducción en la presión intratorácica que no se transmite a las cavidades cardiacas durante la inspiración, lo que conduce a una reducción en el llenado del ventrículo izquierdo. En presencia de un pericardio no distensible, con un volumen intrapericárdico relativamente fijo, la reducción del llenado del ventrículo izquierdo aumenta simultáneamente el llenado del ventrículo derecho. Con la espiración ocurre lo contrario. Este aumento de la interdependencia ventricular se traduce directamente en una alteración de las presiones sistólicas ventriculares. En otros escenarios clínicos hay un aumento y un descenso de ambas presiones en paralelo con el ciclo respiratorio (concordancia ventricular), pero en el caso de la PC esas variaciones son discordantes1,2, lo cual es un marcador altamente sensible y específico3 que no se logró encontrar en nuestra paciente.
Si bien el ecocardiograma Doppler puede valorar estos cambios con la fase respiratoria mediante el análisis del flujo transmitral y los movimientos del tabique1, es habitual que los pacientes que han sido sometidos a cirugía cardiaca o a radioterapia presenten ventanas acústicas que compliquen o impidan su valoración. Como se ha comprobado, la detección de un engrosamiento o de una calcificación pericárdica en las diferentes pruebas de imagen tampoco refleja necesariamente una fisiopatología puramente constrictiva3.
Nuestro estudio hemodinámico evidencia una probable forma mixta de constricción y restricción miocárdica secundaria a la radiación torácica sufrida por la paciente en su juventud. Con los datos presentados en este trabajo, creemos que el caso refuerza la necesidad de realizar una evaluación hemodinámica muy precisa de estos pacientes antes de indicar cualquier intervención quirúrgica2, más aún cuando la mortalidad perioperatoria de la pericardiectomía en ellos puede superar el 20%1. Por ello, se optó inicialmente por una actitud conservadora, en espera de la evolución clínica tras una lenta y adecuada optimización del tratamiento médico.
MATERIAL ADICIONAL
Video 1. Ruiz-Garcia J. DOI: 10.24875/RECIC.M19000022
Video 2. Ruiz-Garcia J. DOI: 10.24875/RECIC.M19000022
Bibliografía
1. Miranda WR, Oh JK. Constrictive Pericarditis:A Practical Clinical Approach. Prog Cardiovasc Dis. 2017;59:369-379.
2. Geske JB, Anavekar NS, Nishimura RA, Oh JK, Gersh BJ. Differentiation of Constriction and Restriction:Complex Cardiovascular Hemodynamics. J Am Coll Cardiol. 2016;68:2329-2347.
3. Talreja DR, Nishimura RA, Oh JK, Holmes DR. Constrictive pericarditis in the modern era:novel criteria for diagnosis in the cardiac catheterization laboratory. J Am Coll Cardiol. 2008;51:315-319.
Autor para correspondencia: Servicio de Cardiología, Hospital Universitario de Torrejón, Mateo Inurria s/n, 28850 Torrejón de Ardoz, Madrid, España.
Correo electrónico: j.ruizgarcia@hotmail.com (J. Ruiz-García).