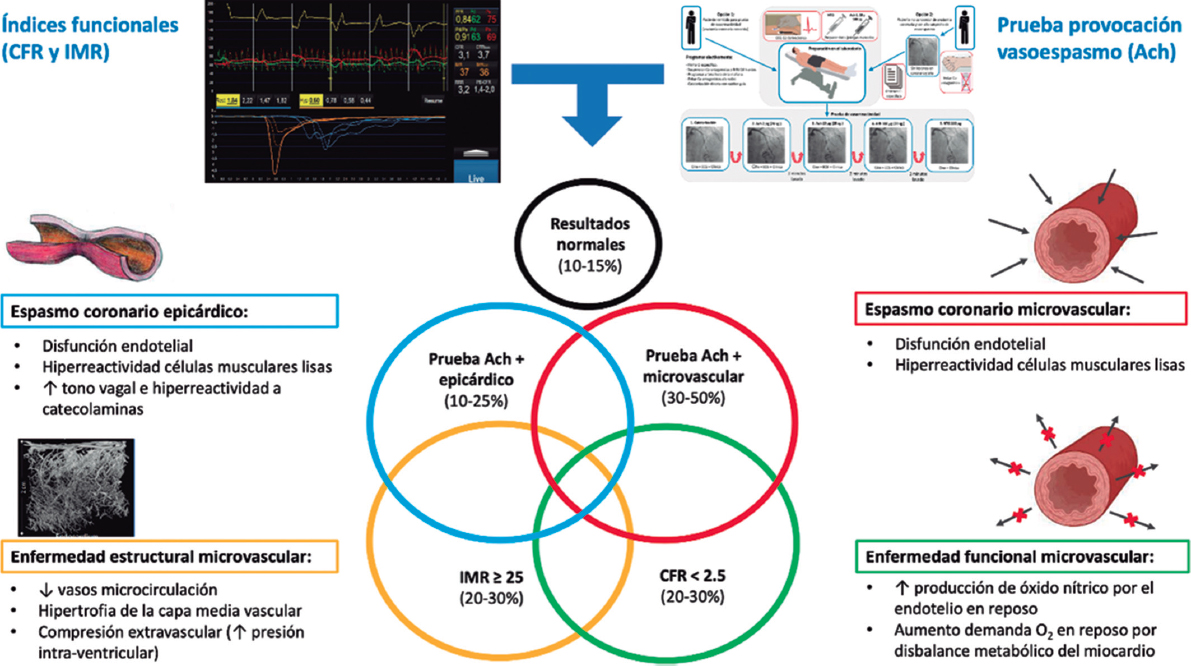
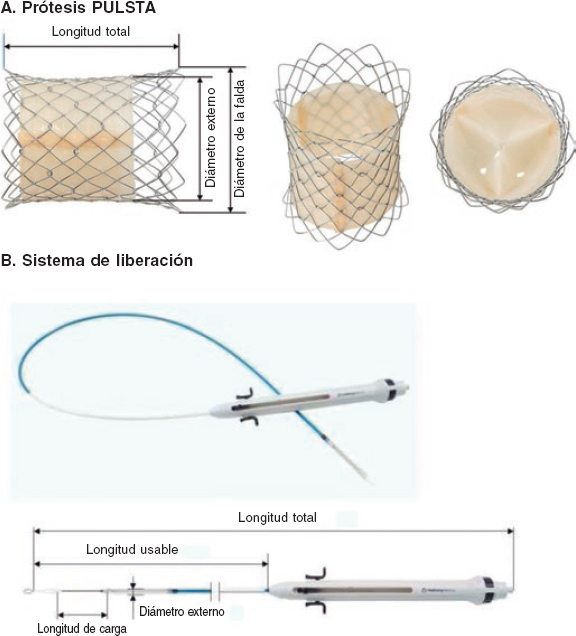
PREGUNTA: ¿Contamos con evidencia suficiente para afirmar que la repermeabilización de una coronaria con oclusión total crónica (OTC) mejora el pronóstico de los pacientes?
RESPUESTA: Yo diría que sí. Es difícil que en este terreno lleguemos a tener estudios aleatorizados que comparen las 3 posibles estrategias de tratamiento (farmacológico, quirúrgico y percutáneo) y que estén bien diseñados, con poblaciones amplias y seguimientos prolongados, que son condiciones imprescindibles para mostrar algún beneficio neto en cuanto a mortalidad en este grupo de pacientes. Además, los resultados de los procedimientos de los diferentes grupos no son superponibles.
Por otro lado, si nos fijamos en los registros publicados y presentados a lo largo de los últimos años en los congresos, vemos que solo aquellos con seguimientos largos (3-4 años) son positivos. Normalmente, la revascularización de la OTC no tiene ninguna implicación en la tasa de infarto en el seguimiento, pero la mortalidad global y cardiaca de los pacientes no revascularizados frente a la de los revascularizados, tanto por vía percutánea como mediante cirugía, llega a triplicarse con respecto a la población de pacientes con OTC que siguen un tratamiento médico.
Los 2 únicos estudios aleatorizados publicados que comparan la evolución de los pacientes con una OTC según el tratamiento recibido (médico frente a intervencionista) son el EuroCTO1 y el DECISION-CTO2. Lamentablemente, ambos fueron interrumpidos antes de alcanzar la población para la que fueron diseñados debido a una lenta tasa de inclusión de pacientes. Sus resultados son contradictorios, desfavorables en el DECISION-CTO y favorables en el EuroCTO, pero su diseño es muy diferente. En el estudio DECISION-CTO, los pacientes con enfermedad multivaso recibían tratamiento de los vasos no ocluidos según criterio del hemodinamista; de hecho, el 50% de los pacientes en ambos grupos recibieron tratamiento con angioplastia de vasos que no presentaban oclusión crónica. Por el contrario, en el estudio EuroCTO se revascularizaron sistemáticamente los vasos no ocluidos en los pacientes con enfermedad multivaso, tras lo cual se les aleatorizó a tratamiento médico o angioplastia de la OTC. Además, en el estudio DECISION-CTO hay una alta tasa de cruce entre las modalidades de tratamiento, ya que a los 3 días de la aleatorización el 19,6% de los pacientes del grupo asignados a tratamiento médico pasaron al grupo de revascularización, frente al 7,3% a los 12 meses en el EuroCTO. En el estudio DECISION-OTC, a los 4 años de seguimiento no hubo diferencias en cuanto a eventos (muerte, infarto, accidente vascular cerebral y revascularización) entre los 2 grupos (22,3 frente a 22,4%; p = 0,86), y tampoco en los test de calidad de vida. Por el contrario, en el EuroCTO hubo una mejora significativa en las escalas que miden la calidad de vida en el grupo de tratamiento invasivo, y los eventos adversos a los 12 meses fueron comparables entre los 2 grupos.
P.: ¿En qué subgrupos o situaciones es de esperar un mayor beneficio pronóstico?
R.: Vamos a intentar centrarnos en las poblaciones de mayor riesgo, que posiblemente son las menos representadas.
Los diabéticos con una OTC presentan mayor incidencia de enfermedad multivaso, con vasos más calcificados y más factores de riesgo que los no diabéticos. Los dependientes de insulina con insuficiencia renal constituyen la subpoblación con el pronóstico más sombrío. La tasa de éxito de la angioplastia de la OTC es menor que en los no diabéticos en todos los estudios. Además, hasta la fecha, desde el punto de vista pronóstico la cirugía es superior a la angioplastia, de modo que posiblemente deberíamos ser muy cuidadosos al indicar una angioplastia para una OTC en estos pacientes.
El subgrupo de ancianos (≥ 75 años) constituye una población especialmente frágil, con peor fracción de eyección del ventrículo izquierdo (FEVI), mayor deterioro de la función renal y una incidencia más alta de enfermedad multivaso y del tronco común izquierdo que los pacientes < 75 años. A los más ancianos se les revasculariza con menos frecuencia y de forma menos exitosa, pero cabe señalar que las complicaciones ligadas al procedimiento son similares a las que aparecen en pacientes más jóvenes. En el momento de seleccionar a nuestros pacientes hay que tener presente que la puntuación ACEF (edad creatinina y fracción de eyección), la puntuación SYNTAX elevada y la afectación del tronco común izquierdo son factores pronósticos independientes de mortalidad a corto plazo en esta población. Recordemos que, con un seguimiento de 4 años, la mortalidad de los pacientes ≥ 75 años con OTC duplica a la de los pacientes < 75 años con OTC, y que en los ancianos no revascularizados la mortalidad se duplica respecto a los revascularizados. Así, tal vez deberíamos mirar con otros ojos a esta población frecuentemente descartada.
A pesar de que las mujeres con OTC presentan mayor incidencia de factores de riesgo que los hombres con OTC y representan menos del 15% de la población de los estudios, las tasas de éxito y de complicaciones son similares a las de los hombres.
Otro grupo especialmente sensible lo constituyen los pacientes con OTC y baja FEVI. La angioplastia de la OTC no se acompaña de mayores tasas de complicaciones ni de menores tasas de éxito, y la mejora en el pronóstico es evidente, pues si está bien indicada se ha demostrado que mejora la FEVI.
P.: ¿Y respecto a la mejoría sintomática y funcional?
R.: La respuesta es afirmativa en ambos casos. Los estudios realizados con resonancia magnética permiten afirmar que la revascularización de una OTC en los pacientes con FEVI conservada se acompaña de una reducción significativa de la cuantía de segmentos isquémicos, y de la mejora subsiguiente de la contractilidad segmentaria. Se produce un remodelado positivo del ventrículo izquierdo con disminución del volumen telesistólico. Además, si se compara la masa necrótica basal y a los 6 meses, puede comprobarse que no aumenta, lo que hablaría en favor de la seguridad del procedimiento de revascularización.
Si nos centramos en los pacientes más frágiles, pero con mayor posible beneficio, como aquellos con OTC y FEVI < 40%, los resultados son más marcados. Nuestro grupo publicó los resultados tras 6 meses de seguimiento de un grupo de 29 pacientes, en los que encontramos, además de una disminución del número de segmentos isquémicos, una mejora de la contractilidad, un aumento en la FEVI de 6 puntos (31,3 ± 7,4% frente a 37,7 ± 8; p < 0,001) con repercusión funcional significativa y disminución del péptido natriurético cerebral (323 ± 657 pg/ml [intervalo de confianza del 95% (IC95%), 60,4-238,2] frente a 123 ± 151 pg/dl [IC95%, 40,6 ± 154,5]; p = 0,004), y una mejoría tanto de la clase funcional de la insuficiencia cardiaca (clase funcional de la New York Heart Association I y II basal: 72 frente a 100%; p = 0,004) como del angor (34,4% en situación basal frente a 3,1% en el seguimiento; p = 0,002)3.
La mayor aportación del estudio EuroCTO tras un seguimiento de 12 meses es la demostración de que existe una mejora significativa en las escalas que miden la calidad de vida (Seattle Angina Questionnaire), con una menor frecuencia de angina (5,23; IC95%, 1,75-8,71; p = 0,003), mejor calidad de vida (6,62; IC95%, 1,78-11,46; p = 0,007), menor limitación para la actividad física (81,1; IC95%, 77,6-100 con angioplastia frente a 75,9; IC95%, 71,3-80,5 con tratamiento médico; p = 0,02) y mayor número de pacientes completamente asintomáticos en el grupo tratado con angioplastia que en el grupo de los que recibieron tratamiento médico (71,6 frente a 5,8%; p = 0,008).
P.: ¿Qué indicaciones clínicas tiene la revascularización percutánea de una OTC?
R.: Si nos guiamos por las recomendaciones de la Sociedad Europea de Cardiología4, la revascularización de la OTC tiene una indicación de grado IIa con un nivel de evidencia B siempre que los pacientes tengan angina resistente al tratamiento médico o un área extensa de isquemia documentada. A mi entender, estas recomendaciones se hallan en claro conflicto con la práctica diaria.
Las condiciones para revascularizar una OTC deberían ser las mismas que para revascularizar una estenosis significativa, es decir, isquemia evidenciable, viabilidad presente y síntomas. Sin embargo, respecto a los síntomas hay que precisar que, al menos según mi experiencia, la mayoría de los pacientes con OTC presentan equivalentes anginosos y a menudo refieren una fácil fatigabilidad no justificable por su edad ni por su FEVI; y cuando presentan angor progresivo, la mayoría de las veces se debe al desarrollo de una estenosis en el vaso donante de la circulación colateral.
Sabemos que, si el miocardio subyacente es viable, una OTC se comporta funcionalmente como una estenosis del 99%, de modo que, a mi entender, la revascularización de las OTC debería tener las mismas indicaciones que la revascularización de las demás lesiones, siempre que el procedimiento se realice con garantías por operadores experimentados.
P.: ¿Qué recomendaciones prácticas nos puede dar para abordar con mayor éxito el tratamiento intervencionista de las OTC?
R.: El campo de las OTC es realmente particular, pues no solo requiere aptitudes especiales, sino que también son importantes las actitudes. En mi opinión, todo operador que quiera dedicarse a ellas debe reunir dos características básicas: paciencia y perseverancia.
La perseverancia es fundamental, ya que, aunque seamos unos operadores más que aceptables para el resto de las lesiones, el tratamiento de las OTC requiere una curva de aprendizaje específica y prolongada. La curva de aprendizaje se estima en unos 50 casos anuales durante un mínimo de 3 años para alcanzar una tasa de éxito aceptable. Esto hace recomendable que no todos los operadores de un centro se dediquen a las OTC, pues entonces ninguno alcanzará un nivel de experiencia suficiente. Una idea razonable sería calcular el número de operadores en función del número de pacientes reales que serán tratados en función del volumen del centro.
Nunca se hará suficiente hincapié en algo tan simple como es preparar bien los casos. Es imprescindible conocer a fondo la anatomía coronaria, lo que supone revisar cuidadosamente la coronariografía diagnóstica, fotograma a fotograma, para caracterizar la placa y las colaterales, y hay que pensar bien el material y las técnicas potencialmente aplicables. Además de conocer la anatomía, no hay que olvidar conocer al paciente, en especial en lo referente a su función renal, riesgo de sangrado, cumplimiento terapéutico, capacidad de colaboración, situación osteoarticular y fragilidad.
Debe considerarse pedir ayuda a otros colegas con mayor experiencia, tanto en el inicio de la actividad como para los segundos intentos en aquellos pacientes en los que se ha fracasado.
Otro tema particular es el del material, porque se trata de un campo en continua evolución. Si bien es difícil conocer profundamente todo lo que podemos encontrar en el mercado, una vez decidido el equipo básico debemos conocer bien sus características, saber cómo está construido, con qué fin fue diseñado y cómo hay que manipularlo. La formación continuada es importante, por lo que acudir periódicamente a congresos monográficos me parece un buen recurso para progresar.
Es imprescindible garantizar la seguridad del paciente; no hay que olvidar que lograr el éxito supone conseguir una puntuación Thrombolysis in Myocardial Infarction (TIMI) III sin estenosis residual importante, sin pérdida de ramas (factor pronóstico demostrado hace tiempo) y sin complicaciones. Aplicar recursos simples que entren en el quehacer habitual del laboratorio puede ayudarnos; algunos ejemplos de ello son: detener el procedimiento cuando empezamos a perder la circulación colateral y retomarlo posteriormente si creemos que podemos introducir algún cambio en la técnica que no hemos utilizado o que hemos utilizado de forma incorrecta; solicitar a los miembros del equipo que nos den una señal de alerta cuando hayamos superado en 3,7 veces el volumen de contraste administrado en relación con el aclaramiento de creatinina del paciente para evitar una nefropatía inducida por el contraste; y evitar dosis de radiaciones elevadas pidiendo al equipo que nos alerte al alcanzar los 3 Gy, y pensar en detener el procedimiento al alcanzar los 5 Gy si no hemos logrado avances muy significativos, básicamente si no hemos cruzado la lesión con la guía.
CONFLICTO DE INTERESES
V. Martin-Yuste declara no tener ningún conflicto de intereses respecto a la redacción de este artículo.
BIBLIOGRAFÍA
1. Werner GS, Martin-Yuste V, Hildick-Smith D, et al. A randomized multicentre trial to compare revascularization with optimal medical therapy for the treatment of chronic total coronary occlusions. Eur Heart J. 2018;39:2484-2493.
2. Lee SW, Lee PH, Ahn JM, et al. Randomized Trial Evaluating Percutaneous Coronary Intervention for the Treatment of Chronic Total Occlusion. Circulation. 2019;139:1674-1683.
3. Cardona M, Martín V, Prat-Gonzalez S, et al. Benefits of chronic total coronary occlusion percutaneous intervention in patients with heart failure and reduced ejection fraction:insights from a cardiovascular magnetic resonance study. J Cardiovasc Magn Reson. 2016;18:78.
4. Neumann F-J, Sousa-Uva M, Ahlsson A, et al. 2018 ESC/EACTS Guidelines on myocardial revascularization. Eur Heart J. 2019;40:87-165.
Autor para correspondencia: 2 rue de Bastion, 17100 Saintes, Francia.
Correo electrónico: v.martin@ch-saintonge.fr (V. Martin-Yuste).