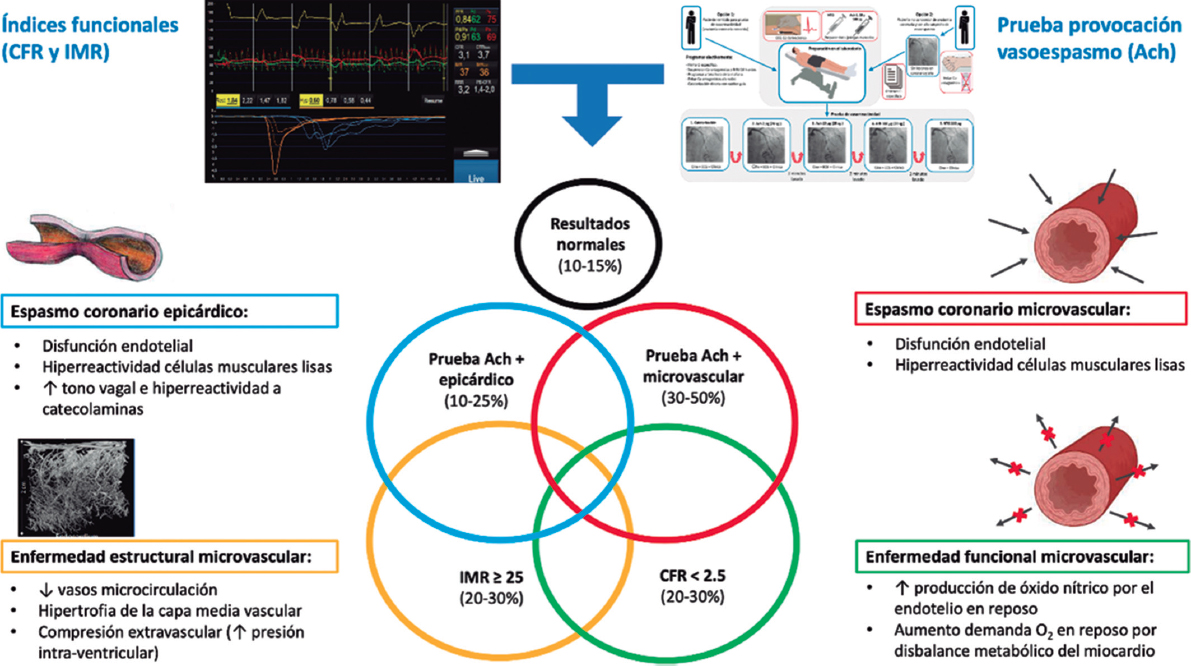
PREGUNTA: ¿Cuál es su interpretación del ensayo REVIVED BCIS2? ¿Podría señalar su aspecto más positivo? ¿Y el más cuestionable?
RESPUESTA: El ensayo REVIVED BCIS21 aleatorizó a pacientes estables con miocardiopatía dilatada isquémica para recibir intervención coronaria percutánea (ICP) añadida al tratamiento médico óptimo (TMO) o únicamente TMO sin revascularización. Incluyó pacientes con fracción de eyección del ventrículo izquierdo ≤ 35%, enfermedad coronaria extensa y viabilidad en 4 o más segmentos susceptibles de ICP. Sus resultados mostraron que ambas estrategias ofrecían resultados comparables en cuanto al objetivo primario combinado de muerte por todas las causas o ingreso por insuficiencia cardiaca (37,2 frente a 38,0%; hazard ratio = 0,99; intervalo de confianza del 95%, 0,78-1,27; p = 0,96). Tampoco se observaron diferencias en la variación de la fracción de eyección a los 6 meses ni a 1 año, detectándose mejoría en ambos grupos1. Previamente, el ensayo STICH2,3 había mostrado que la revascularización quirúrgica asociada al TMO añadía un beneficio en la supervivencia global a largo plazo en pacientes con miocardiopatía dilatada isquémica, pese a un aumento inicial de la mortalidad relacionado con la cirugía. Por ello, se pensaba que el ensayo REVIVED BCIS2, con el menor riesgo periprocedimiento asociado a la ICP, podría igualar o incluso superar estos beneficios. Sin embargo, hay cosas que han cambiado desde la publicación del estudio STICH, incluyendo mejoras en el tratamiento farmacológico, un mayor uso de dispositivos como los desfibriladores implantables y los resincronizadores, un seguimiento más estrecho de los pacientes con insuficiencia cardiaca y la generalización de los programas de rehabilitación cardiaca. El estudio REVIVED BCIS2 viene a demostrar que el TMO actual del paciente con miocardiopatía dilatada isquémica, con el uso de los recursos mencionados, consigue unos beneficios en cuanto a mortalidad e ingresos por insuficiencia cardiaca que no se ven incrementados con la revascularización, al menos con la percutánea.
El aspecto más positivo de este estudio es que responde a un interrogante que no estaba resuelto, que era la necesidad o no de realizar ICP sistemática en estos pacientes, y lo hace con un ensayo clínico metodológicamente adecuado. Los aspectos más cuestionables tienen que ver con la definición de miocardiopatía dilatada isquémica y el logro de una revascularización completa. Para caracterizar la miocardiopatía como isquémica se requirió una puntuación de 6 o más en la escala BCIS-Jeopardy4, teniendo el 49% de los pacientes enfermedad de 2 vasos, mientras que la mediana de lesiones y vasos tratados por paciente fue de 2 en el grupo de ICP, y se consiguió una revascularización completa en el 71%1.
P.: El ensayo STICH mostró beneficio más allá de los 5-10 años, pero en el REVIVED BCIS2 la mediana de seguimiento fue de 3-4 años, aunque la edad de los pacientes en ambos estudios es muy distinta. ¿Qué le sugiere esto?
R.: En el ensayo STICH2, las curvas de mortalidad por todas las causas (objetivo primario) empezaban a separarse tras 2 años de seguimiento, y la publicación original del estudio, con una mediana de seguimiento de 4,7 años, no mostró una reducción significativa del objetivo. Fue la extensión del estudio a 10 años (mediana de 9,8 años) la que demostró el beneficio pronóstico de la cirugía cardiaca añadida al TMO3. Esto refleja varios aspectos: por una parte, el incremento de la morbimortalidad en el periodo perioperatorio, y por otra, los beneficios a largo plazo del alivio de la isquemia miocárdica, propiciando una reducción de las tasas de reinfarto y de las arritmias ventriculares, entre otros aspectos5. Esto cobra sentido especialmente cuando tratamos pacientes más jóvenes, en quienes el menor riesgo quirúrgico y la mayor expectativa de vida permiten visualizar los beneficios clínicos. Aunque en el estudio REVIVED BCIS2 la ICP no se asoció a un aumento de la mortalidad periprocedimiento, tampoco se observó una separación significativa de las curvas del objetivo primario durante el estudio. Sería necesario obtener datos de un seguimiento más prolongado para detectar un posible beneficio de la ICP. Además, la población del REVIVED tenía una edad media de 70 años (frente a una mediana de 60 años en el STICH), por lo que parece menos probable que obtuviera los mismos beneficios que conlleva la revascularización quirúrgica a largo plazo.
P.: ¿Qué perfil clínico tenían estos pacientes y cómo era la optimización de su terapia médica en el momento de la aleatorización? ¿Cree que podrían encontrarse en una fase avanzada de la miocardiopatía y que eso pudo influir en los resultados?
R.: El perfil clínico de los pacientes era el habitual para esta enfermedad. Se incluyeron fundamentalmente varones (88%); un 56% de los pacientes tenían antecedentes de hipertensión, el 41% diabetes y el 53% infarto de miocardio previo; el 67% estaban libres de angina y el 20% tenían antecedente de ICP previa y el 5% de revascularización quirúrgica. Se trataba de pacientes con buena clase funcional (el 74% en clase I o II de la New York Heart Association [NYHA]), solo un 33% habían tenido algún ingreso por insuficiencia cardiaca en los 2 años previos, y la mediana de la fracción aminoterminal del propéptido natriurético cerebral (NT-proBNP) estaba en torno a 1.400 pg/ml. Así, las características basales de estos pacientes no apoyan el supuesto de que se encontrasen en una fase avanzada de la enfermedad6. Si bien durante el seguimiento la mortalidad fue elevada (32%), resultó concordante con la esperable en pacientes con miocardiopatía dilatada isquémica7,8, mientras que la tasa de ingresos por insuficiencia cardiaca fue relativamente baja (15%). Con todo ello, parece que estos pacientes, por su perfil clínico, sí que habrían sido a priori subsidiarios de mejorar con la revascularización percutánea. En el momento de la aleatorización, el 89% de los pacientes estaban tratados con inhibidores de la enzima convertidora de la angiotensina, con antagonistas de los receptores de la angiotensina II o con sacubitrilo-valsartán, un 91% con bloqueadores beta y un 49% con antagonistas del receptor mineralocorticoide. Aunque es un tratamiento farmacológico bastante optimizado, existe un amplio margen de mejora, ya que solo un 5% de los pacientes tomaban sacubitrilo-valsartán, la mitad no tomaban antialdosterónicos y los inhibidores del cotransportador de sodio-glucosa tipo 2 aún no se consideraban parte del tratamiento fundacional de la insuficiencia cardiaca. De hecho, a los 2 años de seguimiento solo un 20% de los pacientes tomaban sacubitrilo-valsartán y un 55% antagonistas del receptor mineralocorticoide. Por otra parte, hubo un porcentaje bajo (23%) de portadores de algún dispositivo implantable (desfibrilador o resincronizador cardiaco)1.
P.: ¿Está de acuerdo en que el ensayo cuestiona el valor de los test de viabilidad? Aunque se estableció como corte un 25% de realce tardío en la resonancia magnética cardiaca, en los casos con real- ces de entre el 25 y el 50% quedó a discreción de los investigadores locales, que podían utilizar otra prueba de imagen, como la ecocardiografía con dobutamina. ¿Cree que podrían ser cuestionables los criterios aplicados en el ensayo?
R.: El subestudio de viabilidad del ensayo STICH ya puso en entredicho la utilidad de la detección de miocardio viable (mediante tomografía computarizada por emisión de fotón único o ecocardiograma con dobutamina) para predecir buenos resultados tras la revascularización9. El REVIVED BCIS2 falló también en su intención de demostrar que la revascularización guiada por viabilidad sea capaz de reducir la mortalidad o mejorar el remodelado cardiaco. En este ensayo, una mayor cantidad de segmentos miocárdicos disfuncionantes, pero viables, no se asoció con el pronóstico ni con las posibilidades de mejoría en la función ventricular, mientras que una menor cantidad de escara miocárdica sí predijo un pronóstico más favorable y mayor probabilidad de remodelado reverso. Esto fue independiente de la fracción de eyección basal y de la extensión de la enfermedad coronaria10. Los resultados nos obligan a revisar el concepto de miocardio hibernado, y a no dirigir la estrategia de revascularización coronaria en función del estudio de viabilidad11. En este ensayo, la resonancia magnética cardiaca fue el método preferido para estudiar la viabilidad (71% de los pacientes). El hecho de que se considerasen viables aquellos segmentos con un realce tardío máximo del 25% es un punto a favor, ya que se seleccionaron los pacientes con más probabilidades teóricas de mejorar tras la ICP. Si bien es verdad que podría utilizarse otra prueba de imagen adicional en casos con realce entre el 26 y el 50%, en la práctica solo se utilizó más de un test de viabilidad en 8 pacientes1, por lo que este aspecto no parece relevante.
P.: Teniendo en cuenta que la enfermedad coronaria puede ser con- currente con la miocardiopatía sin ser necesariamente su única causa, ¿cree que hay algún perfil de pacientes que podrían beneficiarse de la ICP o, al menos, ser meritorios de investigación adicional al respecto?
R.: En el análisis de subgrupos no se observó ninguna interacción significativa del tratamiento en los subgrupos de interés preespecificados1. Sin embargo, algunos datos del estudio nos permiten especular sobre pacientes en quienes la ICP podría ser más beneficiosa. En el ensayo se incluyeron pocos pacientes con angina limitante, por lo que los hallazgos parecen poco extrapolables a estos casos. El estudio objetivó diferencias en cuanto a calidad de vida a favor de la ICP a los 6 y 12 meses de seguimiento (igualándose en los dos grupos a los 2 años), con lo que la ICP podría ser clave en pacientes con angina5. Por otra parte, en los pacientes tratados con ICP se observó una tendencia a un menor número de terapias apropiadas del desfibrilador implantable1, lo que sugiere una mayor utilidad de la revascularización en aquellos individuos en que las arritmias ventriculares sean un problema. Otros subgrupos de interés serían los pacientes con enfermedad coronaria más extensa, aquellos en los que se consiguió una revascularización completa o los que tenían mayor disfunción ventricular; la publicación futura de resultados en estos pacientes podrá ayudarnos en la toma de decisiones6. Por último, si bien la revascularización quirúrgica debería ser la estrategia de elección en los pacientes con miocardiopatía dilatada isquémica7, la ICP probablemente debe seguir teniendo un papel en el tratamiento de los pacientes jóvenes con enfermedad coronaria significativa y alto riesgo quirúrgico o malos lechos distales. Con la evidencia disponible en la actualidad y el TMO contemporáneo, parece necesaria la realización de un ensayo clínico en el que se comparen tres estrategias terapéuticas en pacientes con miocardiopatía dilatada isquémica: TMO aislado, TMO asociado a revascularización quirúrgica y TMO asociado a ICP. Los criterios de selección no deberían incluir la viabilidad, sino más bien la factibilidad de realizar una revascularización completa del miocardio en riesgo, y el seguimiento debería establecerse a largo plazo.
FINANCIACIÓN
Ninguna.
CONFLICTO DE INTERESES
Ninguno.
BIBLIOGRAFÍA
1. Perera D, Clayton T, O'Kane PD, et al. Percutaneous revascularization for ischemic left ventricular dysfunction. N Engl J Med. 2022;387:1351-1360.
2. Velazquez EJ, Lee KL, Deja MA, et al. Coronary-artery bypass surgery in patients with left ventricular dysfunction. N Engl J Med. 2011;364:1607-1616.
3. Velazquez EJ, Lee KL, Jones RH, et al. Coronary-Artery Bypass Surgery in Patients with Ischemic Cardiomyopathy. N Engl J Med. 2016;374:1511-1520.
4. Morgan H, Ryan M, Briceno N, et al. Coronary Jeopardy Score Predicts Ischemic Etiology in Patients With Left Ventricular Systolic Dysfunction. J Invasive Cardiol. 2022;34:E683-E685.
5. Ezad SM, Ryan M, Perera D. Can Percutaneous Coronary Intervention Revive a Failing Heart?Heart Int. 2022;16:72-74.
6. Vergallo R, Liuzzo G. The REVIVED BCIS2 trial:percutaneous coronary intervention vs. optimal medical therapy for stable patients with severe ischaemic cardiomyopathy. Eur Heart J. 2022;43:4775-4776.
7. Liga R, Colli A, Taggart DP, Boden WE, De Caterina R. Myocardial Revascularization in Patients With Ischemic Cardiomyopathy:For Whom and How. J Am Heart Assoc. 2023;12:e026943.
8. Perera D, Clayton T, Petrie MC, et al. Percutaneous Revascularization for Ischemic Ventricular Dysfunction:Rationale and Design of the REVIVED BCIS2 Trial:Percutaneous Coronary Intervention for Ischemic Cardiomyopathy. JACC Heart Fail. 2018;6:517-526.
9. Bonow RO, Maurer G, Lee KL, et al. Myocardial viability and survival in ischemic left ventricular dysfunction. N Engl J Med. 2011;364:1617-1625.
10. Perera D. Effect of Myocardial Viability, Functional Recovery and ICP on Clinical Outcomes in the REVIVED BCIS2 Trial. En:American College of Cardiology 2023 Scientific Session;2023 March 4-6;New Orleans, LA, USA. Disponible en: https://accanywhere.acc.org/media/c2f4157c-0bef-4d69-87b4-ac6ab6224e07. Consultado 9 Jul 2023.
11. Ryan M, Morgan H, Chiribiri A, Nagel E, Cleland J, Perera D. Myocardial viability testing:all STICHed up, or about to be REVIVED?Eur Heart J. 2022;43:118-126.
* Autor para correspondencia.
Correo electrónico: a.m.iniesta84@gmail.com (A.M. Iniesta Manjavacas).