RESUMEN
Introducción y objetivos: La administración temprana de heparina no fraccionada (HNF) en el infarto agudo de miocardio con elevación del segmento ST (IAMCEST) está sujeta a controversia, por lo que las guías de práctica clínica dejan a criterio médico el momento de su administración antes de la angioplastia.
Métodos: Entre junio y septiembre de 2024 se realizó una búsqueda sistemática en PubMed y Cochrane de estudios que comparasen el pretratamiento con HNF con un grupo control no tratado (no-HNF) en pacientes con IAMCEST tratados con angioplastia primaria e incluyesen los objetivos de flujo TIMI y la mortalidad a 30 días. Se llevó a cabo un metanálisis aleatorizado, en el que se evaluó el riesgo de sesgo de publicación para detectar asimetría en los estudios incluidos.
Resultados: Se incluyeron 7 estudios publicados entre 2002 y 2022, de los cuales 6 eran retrospectivos y 1 subestudio de un ensayo aleatorizado, con 36.831 pacientes: 17.751 el grupo de pretratamiento con HNF y 19.080 el grupo control no-HNF. Un total de 6.202 (31,6%) con HNF tuvieron flujo TIMI II/III, frente a 5.106 (23,0%) de los no-HNF, y 490 (3,9%) con HNF fallecieron en 30 días, frente a 673 (5,1%) de los no-HNF. El metanálisis demostró mayor probabilidad de flujo TIMI II/III (HR = 1,35; IC95%, 1,25-1,45; p < 0,0001) y menor mortalidad en los pacientes que recibieron pretratamiento con HNF (HR = 0,80; IC95%, 0,72-0,90; p = 0,0002), sin diferencias en complicaciones hemorrágicas (HR = 0,87; IC95%, 0,72-1,05; p = 0,150).
Conclusiones: El metanálisis muestra que el pretratamiento con HNF en pacientes con IAMCEST y angioplastia primaria se asocia a una mayor probabilidad de flujo TIMI II/III y un menor riesgo de mortalidad precoz. Metanálisis registrado en PROSPERO (CRD420250655362).
Palabras clave: Metanálisis. Heparina no fraccionada. Infarto con elevación del segmento ST. Pronóstico. Pretratamiento. Infarto agudo de miocardio
ABSTRACT
Introduction and objectives: The early administration of unfractionated heparin (UFH) for ST-segment elevation myocardial infarction (STEMI) is still a matter of discussion, and clinical practice guidelines leave the timing of administration prior to angioplasty at the physician’s discretion.
Methods: We conducted a systematic search across PubMed/Cochrane databases for studies comparing pre-treatment with UFH with a comparative untreated group (non-UFH) of patients with STEMI undergoing primary angioplasty and including TIMI flow and 30-day mortality targets from June 2024 through September 2024. We conducted a randomized meta-analysis and assessed the risk of publication bias to detect asymmetry in the included studies.
Results: We included a total of 7 studies published from 2002 through 2022 (6 retrospective trials and 1 substudy of a randomized trial) for a total of 36 831 patients: 17 751 in the UFH pre-treatment group and 19 080 in the non-UFH control group. A total of 6202 patients (31.6%) on UFH had TIMI grade-II/III flow vs 5106 (23.0%) on non-NFH while 490 (3.9%) on UFH died within 30 days vs 673 (5.1%) on non-NFH. Meta-analysis demonstrated a higher probability of TIMI grade-II/III flow (HR, 1.35; 95%CI, 1.25-1.45; P < .0001) and a lower 30-day mortality rate in patients on UFH pretreatment (HR, 0.80; 95%CI, 0.72-0.90; P = .0002), with no differences being reported in bleeding complications (HR, 0.87; 95%CI, 0.72-1.05; P = .150).
Conclusions: Meta-analysis of studies shows that pretreatment with UFH in STEMI patients undergoing primary angioplasty is associated with a higher probability of TIMI grade-II/III flow and a lower risk of early mortality. Meta-analysis registered in PROSPERO (CRD420250655362).
Keywords: Meta-analysis. Unfractionated heparin. ST-segment elevation myocardial infarction. Prognosis. Pre-treatment. Acute myocardial infarction
Abreviaturas
HNF: heparina no fraccionada. IAMCEST: infarto agudo de miocardio con elevación del segmento ST. ICP: intervención coronaria percutánea. TIMI: Thrombolysis in Myocardial Infarction.
INTRODUCCIÓN
La implantación de protocolos de Código Infarto, en el que intervienen los servicios de urgencias y de cardiología, ha supuesto una mejora en la atención del infarto agudo de miocardio con elevación del segmento ST (IAMCEST) y una reducción de la morbimortalidad a él asociada1. El correcto diagnóstico del IAMCEST, el pretratamiento con antiagregantes y la organización de un traslado rápido y directo a un centro con sala de intervencionismo cardiaco para la realización de angioplastia primaria son estándares de calidad en el abordaje del IAMCEST1.
El uso de anticoagulación parenteral se recomienda, en general, en el síndrome coronario agudo, en el momento del diagnóstico1. En el IAMCEST, se recomienda el uso de heparina no fraccionada (HNF) durante la angioplastia primaria para prevenir trombosis coronarias y complicaciones relacionadas con los dispositivos, y su uso debe interrumpirse después del procedimiento2.
El papel del pretratamiento con HNF en el momento del primer contacto médico, cuando se establece el diagnóstico de IAMCEST, no está definitivamente establecido. Las guías de práctica clínica de la Sociedad Europea de Cardiología de 20231 permiten que los médicos responsables decidan el momento de administrar HNF durante el tratamiento, ya que no hay evidencia sólida que respalde su uso temprano. Esta flexibilidad se basa en la falta de datos concluyentes sobre los beneficios de la HNF en esta fase del tratamiento1,3.
Los datos más recientes publicados sobre la implantación de protocolos y redes de atención del Código Infarto en España evidencian una heterogeneidad en los tiempos de actuación y desplazamientos entre comunidades autónomas (CCAA)4,5. Esta heterogeneidad también se observa en la administración del pretratamiento anticoagulante y antiagregante en las 17 comunidades autónomas. La revisión de los protocolos de Código Infarto con fecha de diciembre de 2024 muestra que en 6 de las 17 (35,3%) comunidades autónomas se recomienda el pretratamiento con HNF, lo que supondría el 43,1% de la cobertura de la población española (tabla 1 del material adicional). Todas las comunidades autónomas, excepto una, incluyen en sus protocolos la doble antiagregación como pretratamiento en el primer contacto médico. Las diferencias en la estandarización del uso de HNF dentro de los protocolos de atención del Código Infarto reflejan la falta de evidencia y de recomendaciones concretas en este aspecto.
Tabla 1. Datos demográficos de las poblaciones y características de los estudios seleccionados
| Estudio | Diseño | País | n | n (%) | Edad, años | Concomitancia antiplaquetarios, fármaco y dosis | Sexo, varones | Minutos puerta-balón (D2B) | Dosis de HNF | ||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| HNF | No HNF | HNF | No HNF | HNF | No HNF | HNF | No HNF | HNF | No HNF | HNF | No HNF | ||||
| Fabris et al. (2022)10 | Retrospectivo | Italia | 537 | 237 (44,1) | 300 (55,9) | 66,0 ± 12,5 | 67,0 ± 12,0 | AAS: 237, 250 mg (100%) Ticagrelor: 237, 280 mg (100%) | AAS: 300, 250 mg (100%) HC: HNF + ticagrelor o prasugrel o clopidogrel | 176 (74,3) | 226 (75,3) | 77 | 74 | 70 UI/kg | 70 UI/kg |
| Emilsson et al. (2022)6 | Retrospectivo | Suecia | 22.376 | 11.188 (50,0) | 11.188 (50,0) | 67,0 ± 12,0 | 67,0 ± 12,0 | AAS: 226, NR (2%) Clopidogrel: 221, NR (22%) Ticagrelor: 4.642, NR (41%) Prasugrel: 574, NR (5,1%) | AAS: 170, NR (1,5%) Clopidogrel: 28, NR (0,3%) Ticagrelor: 4.486, NR (40%) Prasugrel: 608, NR (5,4%) | 7.877 (70) | 7.992 (71) | 276 ± 244 | 290 ± 270 | NR | NR |
| Bloom et al. (2021)7 | Retrospectivo | Australia | 2.746 | 1.373 (50,0) | 1.373 (50,0) | 63,0 ± 12,4 | 63,2 ± 12,7 | AAS: 1.327, NR (96,6%) Ticagrelor: 944, NR (68,8%) | AAS: 1.326, NR (96,6%) Ticagrelor: 975, NR (70,9%) | 1.099 (80,0) | 1.081 (78,7) | 48 ± 23 | 64 ± 47 | 4.000 + 1000 UI cada hora en la ambulancia | 4.000 UI |
| McGinley et al. (2020)8 | Retrospectivo | Escocia | 1.000 | 437 (43,7) | 563 (56,3) | 63,7 ± NR | 63,7 ± NR | AAS: 437, 300 mg (100%) Clopidogrel: 437, 300 mg (100%) | AAS: NR Clopidogrel: NR | 304 (69,6) | 390 (69,3) | NR | NR | 5.000 UI | 5.000 UI |
| Karlsson et al. (2019)11 | Subanálisis de ensayo clínico aleatorizado | Suecia | 7.144 | 2.898 (40,6) | 4.246 (59,4) | 66,0 ± 11,5 | 66,0 ± 11,6 | AAS: 2.817, NR (97,2%) Clopidogrel: 1.662, NR (57,4%) Ticagrelor: 731, NR (25,2%) Prasugrel: 243, NR (8,4%) | AAS: 3.636, NR (85,6%) Clopidogrel: 2.489, NR (58,6%) Ticagrelor: 578, NR (13,6%) Prasugrel: 338, NR (8%) | 2.169 (74,8) | 3.177 (74,8) | 185 (125, 320) | 181 (118, 327) | NR | NR |
| Giralt et al. (2015)9 | Retrospectivo | España | 1.326 | 758 (57,2) | 568 (42,8) | 61,3 ± 12,8 | 63,4 ± 12,8 | AAS: 744, NR (98,2%) Clopidogrel: 742, NR (97,9%) | AAS: 531, NR (93,5%) Clopidogrel: 503, NR (88,6%) | 618 (81,5) | 434 (76,4) | 107 (86,133) | 105 (83,140) | 5.000 UI | 5.000 UI |
| Zijlstra et al. (2002)12 | Retrospectivo | Holanda | 1.702 | 860 (50,5) | 842 (49,5) | 59,0 ± 11,0 | 61,0 ± 11,0 | AAS: 860, NR, (100%) | AAS: 842, NR (100%) | 696 (80,9) | 665 (79,0) | 81 ± 43 | 26 ± 39 | NR | NR |
|
AAS: ácido acetilsalicílico; HC: hospital de cateterismo; HNF: heparina no fraccionada; NR: no registrado. |
|||||||||||||||
El objetivo del presente estudio es realizar una revisión sistemática de la literatura y metanálisis de los estudios existentes sobre el pretratamiento con HNF en el contexto de la angioplastia primaria como tratamiento de reperfusión del IAMCEST en términos de flujo TIMI (Thrombolysis in Myocardial Infarction) II/III al inicio del procedimiento y la mortalidad precoz a los 30 días de ingreso.
El metanálisis sigue las directrices PRISMA para asegurar la transparencia y la calidad (tabla 2 del material adicional).
Tabla 2. Eventos de los estudios
| Estudio | n | n (%) | Arteria abierta: TIMI II o III | Hemorragia mayor | Mortalidad a 30 días | ||||
|---|---|---|---|---|---|---|---|---|---|
| HNF | No HNF | HNF | No HNF | HNF | No HNF | HNF | No HNF | ||
| Fabris et al. (2022)10 | 537 | 237 (44,1) | 300 (55,9) | 113 (47,7) | 87 (29,0) | 5 (2,1) | 6 (2,0) | 23 (9,7) | 28 (9,3) |
| Emilsson et al. (2022)6 | 22.376 | 11.188 (50,0) | 11.188 (50,0) | 4.233 (37,8) | 3.263 (29,2) | 199 (17,8) | 199 (17,8) | 313 (2,8) | 395 (3,5) |
| Bloom et al. (2021)7 | 2.746 | 1.373 (50,0) | 1.373 (50,0) | 178 (13,0) | 128 (9,3) | 19 (1,4) | 26 (1,9) | 41 (3,0) | 48 (3,5) |
| McGinley et al. (2020)8 | 1.000 | 437 (43,7) | 563 (56,3) | 111 (25,4) | 136 (24,2) | 6 (1,4) | 5 (0,9) | 11 (2,5) | 47 (8,3) |
| Karlsson et al. (2019)11 | 7.144 | 2.898 (40,6) | 4.246 (59,4) | 1.075 (37,1) | 1.204 (28,3) | 47 (1,6) | 92 (2,2) | 76 (2,6) | 131 (3,1) |
| Giralt et al. (2015)9 | 1.326 | 758 (57,2) | 568 (42,8) | 229 (30,2) | 120 (21,1) | 9 (1,2) | 6 (1,1) | NR | NR |
| Zijlstra et al. (2002)12 | 1.702 | 860 (50,5) | 842 (49,5) | 263 (30,6) | 168 (20,0) | 43 (5,0) | 59 (7,0) | 26 (3,0) | 24 (2,9) |
| Total | 36.831 | 17.751 (48,0) | 19.080 (51,9) | 6.202 (31,6) | 5.106 (23) | 328 (4,3) | 393 (4,7) | 490 (3,9) | 673 (5,1) |
|
HNF: heparina no fraccionada; NR: no registrado; TIMI: Thrombolysis in Myocardial Infarction. |
|||||||||
MÉTODOS
Búsqueda bibliográfica
Se realizó una búsqueda sistemática de la literatura científica en Medline-PubMed y Cochrane Controlled Register of Trials (CENTRAL) entre mayo y septiembre de 2024. Se accedió a estudios observacionales y ensayos clínicos que comparasen el pretratamiento con HNF en la ambulancia frente a la ausencia de pretratamiento, en pacientes con diagnóstico de IAMCEST tratados con angioplastia primaria. Se estableció un límite de fecha inferior, hasta 2002, y no se aplicó restricción de idioma. Se seleccionaron aquellos estudios que incluían información de flujo TIMI inicial, mortalidad precoz a 30 días y complicaciones hemorrágicas mayores. En el artículo de Emilsson et al.6 se tomaron los datos de la cohorte del propensity score, que ofrece un mejor ajuste, y también se utilizó esa población en el estudio de Bloom et al.7. Se analizaron las bibliografías de los estudios seleccionados para obtener artículos mediante referencias cruzadas. La metodología de la búsqueda y selección de artículos se muestra en la figura 1.
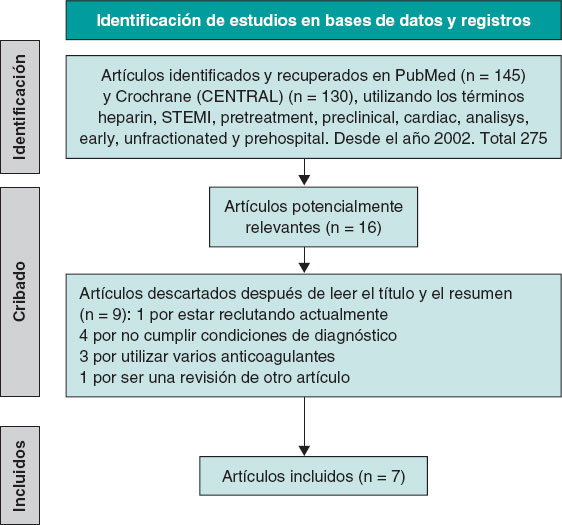
Figura 1. Diagrama de flujo de la búsqueda bibliográfica. STEMI: ST-segment elevation myocardial infarction.
Se siguieron las directrices PRISMA (tabla 2 del material adicional) y el metanálisis fue registrado en PROSPERO (CRD420250655362).
Criterios de inclusión
Se incluyeron estudios observacionales, estudios retrospectivos y ensayos clínicos que analizaran el uso de HNF como pretratamiento en pacientes diagnosticados de IAMCEST, administrada en el primer contacto, en la ambulancia o en un centro que no pudiera realizar la intervención coronaria percutánea (ICP), antes de llegar al hospital de destino donde se fuera a llevar a cabo la ICP, y que incluyeran un grupo comparador control de pacientes sin pretratamiento con HNF. Además, los estudios debían proporcionar información sobre el flujo TIMI inicial, la mortalidad en 30 días y las complicaciones hemorrágicas mayores. Solo se incluyeron estudios con una población de al menos 500 individuos.
Criterios de exclusión
Se excluyeron los estudios de series repetidas del mismo grupo, los anteriores a 2002, los referidos al uso como pretratamiento de otros anticoagulantes que no fueran la HNF y aquellos sin grupo comparador control, o que incluyeran pacientes diagnosticados con síndrome coronario agudo sin elevación del segmento ST, angina u otro evento cardiaco distinto del IAMCEST. También se excluyeron los estudios con una población menor de 500 individuos.
Selección de las publicaciones
La búsqueda de artículos se realizó en Medline-PubMed y CENTRAL, utilizando los siguientes términos: “preclinical”, “cardiac”, “heparin”, “analysis, early”, “unfractionated”, “STEMI”, “prehospital” y “pretreatment”. Se identificaron 275 artículos relevantes, de los cuales, tras la primera eliminación en función de los criterios de inclusión y exclusión, se seleccionaron 16, que finalmente quedaron en 76-12 (6 de ellos realizados en poblaciones europeas y 1 en Australia7). Todos son estudios observacionales y retrospectivos, exceptuando el de Karlsson et al.11, que es en un subanálisis de un ensayo clínico aleatorizado.
Objetivo primario y objetivos secundarios
El objetivo principal fue analizar la asociación del pretratamiento con HNF con la presencia de un flujo TIMI II/III inicial en la arteria responsable del infarto en la coronariografía diagnóstica, antes del inicio de la ICP, en los pacientes en quienes se consideró indicada la ICP. Los objetivos secundarios fueron analizar la asociación del pretratamiento con HNF con la mortalidad relacionada a 30 días de los pacientes con IAMCEST a quienes se indicaba ICP, y la presencia de complicación hemorrágica mayor13 (eventos de sangrado clínicamente significativos, como sangrados que requieren intervención médica o transfusión de sangre, o que resultan en una disminución significativa de la hemoglobina).
Recogida y gestión de los datos
Se revisaron sistemáticamente los resúmenes y los apartados de métodos de las publicaciones seleccionadas, para comprobar que cumplieran los criterios de inclusión. Los desacuerdos se resolvieron por consenso. Se tomaron medidas para evitar duplicaciones de artículos.
Riesgo de sesgo
El riesgo de sesgo en los estudios incluidos en el metanálisis fue evaluado mediante una combinación de enfoques estadísticos robustos y métodos visuales ampliamente reconocidos. Se empleó la prueba de Harbord (tabla 3 del material adicional), diseñada específicamente para detectar sesgo de publicación en metanálisis de estudios que reportan razones de riesgo (RR). Adicionalmente, se analizaron los funnel plots, lo que permitió una evaluación visual de la asimetría en la distribución de los efectos de los estudios incluidos. En el material adicional se adjuntan los funnel plots de cada una de las variables (figuras 1-3 del material adicional).
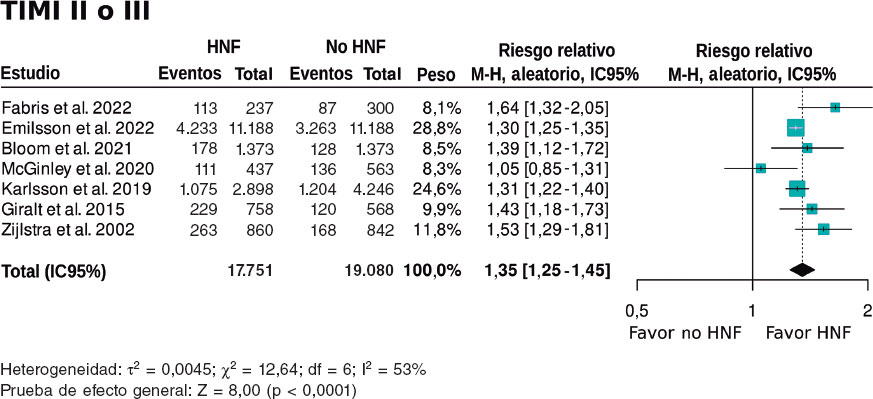
Figura 2. Forest plot de la prevalencia de flujo TIMI II/III. Las referencias bibliográficas mencionadas en esta figura corresponden a Fabris et al.10, Emilsson et. al.6, Bloom et al.7, McGinley et al.8, Karlsson et al.11, Giralt et al.9 y Zijlstra et al.12. HNF: heparina no fraccionada; IC95%: intervalo de confianza del 95%; M-H: método de Mantel-Haenszel.
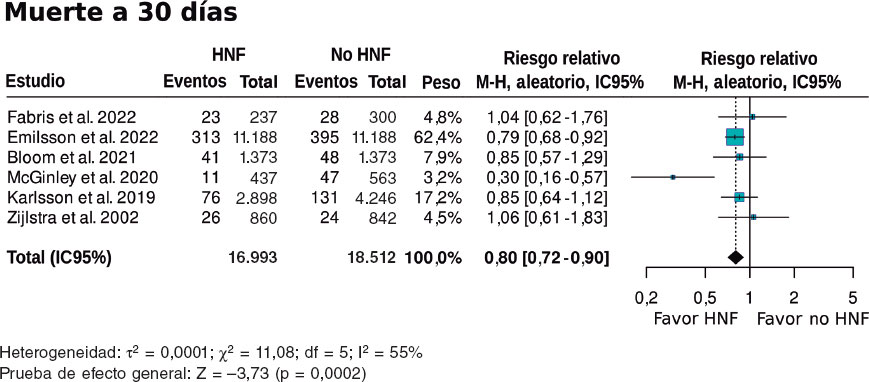
Figura 3. Forest plot de la prevalencia de muertes a 30 días. Las referencias bibliográficas mencionadas en esta figura corresponden a Fabris et al.10, Emilsson et al.6, Bloom et al.7, McGinley et al.8, Karlsson et al.11, Giralt et al.9 y Zijlstra et al.12. HNF: heparina no fraccionada; IC95%: intervalo de confianza del 95%; M-H: método de Mantel-Haenszel.
Las variables de interés en este metanálisis incluyen TIMI II/III, mortalidad a 30 días y hemorragia mayor, y su posible sesgo fue analizado en función de dichos procedimientos estadísticos.
Análisis estadístico
Para el análisis estadístico de este metanálisis se utilizó la versión 4.2.1 de R, empleando la función metabin del paquete meta para sintetizar los resultados de los estudios que comparaban la administración de pretratamiento con HNF frente a la administración de HNF en la sala de ICP. Los datos de eventos binarios y los totales de cada grupo se analizaron mediante el modelo RR, con el método de varianza inversa, que permite ponderar los estudios según su precisión, contribuyendo más a la estimación global los que tienen menor varianza. Se generó un forest plot utilizando un modelo de efectos aleatorios; el gráfico muestra estimaciones puntuales y sus correspondientes intervalos de confianza del 95% (IC95%) para cada estudio individual, junto con una estimación global del RR. El diseño del gráfico siguió el formato RevMan, con etiquetas personalizadas que indican los grupos de interés (HNF y no-HNF) y la dirección de los efectos (favorece HNF y favorece no-HNF), mejorando así la interpretación clínica. En el análisis de heterogeneidad se calculó el valor de I², que cuantifica la proporción de variabilidad entre los estudios que no puede explicarse por el azar, debido a la heterogeneidad observada entre los estudios. Como indica el valor de τ² de nuestro análisis de la prueba de Harbord (tabla 3 del material adicional), el modelo de efectos aleatorios es el más apropiado en esta situación.
RESULTADOS
En total se incluyeron 36.831 pacientes, de los cuales 17.751 (48,2%) recibieron pretratamiento con HNF y 19.080 (51,8%) no, siendo estos últimos el grupo control de comparación. Hay que reseñar que en el artículo de Emilsson et al.6 se tomaron los datos de la cohorte del propensity score, que ofrece un mejor ajuste, por lo que la población es de 22.376 y no de 41.631 pacientes; también se utilizó esa población en el estudio de Bloom et al.7, con 2.746 en vez de 4.720 pacientes. Los datos presentados en la tabla 1 corresponden a la población de la cohorte del propensity score y a un resumen de la demografía y las caracteristicas de cada estudio. La mayoría de la poblacion era de sexo masculino (70-80% de la poblacion total) y las edades medias oscilan entre los 60 y los 67 años. Solo 5 de los 7 estudios recogieron el dato de la dosis de HNF, que oscilaba entre 4.000 y 5.000 UI.
Objetivo primario
Un total de 6.202 (31,6%) pacientes pretratados con HNF tuvieron flujo TIMI II/III, frente a 5.106 (23,0%) de los no pretratados (tabla 2).
El metanálisis de los datos extraídos de los 7 estudios6-12 demostró un aumento significativo de la probabilidad del flujo TIMI II/III con una hazard ratio (HR) de 1,35 (IC95%, 1,25-1,45; p < 0,0001) (figura 2). A pesar de que todos los estudios muestran diferencias significativas, excepto la publicación de McGinley et al.8, la heterogeneidad en la magnitud de la asociación fue elevada (I2 = 53%).
Objetivos secundarios
Un total de 490 (3,9%) pacientes pretratados con HNF habían fallecido a los 30 días, frente a 673 (5,1%) de los no pretratados (tabla 2). El metanálisis de los datos de los 7 estudios6-12 incluidos mostró una reducción de la tasa de mortalidad a 30 días en los pacientes con pretratamiento con HNF (HR = 0,80; IC95%, 0,72-0,9; p = 0,0002), comparados con los que no recibieron pretratamiento con HNF. Hubo 2 estudios en los que de forma individual la tasa de mortalidad del grupo con pretratamiento con HNF fue significativamente inferior, entre ellos el que incluye un mayor número de pacientes6 (el 65,8% de los pacientes incluidos en el metanálisis). La heterogeneidad en la magnitud de la asociación fue elevada (I2 = 55%) (figura 3).
Respecto al estudio de la asociación entre el pretratamiento con HNF y la proporción de complicaciones hemorrágicas, el metanálisis de los 7 estudios6-12 no muestra diferencias significativas (HR = 0,87; IC95%, 0,72-1,05; p = 0,1502). Ninguno de los estudios de forma individual mostró una asociación significativa beneficiosa o perjudicial del pretratamiento con HNF en cuanto a complicaciones hemorrágicas. La heterogeneidad entre los estudios fue baja (I2 = 0%) (figura 4).
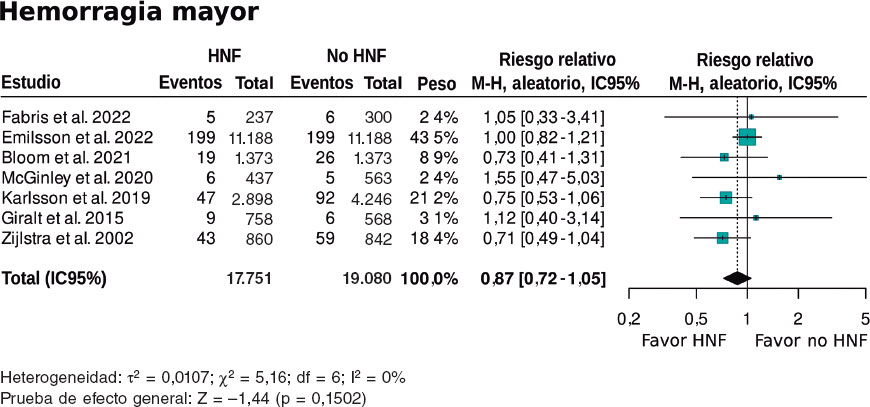
Figura 4. Forest plot de la prevalencia de hemorragia mayor. Las referencias bibliográficas mencionadas en esta figura corresponden a Fabris et al.10, Emilsson et al.6, Bloom et al.7, McGinley et al.8, Karlsson et al.11, Giralt et al.9 y Zijlstra et al.12. HNF: heparina no fraccionada; IC95%: intervalo de confianza del 95%; M-H: método de Mantel-Haenszel.
DISCUSIÓN
El presente metanálisis muestra un beneficio de la administración de HNF como pretratamiento en el primer contacto médico, en comparación con la administración en la propia sala del centro de destino donde se lleva a cabo la ICP en pacientes con IAMCEST.
El beneficio observado en el metanálisis consiste en un mayor porcentaje de flujo TIMI II/III inicial (incremento absoluto del 8,6% e incremento relativo del 37,4%) y en una reducción de la tasa de mortalidad relacionada a 30 días (reducción absoluta del 1,2% y reducción relativa del 23,5%). De forma individual, la mayoría de los estudios incluidos en el metanálisis mostraron un beneficio del pretratamiento con HNF en el porcentaje de arteria abierta, pero el beneficio en términos de mortalidad se ha basado en 2 de los 7 estudios seleccionados. Además, en cuanto a seguridad, el pretratamiento en el primer contacto médico tuvo un efecto neutro sobre el riesgo de complicaciones hemorrágicas; en este aspecto, se observa homogeneidad en los resultados de los 7 estudios.
Existe un metanálisis de 14 estudios publicado recientemente14, con criterios de selección y objetivos algo diferentes del nuestro, que incluye estudios con HNF y con mezcla de otros anticoagulantes, como heparina fraccionada (enoxaparina), bivalirudina y fondaparinux, y diversos eventos adicionales, como shock cardiogénico, mortalidad hospitalaria y mortalidad al año. Ambos trabajos muestran resultados congruentes en cuanto al beneficio del pretratamiento en el porcentaje de pacientes con arteria abierta y en la mortalidad precoz, aunque difieren en la tasa de complicaciones hemorrágicas. En el metanálisis comentado14 se observó una asociación en sentido beneficioso de la administración como pretratamiento de HNF o heparina fraccionada en la reducción de complicaciones hemorrágicas; también analizó el impacto del pretratamiento en el porcentaje de pacientes con shock cardiogénico, mostrando una asociación positiva del pretratamiento con HNF o heparina fraccionada. Es importante destacar la heterogeneidad en el diseño, los tiempos y la coadministración de fármacos antiagregantes en los estudios incluidos en los 2 metanálisis. Cabe destacar un pequeño estudio observacional realizado en España que muestra beneficios del pretratamiento con HNF15.
Argumentos a favor y en contra del pretratamiento con HNF en el IAMCEST
La HNF es barata y accesible, de administración intravenosa y uso habitual en centros sanitarios y ambulancias. Se trata de un fármaco necesario para prevenir la trombosis arterial y de los catéteres en la ICP.
Al margen de los efectos posiblemente beneficiosos sobre el porcentaje de arteria abierta en el IAMCEST demostrados en el metanálisis, su uso como pretratamiento en el primer contacto no parece influir en la ICP en sí. La tasa de complicaciones relacionadas con la punción arterial por tener al paciente anticoagulado es baja cuando el acceso es por vía radial; según estudios recientes que analizan el Código Infarto en nuestro país, el 90% de las angioplastias que se realizan en pacientes con IAMCEST se llevan a cabo por vía radial4,5. No se dispone de información sobre el posible impacto del pretratamiento sobre la carga trombótica, la tasa de no reflujo, la resolución del segmento ST o el tamaño del infarto, y en la actualidad no existen estudios diseñados para contestar a estas cuestiones3 (tabla 4 del material adicional).
Las guías de práctica clínica no establecen recomendaciones definitivas por falta de estudios aleatorizados adecuadamente diseñados para establecer el valor de la administración de HNF como pretratamiento, no porque haya evidencia de ausencia de efecto1,3.
Es posible que en algunos pacientes con diagnóstico erróneo de IAMCEST (que tengan síndrome aórtico, pericarditis, miocarditis, síndrome coronario agudo sin elevación del segmento ST, elevación transitoria del ST, síndrome de tako-tsubo, tromboembolia pulmonar, neumotórax, patología torácica o esofágica, patología osteomuscular, etc.) el pretratamiento con HNF y antiagregantes sea perjudicial.
Es importante destacar, como se recoge en los trabajos más recientes sobre Código Infarto en España4,5, que de todos los IAMCEST activados con Código Infarto no se confirmó el diagnóstico de IAMCEST en el 16,6%, y en el 3,6% no se realizó la angioplastia.
Los estudios incluidos en los metanálisis no analizan estos casos de error diagnóstico. El diseño de los estudios, prácticamente todos retrospectivos, dificulta identificar este tipo de riesgos del uso de HNF en este contexto. Es teóricamente posible que el pretratamiento con HNF pueda ser beneficioso en trombos más recientes, en pacientes con tiempos más cortos desde el inicio de los síntomas hasta la primera atención médica, y en aquellos con un tiempo más largo de desplazamiento al centro de destino donde se realizará la ICP. La revisión de las características de los estudios incluidos en este metanálisis no permite extraer conclusiones en este sentido. No parece haber una relación evidente en los 7 estudios entre los tiempos de atención y de traslado y el porcentaje de arteria abierta o de mortalidad a corto plazo y el uso o no de pretratamiento con HNF.
Necesidad de estudios aleatorizados
Las guías de práctica clínica se han convertido en documentos de referencia para la organización de la atención sanitaria1,2. Estas directrices, en cuya elaboración participan expertos internacionales que revisan en profundidad la evidencia científica en la que basar sus recomendaciones, no siempre son implementadas en la práctica clínica. Un ejemplo de ello, en el ámbito que nos ocupa, es el uso del pretratamiento con antiagregantes en el primer contacto médico. Un año después de la publicación de las guías de la Sociedad Europea de Cardiología para el abordaje del síndrome coronario agudo1, en las que el nivel de recomendación de la doble antiagregación es IIb y el nivel de evidencia es B para el IAMCEST, la práctica totalidad de los centros hospitalarios de España continúan administrando la doble antiagregación en el primer contacto médico (tabla 1 del material adicional).
La justificación de la recomendación actual del uso de pretratamiento antiagregante, de forma similar a la indicación de pretratamiento con HNF, se basa en la falta de evidencia de beneficio de la doble antiagregación y en el impacto que el uso de antiagregantes de vida media-larga pueda tener en el riesgo hemorrágico en pacientes que pudieran precisar cirugía de revascularización urgente16-18. Esta eventualidad del requerimiento de cirugía urgente es extremadamente rara en el IAMCEST. La implementación de las guías, con la reducción al uso de un solo antiagregante, se ha realizado en otros países de nuestro entorno con resultados preliminares positivos (presentación en EuroPCR 202419). En países como Dinamarca y Alemania, y en algunas regiones de Italia, los protocolos de atención del Código Infarto incluyen la administración de un antiagregante (ácido acetilsalicílico) y el uso de HNF20. A pesar de la indefinición de las guías respecto al uso de HNF, se puede interpretar que los responsables del diseño de los protocolos confían en el efecto teóricamente beneficioso de la HNF, complementario al antiagregante, en el primer contacto médico.
Limitaciones del estudio
Este trabajo presenta limitaciones inherentes a su diseño. Los estudios observacionales, en especial los de carácter retrospectivo, son susceptibles de diversos sesgos, como el de selección y el de confusión, y de otros factores no controlados que podrían influir en la validez interna de los resultados. No obstante, hemos tomado diversas medidas para mitigar los efectos de estos sesgos y proporcionar una interpretación lo más robusta posible, y hemos realizado un análisis detallado de la sensibilidad para evaluar la solidez de nuestros resultados. También hemos explorado la heterogeneidad mediante la prueba de Harbord, la cual, como antes mencionamos, mostró que los valores p para los sesgos de publicación son elevados, lo que indica que no hay evidencia significativa de sesgo de publicación que influya en nuestros resultados. En cuanto a la heterogeneidad, aunque es un desafío inherente en los metanálisis que incluyen estudios observacionales de diferentes diseño y calidad, hemos documentado esta variabilidad utilizando medidas como τ² y se ha considerado su posible impacto en la interpretación de los resultados.
A pesar de dichas limitaciones, los resultados obtenidos siguen siendo valiosos, pero consideramos que deben ser interpretados con cautela.
Otra limitación es la heterogeneidad en el número de pacientes incluidos en los estudios seleccionados, los tiempos de atención y desplazamiento, las dosis de HNF administradas, la definición de las complicaciones hemorrágicas y los regímenes antiplaquetarios concomitantes utilizados, que pueden haber introducido sesgos.
CONCLUSIONES
El metanálisis de estudios retrospectivos y un ensayo clínico muestra que el pretratamiento con HNF en pacientes con IAMCEST tratados con angioplastia primaria se asocia a un incremento en el porcentaje de flujo TIMI II/III inicial y a una reducción de la mortalidad precoz (figura 5).
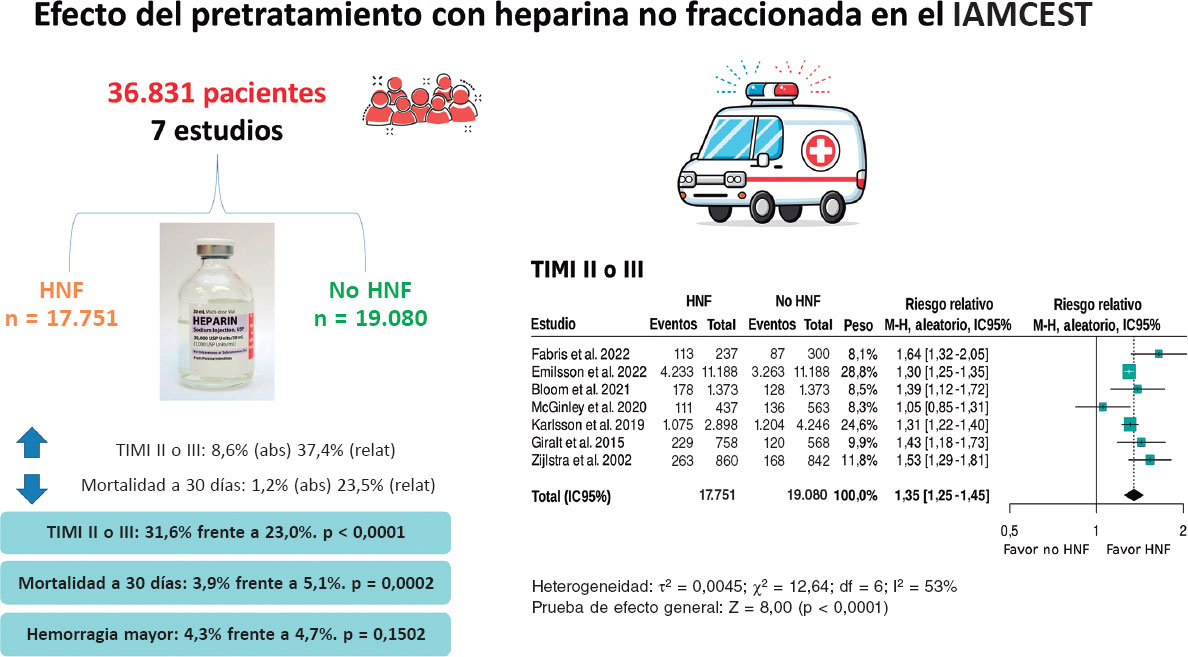
Figura 5. Efecto del pretratamiento con heparina no fraccionada en pacientes con infarto agudo de miocardio con elevación del segmento ST (IAMCEST). Forest plot de la prevalencia de flujo TIMI II/III. Las referencias bibliográficas mencionadas en esta figura corresponden a Fabris et al.10, Emilsson et al.6, Bloom et al.7, McGinley et al.8, Karlsson et al.11, Giralt et al.9 y Zijlstra et al.12. HNF: heparina no fraccionada; IC95%: intervalo de confianza del 95%; M-H: método de Mantel-Haenszel.
Es necesario realizar ensayos clínicos específicamente diseñados para establecer el impacto de la administración precoz de HNF, y las guías y directrices actuales deberían ser más claras en cuanto al momento óptimo de aplicar el pretratamiento con HNF en pacientes con IAMCEST.
FINANCIACIÓN
El trabajo ha sido realizado con financiación del CIBERCV CB16/11/00385.
CONSIDERACIONES ÉTICAS
Las consideraciones éticas no son aplicables a un metanálisis, ya que no se recogen datos clínicos directos de individuos y por lo tanto no se requiere evaluación por un comité ético. No se ha realizado un análisis de subgrupos por sexo, porque supondría perder potencia estadística y tanto las mujeres como los hombres están representados. No hay evidencias previas ni datos que sugieran que las mujeres y los hombres tengan una respuesta diferente al tratamiento anticoagulante con heparina intravenosa.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIAL
No se ha utilizado inteligencia artificial.
CONTRIBUCIÓN DE LOS AUTORES
M. Roldán Medina y A. Riquelme Pérez han colaborado por igual en varias fases del trabajo: concepción y diseño del estudio, y adquisición, análisis e interpretación de los datos. Además, M. Roldán Medina contribuyó en la redacción del texto original, la redacción y la revisión del manuscrito final, mientras que A. Riquelme López se encargó de la revisión final del artículo. R. López-Palop y P. Carrillo han colaborado en la adquisición, el análisis y la interpretación de los datos, y en la revisión y edición del texto final. J. Lacunza ha participado en la adquisición, el análisis y la interpretación de los datos. R. Valdesuso ha participado en la adquisición, el análisis y la interpretación de los datos. J. García de Lara ha participado en la adquisición, el análisis y la interpretación de los datos, y en la revisión y edición del texto final. J. Hurtado-Martínez ha participado en la adquisición, el análisis y la interpretación de los datos. J.M. Durán ha participado en la adquisición, el análisis y la interpretación de los datos. E. Pinar-Bermúdez ha participado en la adquisición, el análisis y la interpretación de los datos. J.R. Gimeno y D. Pascual-Figal han participado en la concepción y el diseño, en la adquisición, el análisis y la interpretación de los datos, en la redacción, la revisión, la edición y la aprobación del manuscrito final, así como en la administración del proyecto.
CONFLICTO DE INTERESES
Los autores no han comunicado conflictos de intereses con relación al contenido de este artículo.
Los autores quieren agradecer la colaboración de todos/as los/las compañeros/as del servicio de Cardiología del Hospital Virgen de la Arrixaca, del IMIB y de la Universidad de Murcia que han hecho posible la realización de este estudio.
¿QUÉ SE SABE DEL TEMA?
- La administración temprana de heparina no fraccionada (HNF) en el infarto agudo de miocardio con elevación del segmento ST (IAMCEST) está sujeta a controversia, por lo que las actuales guías de práctica clínica dejan a criterio médico el momento de su administración antes de la angioplastia primaria y no proporcionan recomendaciones claras sobre el pretratamiento con HNF en los pacientes con IAMCEST antes de su llegada al centro donde se realizará la angioplastia.
¿QUÉ APORTA DE NUEVO?
- Nuestro metanálisis y revisión sistemática de artículos para evaluar la eficacia y la seguridad del pretratamiento con HNF en pacientes con IAMCEST frente a pacientes control, que no recibieron dicho pretratamiento, demuestra que los pacientes con pretratamiento con HNF tuvieron un aumento de flujo TIMI II/III, una menor mortalidad a 30 días y una disminución de los episodios de hemorragias mayores.
BIBLIOGRAFÍA
1. Byrne RA, Rossello X, Coughlan JJ, et al. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J Acute Cardiovasc Care.2024;13:55-161. Erratum in:Eur Heart J Acute Cardiovasc Care. 2024;13:455.
2. Lawton JS, Tamis-Holland JE, Sripal Bangalore, et al. 2021 ACC/AHA/SCAI Guideline for Coronary Artery Revascularization.J Am Coll Cardiol.2022;79:197-215.
3. Collet J, Zeitouni M. Heparin pretreatment in STEMI:is earlier always better?EuroIntervention. 2022;18:697-699.
4. Rodríguez-Leor O, Cid-Álvarez AB, Moreno R, et al. Regional differences in STEMI care in Spain. Data from the ACI-SEC Infarction Code Registry. REC Interv Cardiol.2023;5:118-128.
5. Rodríguez-Leor O, Cid-Álvarez AB, Pérez de Prado A, et al. Analysis of the management of ST-segment elevation myocardial infarction in Spain. Results from the ACI-SEC Infarction Code Registry. Rev Esp Cardiol.2022;75:669-680.
6. Emilsson O, Bergman S, Mohammad M, et al. Pretreatment with heparin in patients with ST-segment elevation myocardial infarction:a report from the Swedish Coronary Angiography and Angioplasty Registry (SCAAR). EuroIntervention.2022;18:709-718.
7. Bloom J, Andrew E, Nehme Z, et al. Pre-hospital heparin use for ST-elevation myocardial infarction is safe and improves angiographic outcomes. Eur Heart J Acute Cardiovasc Care. 2021;10:1140-1147.
8. McGinley C, Mordi I, Kell P, et al. Prehospital Administration of Unfractionated Heparin in ST-Segment Elevation Myocardial Infarction Is Associated With Improved Long-Term Survival. J Cardiovasc Pharmacol.2020;76:159-163.
9. Giralt T, Carrillo X, Rodriguez-Leor O, et al. Time-dependent effects of unfractionated heparin in patients with ST-elevation myocardial infarction transferred for primary angioplasty. Int J Cardiol. 2015;198:70-74.
10. Fabris E, Menzio S, Gregorio C, et al. Effect of prehospital treatment in STEMI patients undergoing primary PCI. Catheter Cardiovasc Interv.2022;99:1500-1508.
11. Karlsson S, Andell P, Mohammad M, et al. Editor's Choice —Heparin pre-treatment in patients with ST-segment elevation myocardial infarction and the risk of intracoronary thrombus and total vessel occlusion. Insights from the TASTE trial. Eur Heart J Acute Cardiovasc Care. 2019;8:15-23.
12. Zijlstra F, Ernst N, de BoerMJ, et al. Influence of prehospital administration of aspirin and heparin on initial patency of the infarct-related artery in patients with acute ST elevation myocardial infarction. J Am Coll Cardiol. 2002;39:1733-1737.
13. Mehran R, Rao S, Bhatt D, et al. Standardized bleeding definitions for cardiovascular clinical trials:a consensus report from the Bleeding Academic Research Consortium. Circulation. 2011;123:2736-2747.
14. Costa G, Resende B, Oliveiros B, Gonçalves L, Teixeira R. Heparin pretreatment in ST segment elevation myocardial infarction:a systematic review and meta-analysis. Coron Artery Dis. 2025;36:28-38.
15. Ariza A, Ferreiro JL, Sánchez-Salado JC, Lorente V, Gómez-Hospital JA, Cequier A. Early Anticoagulation May Improve Preprocedural Patency of the Infarct-related Artery in Primary Percutaneous Coronary Intervention. Rev Esp Cardiol.2013;66:148-150.
16. Koul S, Smith J, Götberg M, et al. No Benefit of Ticagrelor Pretreatment Compared With Treatment During Percutaneous Coronary Intervention in Patients With ST-Segment-Elevation Myocardial Infarction Undergoing Primary Percutaneous Coronary Intervention. Circ Cardiovasc Interv. 2018;11:005528.
17. Russo RG, Wikler D, Rahimi K, Danaei G. Self-Administration of Aspirin After Chest Pain for the Prevention of Premature Cardiovascular Mortality in the United States:A Population-Based Analysis. J Am Heart Assoc. 2024;13:032778.
18. Chen ZM, Jiang LX, Chen YP, et al. Addition of clopidogrel to aspirin in 45 852 patients with acute myocardial infarction:randomised placebo-controlled trial. Lancet. 2005;366:1607-1621.
19. Siller J, Angiolillo D, De Luca L, Rymer J, Thim T, Zeymer U. Real-world practice adoption of latest guidelines for the acute management of ACS patients. En:Paris 2024. EuroPCR Course 2024. 35th edition;2024 May 21-24;Paris, France. Disponible en:https://www.pcronline.com/Courses/EuroPCR. Consultado 1 Mar 2025.
20. De Luca L, Maggioni A, Cavallini C, et al. Clinical profile and management of patients with acute myocardial infarction admitted to cardiac care units:The EYESHOT-2 registry. Int J Cardiol. 2025;418:132601.
*Autor para correspondencia.
Correo electrónico: jgimeno@secardiologia.es (J.R. Gimeno).


