RESOLUCIÓN DEL CASO
La decisión del equipo multidisciplinar fue tratar percutáneamente tanto la enfermedad coronaria como el drenaje venoso pulmonar anómalo parcial (DVPAP). En primer lugar, se realizó, con éxito, una intervención coronaria percutánea. El tratamiento de la DVPAP se llevó a cabo 3 meses después. Como se recomienda que los dispositivos tengan un diámetro entre un 30 y un 50% más grande que el diámetro del vaso, se optó por emplear un dispositivo Amplatzer Vascular Plug II (AVP-II) (Abbott, Estados Unidos) de 22 mm de acuerdo con las mediciones obtenidas en la tomografía computarizada de la VV.
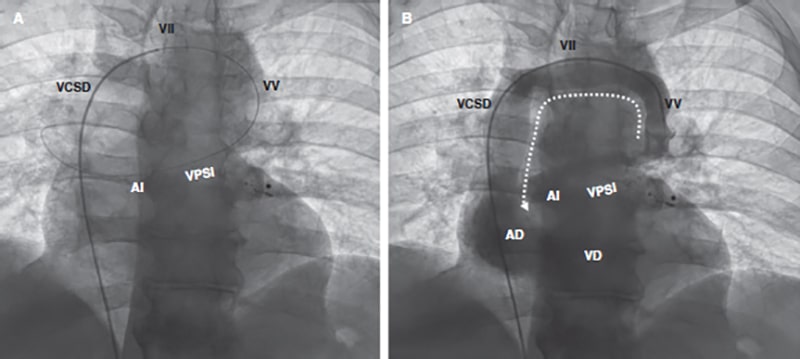
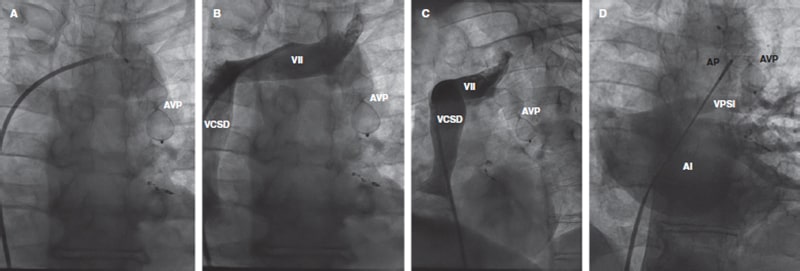
La intervención se realizó con anestesia local y bajo control fluoroscópico. Se insertó una vaina introductora de 7 Fr en la vena femoral derecha. Posteriormente, se avanzó un catéter diagnóstico multipropósito de 6 Fr empleando una guía de intercambio de 0,035 pulgadas para llegar a la VV a través de la vena innominada izquierda (figura 1A). La angiografía confirmó la presencia de una vena pulmonar superior izquierda (VPSI) con drenaje doble y un importante flujo de contraste desde la VPSI hasta la vena innominada que rellenaba las cámaras derechas (shunt izquierda-derecha) (figura 1, vídeo 1 del material adicional). Empleando una vaina guía Destination de 90 cm y 7 Fr (Terumo, Estados Unidos) se implantó el dispositivo AVP-II y se colocó en la VV (figura 2A, vídeo 2 del material adicional). La angiografía confirmó la posición correcta, ausencia de shunt residual, permeabilidad de la vena innominada y flujo de la VPSI tanto en la vena innominada (figura 2B-C) como en la arteria pulmonar (figura 2D).
Figura 1. Imagen fluoroscópica de la trayectoria de la guía desde la vena femoral hasta la aurícula izquierda a través de la aurícula derecha, vena cava superior derecha (VCSD), vena innominada izquierda (VII) y vena pulmonar superior izquierda (VPSI). (A); el angiograma revela el flujo de contraste craneocaudal desde la VV hasta la VII y el relleno de contraste de la VCSD y cámaras derechas (B). AD: aurícula derecha; AI: aurícula izquierda; VD: ventrículo derecho. Se emplearon coils en la intervención coronaria previa para tratar la perforación de las ramas diagonales (*).
Figura 2. Imagen fluoroscópica de la colocación del dispositivo Amplatzer Vascular Plug II (AVP II) con la vaina guía (A). Los angiogramas muestran la posición correcta del dispositivo AVP II y la permeabilidad del flujo de la vena innominada izquierda (VII): planos postero-anterior (B) y oblicuo anterior izquierdo (C). Inyección de contraste en la arteria pulmonar con catéter pigtail con relleno de aurícula izquierda (AI) mostrando la correcta posición inferior del dispositivo AVP II, un flujo adecuado a través de la vena pulmonar superior izquierda (VPSI) y la falta de flujo caudocraneal a través de la vena vertical ocluida (D). AP: arteria pulmonar; VCSD: vena cava superior derecha.
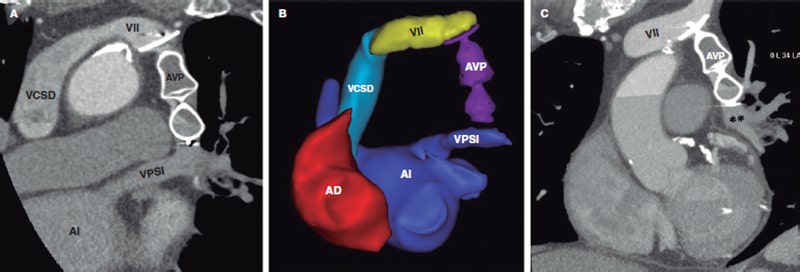
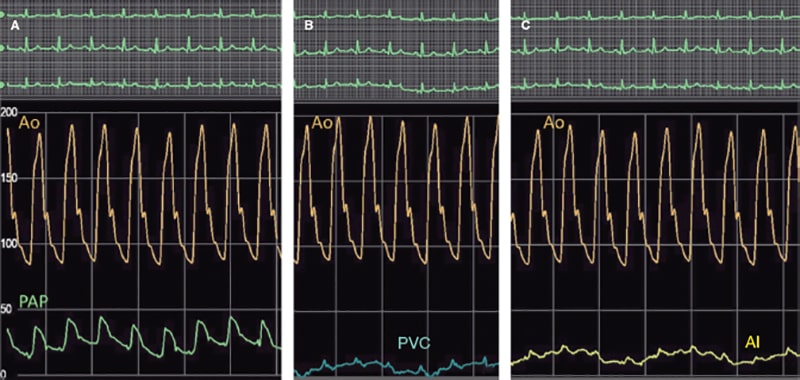
Dos días después se realizó una tomografía computarizada (figura 3) y una ecocardiografía transtorácica de control con un agente de contraste con microburbujas. Ambas confirmaron la posición correcta del dispositivo AVP-II y la ausencia de infarto pulmonar. A los 7 meses, el paciente seguía asintomático y el cateterismo cardiaco confirmaba similares hallazgos fluoroscópicos exitosos (vídeos 3 and 4 del material adicional) y presiones pulmonares muy mejoradas (figura 4).
Figura 3. Tomografía computarizada torácica posoperatoria. Las imágenes multiplanares formateadas (A, C) y las reconstruidas en 3D (B) muestran la posición correcta del dispositivo Amplatzer Vascular Plug II (AVP II) taponando la vena vertical que, previamente, estaba conectada a la vena innominada izquierda (VII) y a la vena pulmonar superior izquierda (VPSI). AD: aurícula derecha; AI: aurícula izquierda; PVSI: vena pulmonar superior izquierda.
Figura 4. Medidas de seguimiento hemodinámico con menor presión arterial pulmonar (PAP) (A) y presión auricular izquierda (AI) (C). La presión venosa central (PVC) es parecida a la de la intervención basal (B). Ao: aorta.
El diagnóstico diferencial de una VPSI con drenaje doble incluye otras estructuras vasculares del lado izquierdo tales como la vena cava superior izquierda persistente, la anomalía venosa torácica más frecuente y que, en la mayoría de los casos, drena a la aurícula derecha. No obstante, puede estar conectada a la aurícula izquierda (AI) a través de una vena pulmonar. En este escenario, se espera que el flujo sanguíneo tenga un sentido craneocaudal1.
El tratamiento de la DVPAP está indicado con síntomas atribuidos a un importante shunt izquierda-derecha. El shunt viene determinado, principalmente, por el número y tamaño de las venas pulmonares anómalas. En nuestro caso, se planteó la hipótesis de que el drenaje doble de la VPSI sumado a la coexistencia de una mayor presión en la AI por la disfunción del ventrículo izquierdo hubiesen contribuido al shunt desproporcionado de una única vena pulmonar anómala. Esto terminó por provocar cámaras derechas dilatadas e hipertensión pulmonar post- y precapilar.
Aunque se asume que la cirugía es la terapia de elección, el tratamiento percutáneo es una alternativa viable en pacientes con venas pulmonares con doble drenaje tanto a la vena innominada izquierda como a la AI2 ya que sellar la VV con un dispositivo vascular redirecciona todo el flujo sanguíneo de la vena pulmonar a la AI. Antes de proceder al sellado, se debe considerar la oclusión transitoria con un balón para valorar la AI y los cambios de presión pulmonar. Si esta aumenta, ha de reconsiderarse el sellado y, si se lleva a cabo, emplear un regulador del flujo auricular para descomprimir la AI3.
FINANCIACIÓN
Ninguna.
CONTRIBUCIÓN DE LOS AUTORES
R. González-Manzanares y G. Flores-Vergara redactaron el manuscrito y completaron la fase de revisión crítica del mismo. S. Ojeda, J. Suárez de Lezo, S. Espejo y M. Pan revisaron el manuscrito y aprobaron su versión definitiva antes de enviarlo. Todos los autores dieron su aprobación final a la versión que terminaría por publicarse.
CONFLICTO DE INTERESES
S. Ojeda es editora asociada de REC: Interventional Cardiology. Se ha seguido el procedimiento editorial establecido en la revista para garantizar la gestión imparcial del manuscrito. Los otros autores no declararon conflictos de interés en relación con el contenido de este artículo.
MATERIAL ADICIONAL
Vídeo 1. González-Manzanares R. DOI: 10.24875/RECIC.M22000352
Vídeo 2. González-Manzanares R. DOI: 10.24875/RECIC.M22000352
Vídeo 3. González-Manzanares R. DOI: 10.24875/RECIC.M22000352
Vídeo 4. González-Manzanares R. DOI: 10.24875/RECIC.M22000352
BIBLIOGRAFÍA
1. Azizova A, Onder O, Arslan S, et al. Persistent left superior vena cava: clinical importance and differential diagnoses. Insights Imaging. 2020;11:110.
2. Mamas MA, Clarke B, Mahadevan VS. Percutaneous treatment of dual pulmonary venous drainage and coarctation of the aorta in a single patient. Exp Clin Cardiol. 2010;15:11-13.
3. Pascual-Tejerina V, Sánchez-Recalde Á, Gutiérrez-Larraya F, Ruiz-Cantador J, Rodríguez-Padial L, Zamorano JL. Transcatheter closure of a vertical vein in a patient with total anomalous pulmonary venous drainage decompressing the left atrium with an AFR device. Rev Esp Cardiol. 2021;74:990-991.