RESUMEN
Introducción y objetivos: El cierre adecuado del acceso venoso es esencial tras procedimientos transcatéter de gran diámetro. El objetivo fue evaluar la seguridad y la eficacia de una nueva sutura en jareta simplificada con llave de paso de 3 vías para la hemostasia venosa en el intervencionismo cardiaco estructural (estudio SUTURE-3).
Métodos: Estudio multicéntrico, prospectivo y no aleatorizado que incluyó pacientes consecutivos con acceso venoso femoral ≥ 10 Fr en los que se empleó esta sutura simplificada ajustada con llave de 3 pasos. Se excluyeron los accesos < 10 Fr y los accesos arteriales homolaterales. La seguridad se evaluó conforme a los criterios Valve Academic Research Consortium-3, y la eficacia (hemostasia correcta) y el dolor con la escala visual analógica (EVA). Se realizó un seguimiento clínico a 1 mes.
Resultados: Se incluyeron 222 pacientes con una edad media de 73,6 ± 9,7 años, el 58% varones, el 85% hipertensos, el 44% diabéticos y el 91% con antecedentes de fibrilación auricular. Las puntuaciones CHA2DS2-VA (4,1 ± 1,8) y HAS-BLED (3,5 ± 1,6) fueron elevadas, con alta proporción de hemorragias mayores previas (62%). El 54% de los pacientes estaban tomando anticoagulantes orales, y el 24% y el 6% recibían antiagregación simple o doble, respectivamente. Los procedimientos más realizados fueron el cierre percutáneo de la orejuela izquierda (n = 154, 69%) y la terapia de borde a borde mitral (n = 41, 18%). El diámetro medio del acceso fue de 15,6 ± 5 Fr, en el 91% ecoguiado, con un tiempo de compresión de 4 ± 1,7 h y dolor en la retirada de 0,6 ± 1,6 en la EVA. El tiempo de hemostasia fue instantáneo, con una tasa de éxito del 100%, y solo 2 hemorragias menores (0,9%). A 1 mes de seguimiento no se registraron complicaciones del acceso (incluidas infecciones).
Conclusiones: La sutura en jareta simplificada con llave de 3 vías para la hemostasia venosa de accesos ≥ 10 Fr en el intervencionismo cardiaco estructural es un procedimiento sencillo, económico, seguro y efectivo.
Palabras clave: Cierre venoso femoral. Introductor venoso de gran diámetro. Sutura en jareta.
ABSTRACT
Introduction and objectives: Complete and secure venous access closure is essential at the end of large-bore catheter-based procedures. The aim of this study is to evaluate the safety and efficacy profile of a new simplified purse-string suture with 3-way stopcock to improve venous hemostasis in structural heart procedures (the SUTURE-3 study).
Methods: We conducted a multicenter, non-randomized and prospective study including all consecutive patients undergoing any interventional procedures with a ≥ 10-Fr femoral venous access in whom a simplified purse-string suture with 3-way stopcock for venous hemostasis was used. Exclusion criteria were < 10-Fr diameters or ipsilateral artery access. We evaluate the safety profile according to the Valve Academic Research Consortium-3 criteria, efficacy (correct hemostasis), a pain-score (visual analog scale [VAS]) and a clinical 1 month-follow up.
Results: A total 222 patients were included. Mean age was 73.6 ± 9.7 years (58%, men; 85%, hypertensive; 44%, diabetics; 91%, had a past medical history of atrial fibrillation). We found significantly high CHA2DS2-VA (4.1 ± 1.8) and HAS-BLED (3.5 ± 1.6) scores with a higher proportion of previous major bleeding (62%). A total of 54% of patients were on oral anticoagulation and 25%/6% on single/dual antiplatelet therapy, respectively. The most common procedure was left atrial appendage closure (n = 154, 69%) and mitral valve transcatheter edge-to-edge repair (n = 41, 18%). Mean diameter access was 15.6 ± 5-Fr; 91%, echo-guided; compression time, 4 ± 1.7 h; pain in VAS, 0.6 ± 1.5. Hemostasis was instantaneous with a 100% success rate, and only 2 minor bleeding events being reported (0.9%). No access complications (including infections) were recorded after discharge at the 1-month follow-up.
Conclusions: The simplified purse string suture with 3-way stopcock to improve venous hemostasis in structural heart procedures is a simple, inexpensive, safe and effective procedure.
Keywords: Femoral vein closure. Large-bore venous sheath. Purse-string suture.
INTRODUCCIÓN
En las últimas décadas, los procedimientos de cardiología intervencionista y de electrofisiología han experimentado un desarrollo exponencial tanto en número como en sus indicaciones1. Con este aumento, la profesión está bajo presión para procesar a los pacientes rápidamente, movilizándolos y dándoles de alta pocas horas después de la intervención.
El acceso venoso transfemoral con introductores de grandes dimensiones es común para el abordaje de diferentes patologías (cierre percutáneo de orejuela izquierda, reparación percutánea de borde a borde, etc.)2-6. Es un acceso lógico por ser de gran calibre, con pocas variaciones anatómicas, que puede acomodar introductores de 27 Fr de diámetro externo con facilidad. Otros accesos alternativos no serían tan adecuados para estos procedimientos por diversos motivos: el acceso yugular es incómodo para el paciente y para el operador, el subclavio o axilar presenta riesgo de hemotórax o neumotórax, y las venas del brazo no tienen un diámetro suficiente7.
Tradicionalmente, la hemostasia en el sitio de acceso venoso se ha logrado mediante compresión manual, lo cual sigue siendo eficaz para vainas venosas de pequeño calibre y es el estándar con el que se comparan otros métodos para lograr la hemostasia venosa7. Incluso con las vainas más pequeñas, la hemostasia por compresión puede tardar hasta 30 minutos en lograrse, lo que resulta incómodo para el paciente y molesto para el personal médico6,8-10. Además, el periodo de inmovilización (4-8 h) tras la compresión incrementa el costo y las molestias derivadas, y supone un riesgo real de trombosis venosa profunda, aparte de los riesgos de hemorragia asociados con un incompleto control hemostático o por una lesión vascular en el sitio de acceso que conduce a hematoma, fístula arteriovenosa y pseudoaneurisma6,10. En los últimos años, el uso de ecografía vascular para su punción ha demostrado aumentar la eficacia y ,sobre todo, la seguridad11.
Los enfoques alternativos a la compresión, para lograr una hemostasia inmediata y segura en el sitio de acceso venoso, son cada vez más importantes e incluyen técnicas de sutura subcutánea y dispositivos de cierre vascular, como VASCADE (Cardiva Medical, EE.UU.), MYNX (Cardinal Health, EE.UU.), MANTA (Teleflex/Essential Medical, EE.UU.) y ProGlide/ProStyle (Abbott Vascular, EE.UU.)7.
La sutura en 8 se ha utilizado como método de hemostasia en diferentes estudios, fundamentalmente en el campo de la electrofisiología, consiguiendo una compresión más rápida, menor estancia hospitalaria y menos complicaciones al compararla con la compresión manual5,6,8,12-22. La sutura en bolsa de tabaco o jareta (purse-string suture) es un método alternativo que ha demostrado ser seguro y eficaz, con similares resultados que la sutura en 8 en comparación con la compresión manual en diferentes estudios, y con menor tiempo de hemostasia, menos dolor o incomodidad, y un tiempo de inmovilización más corto23-26.
Se ha desarrollado una sutura en jareta o bolsa de tabaco simplificada, en la cual solo se realizan 2 trayectorias subcutáneas con la aguja en lugar de 4, y que además mantiene la tensión del punto gracias al uso de una llave de 3 pasos, siendo regulable en todo momento este ajuste de la tensión del punto, en contraposición al nudo habitual. Nuestro objetivo fue evaluar la seguridad y la eficacia de esta nueva sutura en pacientes con procedimientos intervencionistas por vía transfemoral con introductores de gran diámetro (≥ 10 Fr).
MÉTODOS
Diseño del estudio
El estudio SUTURE-3 es un registro multicéntrico, prospectivo, no aleatorizado, que incluyó pacientes consecutivos en los que tras un acceso venoso femoral ≥ 10 Fr ecoguiado en intervencionismo estructural se realizó una sutura en jareta simplificada con llave de 3 pasos para su ajuste (figura 1). El cierre se llevó a cabo tanto por el cardiólogo intervencionista como por la enfermera intervencionista.
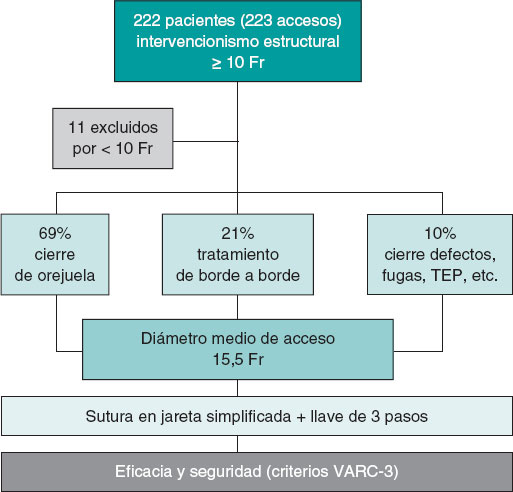
Figura 1. Figura central. Diagrama de flujo del estudio SUTURE-3. TEP: tromboembolia pulmonar; VARC-3: Valve Academic Research Consortium 3.
Material utilizado
Se utilizó un portaagujas y se hizo una sutura en jareta con aguja curva de punta triangular de 38-48 mm de longitud (a decisión del operador, en función del diámetro del introductor empleado y de la profundidad de la punción vascular; a más profundidad de punción, se utilizaba preferiblemente la de 48 cm) y material de sutura sintética trenzada reabsorbible (Polysorb, CL-928, número 1, GS-13 cutting). Para el ajuste y para mantener la tensión del punto se utilizó una llave de 3 vías simple, como se muestra en la figura 2 y la figura 3. El coste total estimado del material es de 1,45 €.
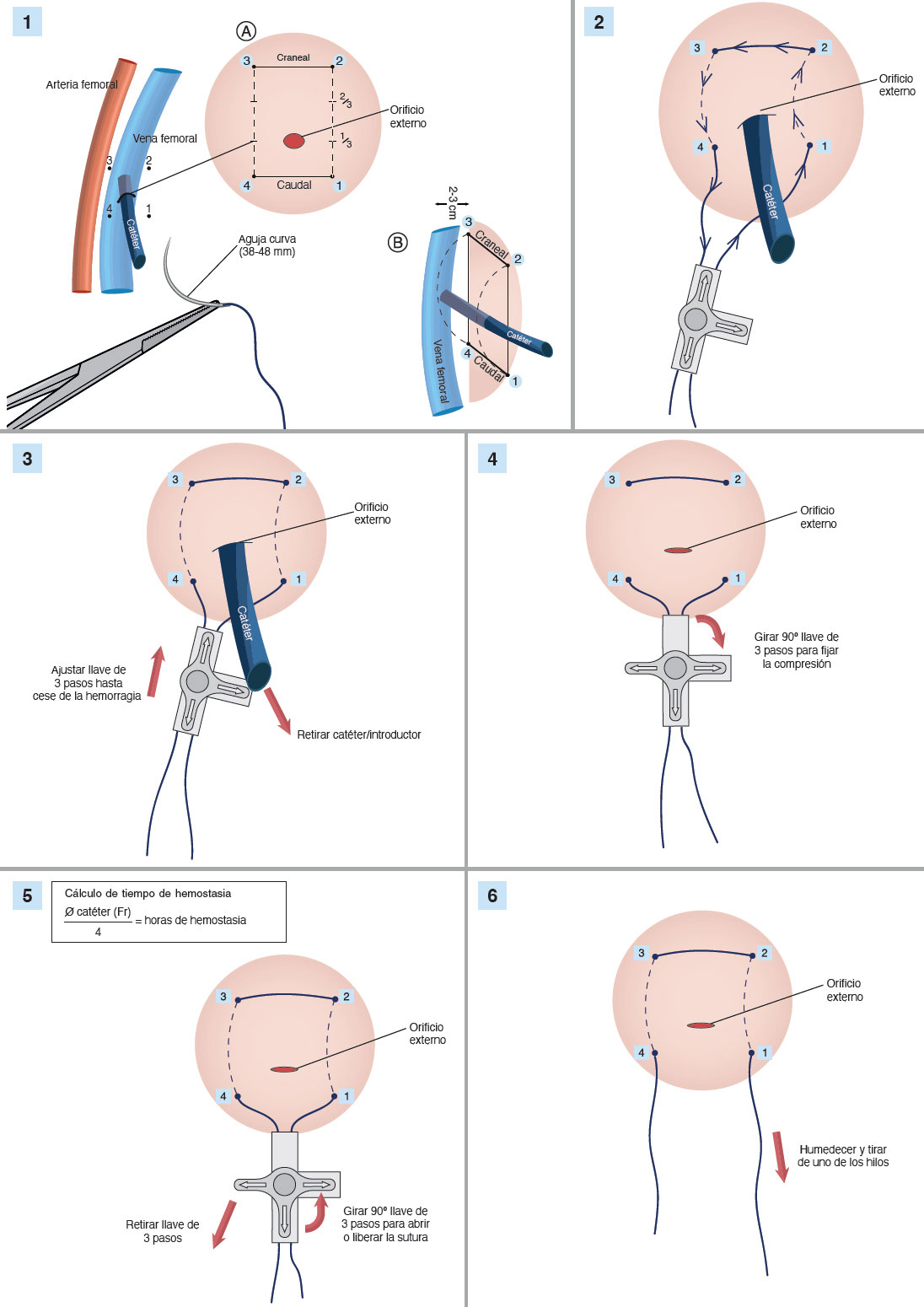
Figura 2. Ilustración por pasos de la sutura en jareta simplificada con llave de 3 pasos.
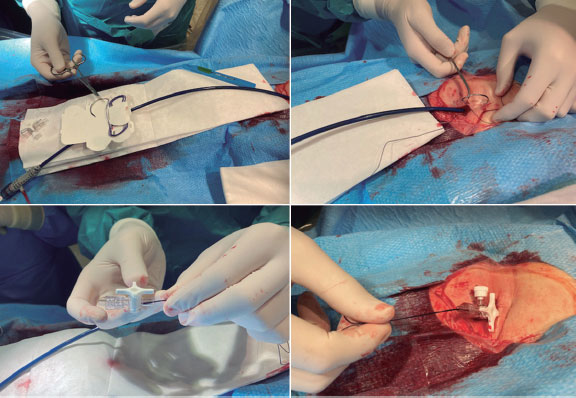
Figura 3. Sutura simplificada en jareta ajustada con llave de 3 pasos.
Tiempo de hemostasia calculado
Se calculó un tiempo de compresión mínimo aproximado, en horas, con la fórmula:
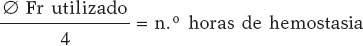
El procedimiento intervencionista estructural se realizó siguiendo la técnica estándar y conforme con el protocolo local en cada caso, por vía venosa femoral. Los pacientes en terapia antiplaquetaria (ácido acetilsalicílico o clopidogrel, ticagrelor o prasugrel) continuaron con ella antes y durante el procedimiento. Los pacientes con anticoagulación oral (antagonista de la vitamina K o anticoagulante oral directo) recibieron la última dosis 12-24 h antes del procedimiento, sin puente de heparina. Todos los pacientes recibieron heparina periprocedimiento con un tiempo de coagulación activada objetivo (medido a intervalos de 30 min durante todo el procedimiento y al final antes de la retirada de las vainas) de 250-300 s. No se administró protamina por protocolo después de ningún procedimiento, ni siquiera en pacientes con un tiempo de coagulación activada ≥ 300 s al final de la intervención.
Si no se producían complicaciones notorias en el acceso, la terapia de anticoagulación se reiniciaba a las 4-6 h después del procedimiento. El tratamiento antiplaquetario y anticoagulante tras la intervención dependía de las características del paciente y del procedimiento realizado, sin influir el tipo de cierre del acceso. Para la retirada de la sutura se recomendaba humedecer con solución salina fisiológica los hilos previo a su extracción, y se determinaba el dolor en una escala visual analógica (EVA). El dolor no fue valorable al hacer la sutura por encontrarse muchos pacientes sedados o anestesiados, según el procedimiento.
Criterios de inclusión y exclusión
Los criterios de inclusión fueron edad ≥ 18 años, recibir un procedimiento de intervencionismo percutáneo a través de acceso femoral derecho o izquierdo con un diámetro externo del introductor o catéter ≥ 10 Fr, y otorgar el consentimiento informado.
Los criterios de exclusión fueron tener un acceso arterial homolateral, utilizar acceso venoso femoral con un diámetro externo del introductor o catéter < 10 Fr, realizar más de una punción venosa homolateral (por ejemplo, estudios electrofisiológicos) y no otorgar el consentimiento para participar en el estudio.
Objetivos del estudio
Objetivo primario
El objetivo primario fue evaluar la eficacia de la sutura, definida como hemostasia completa del acceso, y la seguridad, definida como la ausencia de complicaciones mayores del acceso según los criterios de la Valve Academic Research Consortium 3 (VARC-3)27, que incluyen daño vascular en el lugar de acceso (disección, estenosis, perforación, rotura, fístula auriculoventricular, pseudoaneurisma, hematoma, daño irreversible de un nervio, síndrome compartimental o fallo del dispositivo hemostático) que desencadena la muerte del paciente, hemorragia mayor o con riesgo vital, isquemia visceral o daño neurológico.
Objetivo secundario
El objetivo secundario fue evaluar la presencia de complicaciones menores del acceso según los criterios VARC-327, que incluyen daño vascular en el lugar de acceso (los ya mencionados) que no conduce a la muerte, hemorragia mayor o con riesgo vital, isquemia visceral y daño neurológico. Se evaluó el dolor en la retirada mediante EVA, y se consideraron el reingreso o los eventos relacionados con el acceso en un seguimiento a 1 mes.
Consideraciones éticas
El estudio siguió la política de privacidad de cada centro investigador, incluidas las normativas para el uso apropiado de datos procedentes de investigaciones con pacientes. El estudio fue aprobado por el Comité de Ética de la Investigación con Medicamentos del centro coordinador y se realizó siguiendo lo recogido en la Declaración de Helsinki. Los pacientes firmaron un consentimiento informado específico antes de la intervención para su inclusión en el estudio.
Análisis estadístico
Debido a que se trata de un estudio descriptivo de una cohorte de pacientes, el análisis estadístico se limita a un análisis descriptivo de los datos. Estos se expresan como media y desviación estándar o como rango intercuartílico [25-75]. Las variables categóricas se expresan como número y porcentaje. El análisis se realizó con el software SPSS (versión 25, SPSS Inc., EE.UU.).
RESULTADOS
En el estudio se incluyeron 222 pacientes consecutivos (223 suturas); 11 pacientes se excluyeron del estudio por accesos < 10 Fr, aunque con similares resultados en términos de eficacia y seguridad. El diagrama de flujo del estudio se muestra en la figura 1. Las características basales se encuentran en la tabla 1, donde destaca un perfil de paciente de muy alto riesgo tanto trombótico como hemorrágico, con una edad media de 73,6 ± 9,7 años, siendo 130 (58%) varones, 190 (85%) hipertensos, 99 (44%) diabéticos, 143 (64%) dislipémicos, 101 (45%) con enfermedad renal crónica definida como filtrado glomerular estimado < 60 ml/min/m2, y 203 (91%) con antecedentes de fibrilación o aleteo auricular. Se encontraron elevadas puntuaciones CHA2DS2-VA (4,1 ± 1,8) y HAS-BLED (3,5 ± 1,6), con un gran número de antecedentes de hemorragia mayor (n = 139, 62%) y de accidentes cerebrovasculares isquémicos (n = 62, 28%). En relación con la medicación concomitante periprocedimiento, destaca que 119 (54%) pacientes estaban con tratamiento anticoagulante, y con antiagregación plaquetaria 53 (24%) simple y 13 (6%) doble. La analítica previa al procedimiento mostraba una cifra media de plaquetas de 195.350 ± 73.000 y una hemoglobina de 12,1 ± 2.
Tabla 1. Características basales
| Características | n (%) |
|---|---|
| Edad (años) | 73,6 ± 9,7 |
| Varones | 130 (58,3%) |
| Índice de masa corporal | 28,4 ± 5,5 |
| Tabaquismo | |
| No | 113 (50,7%) |
| Sí, actual | 31 (13,9%) |
| Extabaquismo | 79 (35,4%) |
| Hipertensión | 190 (85,2%) |
| Diabetes mellitus | 99 (44,4%) |
| Dislipemia | 143 (64,1%) |
| IRC | 101 (5,3%) |
| Cardiopatía isquémica | |
| No | 166 (74,4%) |
| ICP | 56 (25,1%) |
| CRC | 1 (0,4%) |
| Ictus | |
| No | 151 (67,4%) |
| Isquémico | 62 (27,8%) |
| Hemorrágico | 10 (4,5%) |
| Hemorragia | 139 (62,3%) |
| Fibrilación auricular /aleteo | 203 (91%) |
| CHA2DS2-VA | 4,1 ± 1,8 |
| HAS-BLED | 3,5 ± 1,6 |
| Anticoagulación | |
| No | 103 (46,2%) |
| AVK | 32 (14,3%) |
| ACOD | 82 (36,8%) |
| Heparina | 6 (2,7%) |
| Antiagregación | |
| Simple | 53 (23,8%) |
| Doble | 13 (5,8%) |
| Analítica previa | |
| Hemoglobina (g/dl) | 12,1 ± 2,0 |
| Plaquetas (por ml) | 195.350 ± 73.000 |
|
ACOD: anticoagulante oral directo; AVK: antagonista de la vitamina K; CRC: cirugía de revascularización coronaria; ICP: intervencionismo coronario percutáneo; IRC: insuficiencia renal crónica (filtrado glomerular estimado < 60 ml/min). |
|
Respecto a las características del procedimiento (tabla 2), prácticamente todos los accesos fueron ecoguiados (n = 203, 91%) y la intervención más común fue el cierre percutáneo de la orejuela izquierda (n = 154, 69%), seguida de la reparación mitral percutánea mediante tratamiento de borde a borde (n = 41, 18%), el cierre de defectos septales (n = 10, 4%) y otras indicaciones más testimoniales (valvuloplastia mitral percutánea, n = 5, 2,2%). El diámetro medio del acceso fue de 15,6 ± 5,1 Fr, la mediana de tiempo para realizarlo fue de 1,2 min [1,6-1,1] y el tiempo medio que se mantuvo la compresión fue de 4,0 ± 1,7 h. En 2 casos complejos, uno de cierre percutáneo de orejuela izquierda y otro durante el implante de MitraClip que precisó una nueva punción transeptal (infradimensionado del diámetro del introductor/vaina), la sutura sirvió para controlar la hemostasia de forma exitosa y permitir al operador manipular la vaina hasta volver al diámetro de vaina previo. A la retirada de la sutura, la puntuación media del dolor percibido evaluado con la EVA fue muy baja (0,6 ± 1,5). El tiempo de hemostasia fue instantáneo con una tasa de éxito del 100%, con solo 2 hemorragias menores (0,9%) en 2 pacientes en los que, por falta de experiencia del personal, se retiró de forma precoz la sutura sin seguir las recomendaciones antes mencionadas (en el apartado Métodos), y a pesar de que podría haberse vuelto a ajustar la tensión de la sutura con la llave de 3 pasos se optó por realizar compresión manual, con éxito. En la analítica tras el procedimiento se observó una anemización significativa de los pacientes (hemoglobina previa de 12,1 ± 2,0 y posterior de 11,1 ± 2,0; p < 0,05), en probable relación con la medicación (pacientes frágiles con antecedentes de hemorragia e indicación de cierre percutáneo de orejuela izquierda por dicho motivo) y las pérdidas propias del procedimiento. Un tercio de estos pacientes (n = 88, 39,6%) precisaron alguna transfusión de hematíes durante el ingreso, aunque en ningún caso relacionada con la hemorragia del punto de punción venosa. A 1 mes de seguimiento clínico no se registraron complicaciones del acceso (incluidas infecciones). Se realizó un seguimiento a largo plazo, con unas tasas de mortalidad total (n = 29, 13%) y por causa cardiovascular (n = 6, 2,7%) no elevadas, considerando el alto riesgo de la población en estudio, y sin eventos en la zona de punción.
Tabla 2. Características del procedimiento
| Características | n (%) |
|---|---|
| Tipo de procedimiento | |
| Cierre de orejuela izquierda | 154 (69,1%) |
| Foramen oval permeable | 5 (2,2%) |
| Comunicación interauricular | 5 (2,2%) |
| Valvuloplastia mitral | 5 (2,2%) |
| Terapia borde a borde mitral | 41 (18,4%) |
| Fuga paravalvular | 3 (1,3%) |
| Tromboembolia pulmonar | 2 (0,9%) |
| Tratamiento borde a borde tricuspídeo | 5 (2,2%) |
| Marcapasos sin cables | 1 (0,4%) |
| Acceso | |
| Vena femoral derecha | 223 (100%) |
| Punción ecoguiada | 203 (91%) |
| Uso de ecografía transesofágica | 221 (99,1%) |
| Aguja transeptal | |
| No | 11 (4,9%) |
| Brockenbrough | 100 (44,8%) |
| Radiofrecuencia | 111 (49,8%) |
| Diámetro del acceso (Fr) | 15,5 ± 5,0 |
| Fluoroscopia (min) | 21,8 ± 18,5 min |
| Contraste (ml) | 86 ± 57 |
| Tiempo en realizar sutura (min) | 0,6 ± 1.5 |
| Tiempo de compresión (h) | 4,0 ± 1,7 horas |
| Éxito del procedimiento | 221 (99,1%) |
| Dolor en la retirada (EVA) | 0,6 ± 1,6 |
| Hemoglobina tras procedimiento | 11,1 ± 2,0 |
| Transfusión de hematíes tras procedimiento | 88 (39,6%) |
| Eventos menores (VARC-3) a 30 días | |
| Hemorragias menores | 2 (0,9%) |
| Otros | 0 (0%) |
| Eventos mayores (VARC-3) a 30 días | 0 (0%) |
| Eventos en el seguimiento a largo plazo | |
| Mortalidad total | 29 (13%) |
| Mortalidad por causa cardiovascular | 6 (2,7%) |
|
EVA: escala analógica visual. VARC-3: Valve Academic Research Consortium 3. |
|
DISCUSIÓN
Los principales hallazgos de este estudio muestran que, en una amplia y reciente cohorte de pacientes consecutivos tratados con un procedimiento de intervencionismo percutáneo estructural en el que se empleó un acceso venoso de diámetro ≥ 10 Fr, el uso de esta nueva sutura en jareta simplificada y ajustada con llave de 3 pasos para la hemostasia fue seguro, efectivo y rápido, con una tasa del 100% de hemostasia inmediata y una muy baja tasa de hemorragia asociada. Además, es un método cómodo para el paciente y para el personal sanitario, con muy bajo dolor o molestias percibidas en su retirada y muy cortos tiempos de compresión, lo que permite la deambulación precoz. A su vez, se trata de un material ampliamente disponible en cualquier centro hospitalario y de muy bajo coste económico.
En los últimos años se ha asistido a un aumento exponencial del número y de las indicaciones de los procedimientos intervencionistas en cardiología1. A pesar de todo este desarrollo, las complicaciones más frecuentes en las salas de hemodinámica continúan siendo las derivadas del acceso vascular28. Con la expansión del intervencionismo estructural, debido al tamaño de los dispositivos o de sus mecanismos, es necesario emplear introductores y vainas de gran calibre, siendo el diámetro del acceso uno de los predictores más importantes de complicaciones vasculares29. El acceso venoso transfemoral con introductores de grandes dimensiones es común para el abordaje de diferentes enfermedades2-6. Para su punción se recomienda el uso de ultrasonido por haber demostrado ser más seguro y eficaz11, pero para la hemostasia no existen guías de práctica clínica que indiquen el método o dispositivo que se debe emplear. Existen métodos hemostáticos venosos clásicos, como el de compresión (manual, pesos, etc.), y algunos más vanguardistas, como la sutura subcutánea (en 8, en jareta, etc.) o los dispositivos específicos de cierre vascular arterial que se han empleado en accesos venosos (tanto de sutura como de tapón colágeno)7. La tabla 3 ofrece un resumen comparativo con los diferentes métodos de sutura subcutánea reportados.
Tabla 3. Resumen de los principales estudios sobre hemostasia con sutura subcutánea
| Autores y año | n | Edad (años) | Tipo de hemostasia | Diseño del estudio | Procedimientos principales | Diámetro medio del introductor | Ultrasonido | Tiempo para hemostasia (min) | Tiempo para deambulación (h) | Estancia hospitalaria (h) | Complicaciones mayores | Complicaciones menores | Comentarios |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Camacho et al., 2025* SUTURE-3 | 222 | 74 | Sutura en jareta simplificada + llave de 3 pasos | Multicéntrico Observacional Prospectivo | COI RVMP FOP CIA | 16 Fr 10-26 Fr | Sí | < 0,5 min | 4 h | - | 0% | 0,9% | |
| Geis et al., 201530 | 80 | 71 | S8 + CM 12 h (n = 40) ProGlide (n = 40) | Unicéntrico Observacional Prospectivo | RVMP (MitraClip) | 24 Fr | - | - | - | - | 0% 2,5% | 22% 15% | |
| Steppich et al., 201813 | 277 | 74 | S8 (n = 150) ProGlide (n = 127) | Unicéntrico Retrospectivo Basado en registros | RVMP (MitraClip) | 24 Fr | - | - | - | - | 2,7% 3,1% NS | 15,3% 15,7% NS | |
| Pracon et al., 20176 | 86 | 62 | CM (n = 30) SZ paralela (n = 60) | Unicéntrico Aleatorizado 2:1 Diseño abierto | COI CMP CIA | 10-22 Fr 14 Fr | - | 12 min < 1 min | 16 h 7 h | - | - | 37% 13% | Sutura en Z paralela modificada |
| Mohammed et al., 20225 VACCAR | 434 | 64 | CM (n = 156) S8 (n = 203) ProGlide (n = 75) | Unicéntrico Observacional Prospectivo | Ablación FA | 8-15 Fr | Sí | 20 min 7 min 9 min | 6,5 h 2,2 h | 29 h 27,5 h | 1% 0% 0% | 2,6% 1,5% 4,0% | Dolor |
| Traullé et al., 201615 | 124 | 58 | S8 | Unicéntrico Observacional | Crioablación FA | 15 Fr | - | - | - | - | - | 2,4% | |
| Aytemir et al., 201617 | 200 | 55 | CM (n = 100) S8 (n = 100) | Unicéntrico Observacional Retrospectivo | Crioablación FA | 15 Fr | - | 14 min 0 min | - | - | - | 4% 0% | |
| Issa y Amr, 201522 | 376 | 65 | CM (n = 253) S8 (n = 123) | Unicéntrico Observacional | Ablación FA | 11,5 Fr | Sí | - | - | - | 4,7% 2,4% | 7,5% 7,3% | |
| Velagic et al., 202116 | 190 | 60 | CM (n = 100) S8 (n = 90) | Unicéntrico Retrospectivo | Crioablación FA | 15 Fr | Sí | - | - | - | 0% 0% | 8,8% 7% | Más tiempo en laboratorio de electrofisiología |
| Jensen et al., 202019 | 290 | 66 | CM (n = 132) S8 (n = 158) | Unicéntrico Retrospectivo | Procedimientos EF COI CIA | 14,9 Fr 14,8 Fr | - | - | - | - | - | 6,8% 1,3% | Mayores tiempos de intercambio |
| Yorgun et al., 201914 | 150 | 64 | S8 (n = 75) S8 + llave de 3 pasos (n = 75) | Unicéntrico Observacional Prospectivo | Crioablación FA | 15 Fr | - | 1,66 ± 0,32 0,78 ± 0,24 | 4 h 4 h | 1,3 ± 0,6 1,2 ± 0,4 | 2,7% rehemorragia 2,7% infección 0% | 12% 0% | |
| Joshua et al., 202131 | 4 | S8 + Flowstasis (Inari) | Unicéntrico Serie de casos | Trombectomía en TVP y TEP, TIPS, marcapasos sin cable | 16-27 Fr | - | - | - | - | - | - | ||
| Kumar et al., 20198 | 749 | 13 | CM (n = 365) S8 + nudo pescador (n = 384) | Unicéntrico Aleatorizado | CMP, CIA, CAP, valvuloplastia pulmonar | 10-14 Fr 12 Fr | Sí | 14,3 min 1,1 min | 18,9 h 3,3 h | 36,8 h 24,6 h | - | 1,6% 0,2% | |
| Morgan et al., 201220 | 26 | 7,8 | CM (n = 30) S8 (n = 26) | Unicéntrico Retrospectivo Basado en registros | Intervenciones pediátricas | 6-22 Fr 9,1 Fr | - | 13,6 min 10 min | - | - | - | 6,1% 7,7% | |
| Zhou et al., 201421 | 104 | 8,1 | S8 | Unicéntrico Observacional | CIA Estenosis pulmonar | 7-14 Fr | - | - | - | 5,6 ± 2,2 d | - | 1,9% | |
| Jackson et al., 201926 GITAR | 200 | 62 | CM Sutura en jareta | Aleatorizado | Ablación FA | 8,5-15 Fr | - | 10,4+-2,2 min 0,45+-2,0 min | - | - | - | - | Dolor 29% 15% |
| Kottmaier et al., 201725 | 784 | 63 | CM (n = 322) Sutura en jareta (n = 462) | Unicéntrico Observacional | Ablación FA | 8 + 11,7 Fr | Si | - | 10 h 12 h | - | 0% 0% | 24% 27% | Ecografía después |
| Akkaya et al., 202024 | 41 | 80 | Sutura en jareta | Unicéntrico Observacional | RVMP (MitraClip) | 24 Fr | - | - | - | - | 0% | 14,6% | Sin protamina |
| Kypta et al., 201623 | 77 | 80 | Doble sutura en jareta | Unicéntrico Observacional | Marcapasos sin cable | 18-23 Fr | - | - | - | - | - | 3,9% (2,6% hematoma, 1,3% fístula) | |
|
CAP: conducto arterioso persistente; CIA: comunicación interauricular; CM: compresión manual; CMP: comisurotomía mitral percutánea; COI: cierre de orejuela izquierda; EF: electrofisiología; FA: fibración auricular; FOP: foramen oval permeable; NS: no significativo; RVMP: reparación valvular mitral percutánea; SZ: sutura en Z; S8: sutura en 8; TEP: tromboembolia pulmonar; TIPS: derivación portosistémica intrahepática transyugular; TVP: trombosis venosa profunda. * Estudio actual. |
|||||||||||||
El mecanismo propuesto mediante el cual la sutura en jareta simplificada con ajuste de llave de 3 pasos logra la hemostasia es similar al descrito para otras suturas tipo 818. El paso de la sutura es medial y lateral al acceso, abarcando suficiente piel y tejido subcutáneo que una vez ajustado involuciona alrededor del punto de punción venosa creando un efecto de taponamiento mecánico, sobre todo a expensas del tejido subcutáneo. En el estudio de Cilingiroglu et al.18 se observó, justo tras la sutura, la ausencia de extravasación, pero con una leve venoconstricción en el punto de punción en la flebografía; sin embargo, a las 24 h se comprobó por ultrasonidos una compresibilidad venosa normal, sin estenosis, trombo ni otras complicaciones. Otros estudios posteriores no han encontrado dicha estenosis mediante ultrasonidos6.
La sutura en 8 se ha utilizado como método de hemostasia venosa en diferentes estudios, con ventajas sustanciales frente a la compresión habitual: compresión más rápida, menor estancia hospitalaria, menos complicaciones, etc.5,6,8,12-21. No obstante, la mayoría de estos estudios presentan marcadas diferencias con el nuestro. Casi todos han sido unicéntricos y muchos de ellos centrados en el campo de la electrofisiología; solo hay algunos sobre hemostasia en intervencionismo estructural6,8,30.
La sutura en bolsa de tabaco o jareta es un método alternativo de sutura incluso más sencillo que la sutura en 8, en el cual una sutura trenzada, no absorbible, sobre una aguja curva de gran calibre, se pasa dentro y fuera en 4 puntos alrededor del introductor o vaina formando un cuadrado. Al tirar de los extremos de la sutura y apretar el punto, el tejido subcutáneo se comprime y ejerce presión sobre el lugar de la punción. A pesar de que la evidencia es menor, en 4 estudios ha demostrado ser un método seguro y eficaz, con similares resultados que la sutura en 8 al compararlo con la compresión manual, presentando tiempos menores de hemostasia, menos dolor o incomodidad y un tiempo de inmovilización más corto23-26. Además, esta evidencia incluye uno de los pocos ensayos clínicos al respecto, que aun siendo solo de 2 centros y en el campo de la electrofisiología obtiene unos excelentes resultados y valora el dolor para el paciente frente a la compresión manual26. En el presente estudio, el disconfort o molestia en la retirada de la sutura fue muy bajo según la puntuación en la EVA, lo que se considera un aspecto importante para tener en cuenta en la difusión del uso de la técnica.
En general, si un método es similar a otro en resultados, pero es más sencillo o menos invasivo, se considera superior. El análisis de esta nueva sutura en jareta o bolsa de tabaco simplificada muestra unos excelentes resultados tanto en seguridad (0,9% de hemorragia menor) como en eficacia (hemostasia inmediata, tiempo de realización de 1-2 minutos y tiempo de mantenimiento < 6 h en todos los casos). Adicionalmente, puede presentar ciertas ventajas al compararla con otras técnicas de sutura:
Limitaciones
Las limitaciones principales derivan del tipo de estudio realizado, pues a pesar de ser multicéntrico no es aleatorizado ni se comparan otras técnicas de hemostasia. El estudio no tiene grupo de control, y por ello, aunque pueden hacerse comparaciones con estudios y registros históricos, los datos deberán ser interpretados de forma cautelosa. Por otro lado, no se evalúan procedimientos con punciones venosas múltiples como las que suelen utilizarse en procedimientos de electrofisiología, aunque ya se ha comprobado ampliamente la utilidad de este tipo de suturas en tales procedimientos. Asimismo, tampoco se realizará en aquellos pacientes en los que se canalice una vía arterial percutánea ipsilateral en el mismo momento, por poder considerarse un factor de confusión en caso de presentar eventos.
CONCLUSIONES
La sutura simplificada en jareta con llave de 3 vías para la hemostasia venosa en el intervencionismo cardiaco estructural con acceso ≥ 10 Fr es un procedimiento sencillo, seguro y efectivo, cómodo para el paciente y el personal sanitario, consigue una hemostasia inmediata con poco tiempo de compresión, y es de bajo coste económico.
FINANCIACIÓN
No existen fuentes de financiación del proyecto.
CONSIDERACIONES ÉTICAS
El estudio siguió la política de privacidad de cada centro investigador, incluidas las normativas para el uso apropiado de datos procedentes de investigaciones con pacientes. El estudio fue aprobado por el Comité de Ética de la Investigación con Medicamentos del centro coordinador y se realizó siguiendo lo recogido en la Declaración de Helsinki. Los pacientes firmaron un consentimiento informado específico antes de la intervención para su inclusión en el estudio. Se han seguido las directrices SAGER respecto a los posibles sesgos de sexo o género.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIAL
Los autores declaran que no se ha utilizado en ningún momento inteligencia artificial para la redacción, el análisis o la extracción de conocimiento de los datos.
CONTRIBUCIÓN DE LOS AUTORES
S.J. Camacho Freire: concepción y diseño de la sutura y trabajo, inclusión de pacientes, adquisición de datos y su análisis e interpretación, redacción del artículo y elaboración de las ilustraciones y tablas. M.A. Montilla Garrido y E. Izaga Torralba: inclusión de pacientes, adquisición de datos y su análisis e interpretación, y revisión crítica del artículo. J. León Jiménez, P. Gómez Fernández, I. Sánchez Fernández, J. Roa Garrido, F.J. Landero García, O. Lagos De Grande, M.E. Gracia Hiraldo, C. Lluch Requerey, J.F. Díaz Fernández y A.E. Gómez Menchero: inclusión de pacientes, adquisición de datos y revisión crítica del artículo. F. Navarro Roldán: revisión crítica del artículo.
CONFLICTO DE INTERESES
No existen conflictos de intereses.
AGRADECIMIENTOS
A Elisa Muñoz Navarro, por la digitalización y la elaboración de las ilustraciones.
¿QUÉ SE SABE DEL TEMA?
- Las diferentes suturas utilizadas (en jareta y en 8) para la hemostasia en procedimientos venosos percutáneos de grandes diámetros son seguras y efectivas, con ventajas frente a los métodos de compresión habitual y los dispositivos de cierre vascular específicos.
¿QUÉ APORTA DE NUEVO?
- Una nueva sutura simplificada para hemostasia venosa femoral de gran diámetro muestra resultados, en términos de seguridad y eficacia, al menos similares a los reportados con otras suturas. Adicionalmente, presenta una serie de ventajas frente a otras suturas y dispositivos de cierre vascular: es más sencilla y precisa menor número de punciones y trayectorias subcutáneas, evita las trayectorias perpendiculares al catéter y puede ser ajustada en todo momento con la llave de 3 pasos (en caso de precisar infradimensionar el catéter), con fácil disponibilidad y bajo coste.
BIBLIOGRAFÍA
1. Ojeda S, Romaguera R, Cruz-González I, Moreno R. Spanish Cardiac Catheterization and Coronary Intervention Registry. 29th Official Report of the Interventional Cardiology Association of the Spanish Society of Cardiology (1990-2019). Rev Esp Cardiol. 2020;73:927-936.
2. Hosseini SM, Rozen G, Saleh A, et al. Catheter Ablation for Cardiac Arrhythmias:Utilization and In-Hospital Complications, 2000 2013. JACC Clin Electrophysiol. 2017;3:1240-1248.
3. Ali M, Shreenivas SS, Pratt DN, Lynch DR, Kereiakes DJ. Percutaneous Interventions for Secondary Mitral Regurgitation. Circ Cardiovasc Interv. 2020;13:008998.
4. Reynolds D, Duray GZ, Omar R, et al. A Leadless Intracardiac Transcatheter Pacing System. N Engl J Med.2016;374:533-541.
5. Mohammed M, Ramirez R, Steinhaus DA, et al. Comparative outcomes of vascular access closure methods following atrial fibrillation/flutter catheter ablation:insights from VAscular Closure for Cardiac Ablation Registry. J Interv Card Electrophysiol. 2022;64:301-310.
6. Pracon R, Bangalore S, Henzel J, et al. A randomized comparison of modified subcutaneous “Z“-stitch versus manual compression to achieve hemostasis after large caliber femoral venous sheath removal. Catheter Cardiovasc Interv. 2018;91:105-112.
7. Bin Waleed K, Leung LW, Akhtar Z, Sohal M, Zuberi Z, Gallagher MM. New approaches to achieving hemostasis after venous access in cardiovascular patients. Kardiol Pol. 2022;80:750-759.
8. Kumar P, Aggarwaal P, Sinha SK, et al. Efficacy and Safety of Subcutaneous Fellow's Stitch Using “Fisherman's Knot“Technique to Achieve Large Caliber ( >10 French) Venous Hemostasis. Cardiol Res. 2019;10:303-308.
9. Shaw JA, Dewire E, Nugent A, Eisenhauer AC. Use of suture-mediated vascular closure devices for the management of femoral vein access after transcatheter procedures. Catheter Cardiovasc Interv.2004;63:439-443.
10. Barbetta I, van den Berg JC. Access and hemostasis:femoral and popliteal approaches and closure devices —why, what, when, and how?Semin Intervent Radiol. 2014;31:353-360.
11. KupóP, Pap R, Sághy L, et al. Ultrasound guidance for femoral venous access in electrophysiology procedures-systematic review and meta-analysis. J Interv Card Electrophysiol. 2020;59:407-414.
12. Lakshmanadoss U, Wong WS, Kutinsky I, Khalid MR, Williamson B, Haines DE. Figure-of-eight suture for venous hemostasis in fully anticoagulated patients after atrial fibrillation catheter ablation. Indian Pacing Electrophysiol J. 2017;17:134-139.
13. Steppich B, Stegmüller F, Rumpf PM, et al. Vascular complications after percutaneous mitral valve repair and venous access closure using suture or closure device. J Interv Cardiol.2018;31:223-229.
14. Yorgun H, Canpolat U, Ates AH, et al. Comparison of standard vs modified “figure-of-eight“suture to achieve femoral venous hemostasis after cryoballoon based atrial fibrillation ablation. Pacing Clin Electrophysiol. 2019;42:1175-1182.
15. TraulléS, Kubala M, Doucy A, Quenum S, Hermida JS. Feasibility and safety of temporary subcutaneous venous figure-of-eight suture to achieve haemostasis after ablation of atrial fibrillation. Europace. 2016;18:815-819.
16. Velagic V, Mugnai G, Pasara V, et al. Use of figure of eight suture for groin closure with no heparin reversal in patients undergoing cryoballoon ablation for atrial fibrillation. J Interv Card Electrophysiol. 2021;60:433-438.
17. Aytemir K, Canpolat U, Yorgun H, et al. Usefulness of 'figure-of-eight'suture to achieve haemostasis after removal of 15-French calibre femoral venous sheath in patients undergoing cryoablation. Europace. 2016;18:1545-1550.
18. Cilingiroglu M, Salinger M, Zhao D, Feldman T. Technique of temporary subcutaneous “Figure-of-Eight“sutures to achieve hemostasis after removal of large-caliber femoral venous sheaths. Catheter Cardiovasc Interv. 2011;78:155-160.
19. Jensen CJ, Schnur M, Lask S, et al. Feasibility of the Figure-of-8-Suture as Venous Closure in Interventional Electrophysiology:One Strategy for All?Int J Med Sci. 2020;17:965-969.
20. Morgan GJ, Waragai T, Eastaugh L, Chaturvedi RC, Lee KJ, Benson L. The fellows stitch:large caliber venous hemostasis in pediatric practice. Catheter Cardiovasc Interv. 2012;80:79-82.
21. Zhou Y, Guo Z, Bai Y, et al. Femoral venous hemostasis in children using the technique of “figure-of-eight“sutures. Congenit Heart Dis. 2014;9:122-125.
22. Issa ZF, Amr BS. Venous hemostasis postcatheter ablation of atrial fibrillation while under therapeutic levels of oral and intravenous anticoagulation. J Interv Card Electrophysiol. 2015;44:97-104.
23. Kypta A, Blessberger H, Lichtenauer M, et al. Subcutaneous Double “Purse String Suture“—A Safe Method for Femoral Vein Access Site Closure after Leadless Pacemaker Implantation. Pacing Clin Electrophysiol. 2016;39:675-679.
24. Akkaya E, Sözener K, Rixe J, et al. Venous access closure using a purse-string suture without heparin antagonism or additional compression after MitraClip implantation. Catheter Cardiovasc Interv. 2020;96:179-186.
25. Kottmaier M, Bourier F, Reents T, et al. Safety and Feasibility of Subcutaneous Purse-String Suture of the Femoral Vein After Electrophysiological Procedures on Uninterrupted Oral Anticoagulation. Am J Cardiol. 2017;119:1781-1784.
26. Jackson N, McGee M, Ahmed W, et al. Groin Haemostasis With a Purse String Suture for Patients Following Catheter Ablation Procedures (GITAR Study). Heart Lung Circ. 2019;28:777-783.
27. Généreux P, Piazza N, Alu MC, et al. Valve Academic Research Consortium 3:Updated Endpoint Definitions for Aortic Valve Clinical Research. J Am Coll Cardiol. 2021;77:2717-2746.
28. Wiley JM, White CJ, Uretsky BF. Noncoronary complications of coronary intervention. Catheter Cardiovasc Interv. 2002;57:257-265.
29. Moussa Pacha H, Al-Khadra Y, Soud M, Darmoch F, Moussa Pacha A, Alraies MC. Percutaneous devices for left atrial appendage occlusion:A contemporary review. World J Cardiol. 2019;11:57-70.
30. Geis NA, Pleger ST, Chorianopoulos E, Müller OJ, Katus HA, Bekeredjian R. Feasibility and clinical benefit of a suture-mediated closure device for femoral vein access after percutaneous edge-to-edge mitral valve repair. EuroIntervention. 2015;10:1346-1353.
31. Joshua CH, Jeffrey BH, Elliott MG. Achievement of rapid venous hemostasis following large-bore catheter procedures. CathLab Digest. 2021. Disponible en: https://www.hmpgloballearningnetwork.com/site/cathlab/achievement-rapid-venous-hemostasis-following-large-bore-catheter-procedures. Consultado 1 Feb 2025.

