¿CÓMO LO HARÍA?
Se presenta el caso de un varón de 57 años con antecedente de cardiopatía isquémica tratada percutáneamente años atrás, que ingresó por síndrome coronario agudo sin elevación del segmento ST e hipocinesia inferior en el ecocardiograma. Se realizó una coronariografía a las 24 horas del ingreso, en la que se observó reestenosis de un stent implantado en la arteria descendente anterior media y estenosis grave de la coronaria derecha distal, con imagen angiográfica que sugería un trombo intraluminal que se extendía hacia el ostium de la arteria descendente posterior. Se realizó tratamiento percutáneo inmediato de la coronaria derecha con predilatación con balón, y el paciente presentó fenómeno de no-reflow (FNR) inmediatamente tras la predilatación.
El FNR se define como una reducción del flujo coronario tras la angioplastia en ausencia de obstrucción mecánica de la arteria coronaria epicárdica. Si bien su incidencia ha disminuido algo en los últimos años con la utilización de agentes antiagregantes más potentes y el abordaje precoz de los síndromes coronarios, su tratamiento continúa siendo un reto, dada la ausencia de estándares. Desde el punto de vista fisiopatológico, el FNR se ha relacionado con una oclusión de la microcirculación coronaria de origen multifactorial, incluyendo microembolización, vasoespasmo de la microcirculación y edema o hemorragia miocárdica en el contexto de necrosis. Estos mecanismos activarían la cascada inflamatoria y promoverían la liberación de radicales libres, y finalmente la agregación plaquetaria.
Diversos ensayos clínicos han valorado estrategias para la prevención de este fenómeno mediante tromboaspiración previa a la angioplastia (ensayos TASTE y TOTAL) o instilación intracoronaria de abciximab (INFUSE-AMI); sin embargo, ninguno ha conseguido demostrar beneficios clínicos definitivos. De igual manera, hay datos contradictorios sobre la utilización de fármacos vasodilatadores, como adenosina, verapamilo o nitroprusiato intracoronario, tanto en la prevención como en el tratamiento del FNR. En cuanto al FNR establecido, un único ensayo clínico (COAR) ha demostrado la superioridad de la adrenalina intracoronaria respecto a la adenosina en pacientes con pérdida de flujo distal tras el implante de un stent coronario1.
Centrándonos en el caso presentado, inicialmente convendría completar el estudio mediante una técnica de imagen intracoronaria para descartar otras posibles causas de pérdida de flujo distal, como disección o espasmo coronario. Una vez confirmada la presencia de un trombo, la recuperación del flujo es imprescindible antes de considerar el implante de cualquier stent. En este contexto, mi estrategia inicial consistiría en realizar aspiraciones repetidas con dispositivos de trombectomía manual hacia la descendente posterior y eventualmente hacia la posterolateral, modificando el acceso a la arteria femoral si fuera preciso, para avanzar extractores de mayor perfil (7 Fr) con mejor capacidad de aspiración. Si persistiera el FNR se podría considerar la instilación local de agentes vasodilatadores (en la tabla 1 se detallan los fármacos validados en estudios previos y sus correspondientes dosis), o la infusión intracoronaria de adrenalina en caso de hipotensión y bradicardia, a través de microcatéteres coaxiales avanzados a la zona de la oclusión o utilizando un catéter dedicado con orificios de infusión distal que permitiera mantener la guía avanzada en el vaso durante la infusión de los fármacos (figura 1). En caso de trombo resistente a la aspiración, optaría por la instilación intracoronaria de agentes anti-IIb/IIIa o fibrinolíticos (administrando un tercio de la dosis sistémica), mediante catéteres dedicados2, y eventualmente técnica de marinado3 con oclusión distal del vaso, inflando un balón a nivel de la arteria descendente posterior mientras se administra el fibrinolítico a través de un extensor de catéter guía avanzado a la derecha medio-distal (figura 2). Por último, si las anteriores medidas no resultaran eficaces, abordaría en el mismo procedimiento la reestenosis de la descendente anterior media para tratar de disminuir la isquemia miocárdica en otros territorios.
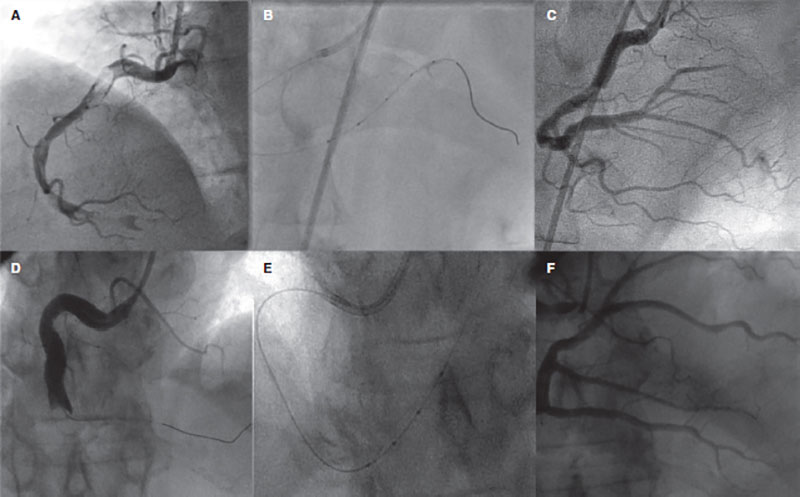
Figura 1. Utilización de un catéter con orificios de infusión distal para instilación directa de trombolítico intracoronario en 2 pacientes con elevada carga trombótica y ausencia de flujo distal tras la tromboaspiración repetida. A y D: coronariografía derecha inicial. B y E: imagen del catéter avanzado en la coronaria derecha distal. C y F: resultado angiográfico.
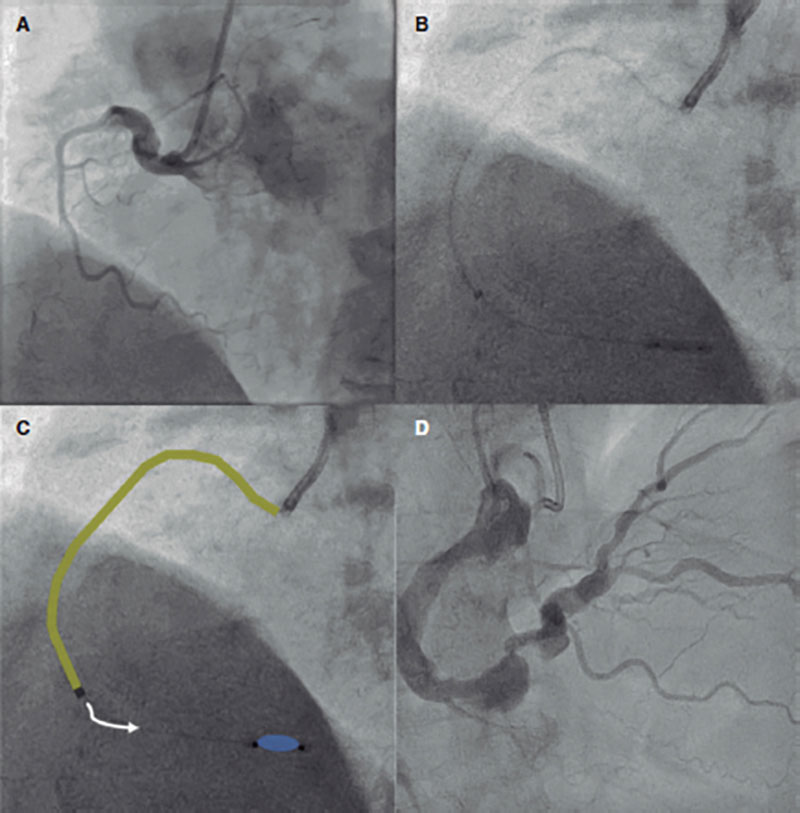
Figura 2. Administración de fibrinolítico intracoronario con oclusión distal (técnica de marinado). A: imagen angiográfica inicial que muestra una oclusión de la coronaria derecha a nivel de la primera curva. B y C: infusión de 2000 UI de alteplasa a través de un extensor de catéter guía (en amarillo) manteniendo inflado el balón distal durante 5 minutos. D: resultado angiográfico final.
Tabla 1. Fármacos utilizados en el tratamiento del fenómeno de no-reflow (dosis de bolo intracoronario y dosis máxima descrita)
| Fármaco | Dosis bolo intracoronario | Dosis máxima |
|---|---|---|
| Fármacos vasodilatadores | ||
| Adenosina | 100 µg | 2000 µg |
| Nitroprusiato | 50 µg | 300 µg |
| Nicardipino | 50 µg | 400 µg |
| Verapamilo | 0,5 mg | 1 mg |
| Nicorandil | 0,5 mg | 4 mg |
| Nicardipino | 100 µg | 2.200 µg |
| Dipiridamol | 0,56 mg/kg | 200 mg |
| Anti IIb/IIIa | ||
| Abciximab | 0,25 mg/kg | 0,125 µg/kg/min en infusión i.v. |
| Eptifibatida | 180 µg/kg | 2 µg/kg/min en infusión i.v. |
| Otros agentes | ||
| Adrenalina | 100 µg | 400 µg |
| Ciclosporina A | 2,5 mg/kg i.v. | – |
Concluido el procedimiento, si persistiera el FNR, consideraría la utilización de dispositivos percutáneos de asistencia circulatoria para mejorar el flujo diastólico miocárdico.
Algunos autores han descrito terapias no farmacológicas para el tratamiento del FNR, como la hipotermia inducida y la inyección coronaria a alta presión de sangre autóloga, pero su efectividad está por determinar. Así mismo, existen numerosas publicaciones sobre la utilización de diversos agentes tanto vasodilatadores (papaverina) como frente a radicales libres (anisodamina), y factores de crecimiento, empleados en este contexto; sin embargo, su disponibilidad es limitada y su eficacia no ha sido demostrada en estudios aleatorizados.
Dada la naturaleza multifactorial del FNR puede ser recomendable la combinación de diferentes estrategias, considerando técnicas para eliminar la carga trombótica (aspiración repetida o administración local de antitrombóticos) en los casos en que predomine la embolización distal, e instilación local de agentes vasodilatadores para los pacientes en quienes se sospechen alteraciones de la microcirculación.
FINANCIACIÓN
No existe financiación en relación con el manuscrito.
CONFLICTO DE INTERESES
Ninguno.
BIBLIOGRAFÍA
1. Khan KA, Qamar N, Saghir T, et al. Comparison of Intracoronary Epinephrine and Adenosine for No-Reflow in Normotensive Patients With Acute Coronary Syndrome (COAR Trial). Circ Cardiovasc Interv. 2022;15:e011408.
2. Unzue L, Garcia E, Teijeiro R, et al. Local intracoronary fibrinolysis in acute mycardial infarction of ectatic coronary arteries in the post-abiximab era. Cardiovasc Revasc Med. 2021;32:69-74.
3. Unzue L, García E, Teijeiro-Mestre R. Local fibrinolysis with distal occlusion: “marinade” technique. Rev Esp Cardiol. 2022;75:86.