RESUMEN
Las pruebas de vasorreactividad coronaria con infusión de acetilcolina son una prueba diagnóstica fundamental para pacientes con sospecha de enfermedad cardiaca secundaria a vasoespasmo y en procedimientos de investigación en los que se valora la función endotelial coronaria. Se calcula que más del 40% de los pacientes con angina y ausencia de lesiones coronarias presentan vasoespasmo como causa fundamental de los síntomas, y su tratamiento específico ha demostrado mejorar la calidad de vida en estos pacientes. El Grupo de Trabajo de Técnicas de Diagnóstico Intracoronario de la Asociación de Cardiología Intervencionista de la Sociedad Española de Cardiología (ACI-SEC) ha elaborado el presente documento técnico que expone de manera práctica las indicaciones, la preparación, la realización y la interpretación de dichas pruebas.
Palabras clave: Prueba de provocacion de vasoespasmo. Funcion endotelial coronaria.
Abstract
Coronary vasoreactivity testing is a key diagnostic procedure in patients with suspected coronary spasm and research procedures intended to assess the coronary endothelial function. We should mention that coronary spasm has been observed in > 40% of the patients with angina and non-obstructive coronary stenosis. Also, that its dedicated treatment has proven to reduce ischemic symptoms and improve these patients’ quality of life. This technical report elaborated by the Working Group on Intracoronary Diagnostic Techniques of the Interventional Cardiology Association of the Spanish Society of Cardiology (ACI-SEC) summarizes the indications, preparation, performance, and interpretation of the vasoreactivity testing performed by intracoronary infusion of acetylcholine.
Keywords: Spasm provocation test. Coronary endothelial function.
Abreviaturas
DS: diámetro de la estenosis. INOCA: isquemia sin lesiones coronarias obstructivas. MINOCA: infarto de miocardio sin enfermedad coronaria obstructiva.
INTRODUCCIÓN
Las pruebas de vasorreactividad coronaria mediante infusión de acetilcolina se utilizan con 2 fines concretos: valorar la función endotelial y como prueba de provocación de vasoespasmo en casos con sospecha clínica. Aunque estas pruebas se conocen y emplean desde hace décadas, su penetración en nuestro medio aún es baja. Este hecho se debe fundamentalmente a una escasa sospecha de isquemia miocárdica resultante de trastornos microvasculares o vasomotores que ha motivado una baja demanda de dichas pruebas. Además, la ausencia de estandarización de las pruebas, la falta de formación, e l uso de acetilcolina fuera de las indicaciones de la ficha técnica y las dudas sobre su seguridad tampoco han favorecido su implementación generalizada en la práctica clínica diaria.
El escenario descrito ha cambiado de manera importante en los últimos años gracias a una creciente evidencia sobre la importancia de diagnosticar las causas de isquemia miocárdica no relacionada con estenosis fijas. En la actualidad, las pruebas invasivas de provocación de espasmo coronario están formalmente recomendadas en las guías de práctica clínica de la Sociedad Europea de Cardiología sobre síndromes coronarios crónicos, síndromes coronarios agudos sin elevación del segmento ST y síndromes coronarios agudos con elevación del segmento ST1-3. Las indicaciones más habituales son en pacientes con angina o isquemia sin lesiones coronarias obstructivas (ANOCA, INOCA —en este documento, para sintetizar, se engloban ambas bajo el término INOCA—), infarto de miocardio sin enfermedad coronaria obstructiva (MINOCA), angina persistente tras revascularización coronaria, enfermedad obstructiva coronaria en la que hay sospecha clínica de angina de causa microvascular sobreañadida, y finalmente, aquellos con muerte súbita recuperada de causa indeterminada1-3. La tabla 1 ofrece un resumen de las indicaciones clínicas y del grado de recomendación para realizar pruebas de provocación de vasoespasmo. Pese que el presente documento se centra en las pruebas de vasorreactividad coronaria, es importante recordar que su uso se recomienda habitualmente de forma simultánea con otras pruebas de función coronaria mediante guía de presión, como por ejemplo la medición de la reserva coronaria de flujo y de las resistencias de la microcirculación1-5. El diagnóstico específico de la afección funcional de las arterias coronarias y su tratamiento dirigido han demostrado que logran una mayor calidad de vida en los pacientes con INOCA6. En caso de vasoespasmo coronario, el tratamiento recomendado se basa en el uso de antagonistas del calcio, nitratos y nicorandil6,7.
Tabla 1. Indicaciones clínicas para la prueba de provocación de vasoespasmo coronario mediante infusión intracoronaria de acetilcolina
| Clase | Indicación | Especificaciones clínicas |
|---|---|---|
| Clase I (altamente recomendable) | Sospecha clínica de angina vasoespástica sin documentación objetiva de isquemia y sin enfermedad coronaria obstructiva en paciente con síntomas crónicos | – La angina vasoespástica puede presentarse predominantemente en reposo (35%), en esfuerzo (30%), de forma mixta (30%) o como disnea (5%)4 – Es aconsejable realizar un estudio de la función epicárdica y microvascular en hiperemia máxima con guía de presión |
| Síndrome coronario agudo sin que se aprecien lesiones culpables por coronariografía | – Revisar cuidadosamente la angiografía para descartar embolia, imágenes radiotransparentes compatibles con trombo o disecciones coronarias – Es recomendable el uso de imagen intravascular (ecografía intracoronaria o tomografía de coherencia óptica) para este tipo de lesions – Excluir otras causas de elevación de las troponinas (como miocarditis) mediante la valoración de segmentarismos (ventriculografía o ecocardiografía) y estudio con resonancia magnética |
|
| Muerte súbita recuperada de causa no explicada | – Tras excluir cardiopatía estructural o arrítmica | |
| Estudio de síncope precedido por dolor torácico | – Tras excluir cardiopatía estructural o arrítmica | |
| Angina recurrente a pesar de revascularización | – Valorar primero guía de presión para excluir enfermedad funcional epicárdica y de la microcirculación en hiperemia máxima | |
| Clase IIa (recomendable) | Angina vasoespástica documentada clínicamente en un evento espontáneo o por prueba de provocación no invasiva que no responde a tratamiento médico | – Pacientes sin respuesta al tratamiento con antagonistas del calcio y nitratos o nicorandil – Es aconsejable realizar un estudio de la función epicárdica y microvascular en hiperemia máxima con guía de presión |
| Clase IIb (discutible) | Angina vasoespástica diagnosticada clínicamente o por prueba no invasiva de provocación que responde a tratamiento médico, para conocer el tipo y el grado del vasoespasmo | – La especificación de espasmo macro/microvascular y si provoca oclusión de la arteria puede ser relevante para el pronóstico del paciente – Es aconsejable realizar un estudio de la función epicárdica y microvascular en hiperemia máxima con guía de presión |
| Clase III (no recomendable) | Pacientes asintomáticos | Pacientes asintomáticos |
| Pacientes con fracción de eyección <35% | Pacientes con fracción de eyección < 35% | |
| Enfermedad coronaria epicárdica importante (tronco común o 3 vasos) | Enfermedad coronaria epicárdica importante (tronco común o 3 vasos) | |
|
Adaptada con permiso del documento de consenso del grupo COVADIS (Coronary Vasomotion Disorders International Study)5. |
||
Desde el Grupo de Trabajo de Técnicas de Diagnóstico Intracoronario de la Asociación de Cardiología Intervencionista de la Sociedad Española de Cardiología (ACI-SEC), de acuerdo con las guías de práctica clínica actuales, queremos facilitar y estandarizar el uso de las pruebas de vasorreactividad coronaria. Por este motivo se ha elaborado el presente texto, que pretende exponer de forma práctica todos los pasos técnicos para favorecer su realización e interpretación en nuestro medio.
FUNCIÓN ENDOTELIAL NORMAL DE LAS ARTERIAS CORONARIAS
La función moduladora del endotelio vascular en el aporte sanguíneo al miocardio está intrínsecamente ligada a las características metabólicas de este. En comparación con el músculo esquelético, el corazón tiene unas necesidades basales de oxígeno muy altas (unas 20 veces mayor). El modo en que se consigue este suministro de oxígeno es mediante una extracción tisular basal muy alta: el miocardio extrae en reposo en torno al 70-80% del oxígeno transportado por la hemoglobina, en contraste con el 30% del músculo esquelético. Estos hechos explican por qué, a diferencia de otros órganos, el mecanismo a través del cual el corazón ajusta el aporte de oxígeno a las cambiantes demandas metabólicas del miocardio es la regulación rápida y constante del flujo sanguíneo en el sistema coronario8.
La regulación del flujo coronario está a cargo fundamentalmente de la microcirculación, entendida como las arterias y arteriolas de menos de 400 µm. Aunque la regulación es compleja, e incluye metabolitos, hormonas, neurotransmisores y otros factores, el principal protagonista es el endotelio vascular, que produce óxido nítrico —un potente vasodilatador— en respuesta a diferentes estímulos, y otros factores vasodilatadores —como el factor endotelial hiperpolarizante— y vasoconstrictores, como la endotelina. La vasodilatación mediada por endotelio se puede estimular de diferentes formas, pero la más estandarizada y utilizada es la infusión de acetilcolina.
En condiciones normales, una arteria provista de un endotelio sano responde a la acetilcolina con liberación de óxido nítrico, que se traduce en vasodilatación. Si se denuda la arteria del endotelio o se bloquea la acción de la enzima óxido nítrico sintasa, la arteria responde a la acetilcolina con vasoconstricción, debida a una estimulación de los receptores muscarínicos del músculo liso, no contrarrestada por el óxido nítrico de origen endotelial. Así, la infusión de acetilcolina se puede utilizar para valorar la función endotelial: cuando esta es normal, se aprecia vasodilatación, y cuando se encuentra alterada, vasoconstricción. La función endotelial del compartimento macrovascular (epicárdico) se puede valorar por angiografía, mientras que para evaluar la respuesta endotelial de la microcirculación es preciso medir el flujo mediante una guía Doppler o de termodilución. Desde el punto de vista macrovascular, una vasoconstricción visualmente apreciable del vaso epicárdico en respuesta a la acetilcolina se considera disfunción endotelial. La figura 1 muestra ejemplos de una respuesta vasodilatadora (fisiológica) y una respuesta vasoconstrictora (sugerente de disfunción endotelial) a la administración de acetilcolina. Desde el punto de vista microvascular, se considera anormal una reducción del flujo o un aumento menor del 50% en respuesta a la administración de acetilcolina9. La figura 2 muestra ejemplos de valoración de la función microvascular con técnica Doppler o termodilución intracoronaria.
Figura 1. Posibles resultados de la prueba de provocación de vasoespasmo con acetilcolina. Caso 1: respuesta fisiológica (vasodilatadora a acetilcolina). Caso 2: disfunción endotelial con vasoconstricción respecto al basal, pero sin presentar criterios de espasmo microvascular ni macrovascular. Caso 3: espasmo macrovascular con vasoconstricción importante del árbol coronario izquierdo. Caso 4: espasmo microvascular por presentar vasoconstricción moderada del árbol izquierdo, pero con criterios clínicos y electrocardiográficos de isquemia. Ach: acetilcolina; DS: diámetro de la estenosis; NTG: nitroglicerina.
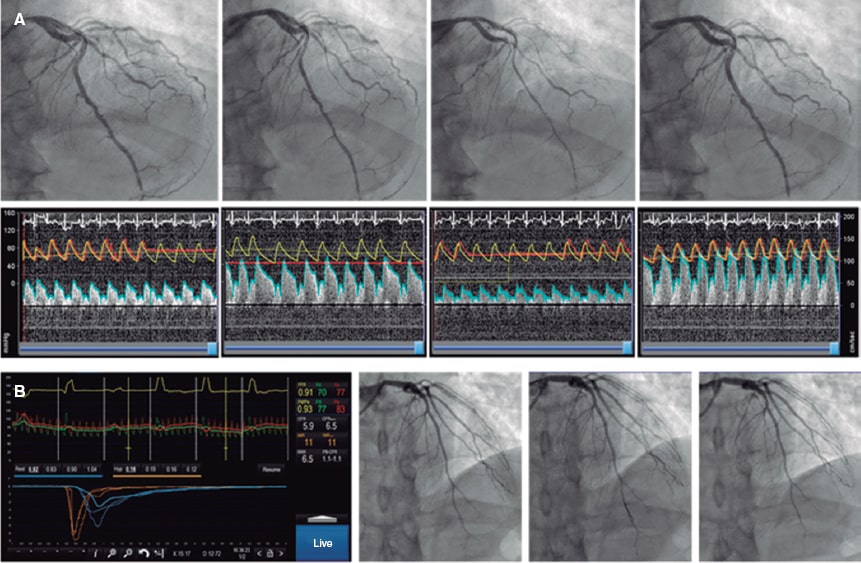
Figura 2. Valoración conjunta de la función macrovascular y microvascular. A: estudio con guía de presión-Doppler (Combowire, Philips, Países Bajos). Tras la angiografía y la medición de la velocidad del flujo basal, se inyectan dosis crecientes de acetilcolina. Tras la segunda dosis se aprecia una vasoconstricción moderada de la descendente anterior y espasmo oclusivo de la circunfleja, junto con disminución de la velocidad de flujo en la descendente anterior, que sugiere vasoconstricción microvascular. Se resuelve el espasmo con nitroglicerina intracoronaria y se valora con adenosina la función microvascular no dependiente del endotelio, que es normal. El paciente tiene disfunción endotelial macrovascular y microvascular, y una función microvascular no dependiente del endotelio normal. B: valoración de la función endotelial macrovascular, normal; valoración de la función microvascular no dependiente del endotelio con una guía de termodilución (Pressurewire X, Abbott, Estados Unidos). La reserva coronaria de flujo es de 5,9 y el índice de resistencia microvascular es de 11, todo lo cual sugiere una función microvascular normal. En conclusión, estudio fisiológico normal.
PRUEBAS DE PROVOCACIÓN DE VASOESPASMO CORONARIO
Existen diferentes estímulos que se pueden utilizar para provocar espasmo coronario epicárdico o microvascular. Los estímulos no farmacológicos, como la hiperventilación o el contacto con frío, se asocian con un número de falsos negativos excesivo para su utilización clínica. La valoración no invasiva de vasoespasmo coronario (basada en cambios electrocardiográficos y ecocardiográficos mediante administración intravenosa de ergonovina) conlleva el riesgo de causar espasmo coronario limitante de flujo resistente a nitratos4. Por dicho motivo, en la actualidad, el estudio invasivo basado en la administración intracoronaria de fármacos es considerado como el método más sensible y seguro, y es el recomendado por las guías europeas y los documentos de consenso2,7. La administración directa de fármacos permite utilizar menos dosis y establecer una relación temporal entre el desarrollo del espasmo coronario y la aparición de síntomas y cambios electrocardiográficos, así como el tratamiento inmediato mediante la administración directa de nitratos4,10. También se recomienda el uso de acetilcolina frente al de ergonovina, ya que la acetilcolina actúa sobre una vía específica (estimula únicamente los receptores colinérgicos) y presenta un buen perfil de seguridad al tener una vida media más corta y responder más rápido a los nitratos en caso de vasoconstricción11. Además, la acetilcolina permite valorar la respuesta del endotelio vascular de manera específica, lo que supone una ventaja adicional. Los estudios que han comparado los resultados de la prueba de vasoespasmo con acetilcolina y ergonovina han encontrado una sensibilidad similar y una alta concordancia (94%) entre ambas, por lo que, ante una prueba de acetilcolina negativa, habitualmente no es preciso complementar el estudio con otro fármaco12.
ACETILCOLINA
La acetilcolina es un neurotransmisor ampliamente distribuido en el sistema nervioso (central, autónomo y periférico). Es el que se utiliza en la unión neuromuscular, en todas las sinapsis del sistema autónomo parasimpático y en la primera sinapsis del simpático. El receptor muscarínico de la acetilcolina tiene 5 subtipos; de ellos, el subtipo M2 se encuentra en abundancia en el miocardio, donde produce disminución de la frecuencia cardiaca y de la conducción, y el M3 en las arterias coronarias, tanto en el endotelio como en el músculo liso. En las arterias coronarias, el receptor M3, por una parte, estimula la contracción del músculo liso vascular (vasoconstricción), y por otra, estimula la producción endotelial de óxido nítrico, que difunde hasta el músculo liso, donde reduce la concentración de calcio y produce relajación (vasodilatación)13,14. La acetilcolina se hidroliza rápidamente en la unión neuromuscular y en la sangre por acción de las colinesterasas. Cuando se administra a las dosis que describimos y de forma intracoronaria, no tiene efectos sistémicos y sus efectos cardiacos duran pocos minutos.
DISFUNCIÓN ENDOTELIAL Y VASOESPASMO CORONARIO INDUCIDO POR ACETILCOLINA
La disfunción endotelial se relaciona con el número de factores de riesgo cardiovascular y es reconocida como precursora de la arteriosclerosis15. Además, la presencia de disfunción endotelial se ha asociado a la aparición de isquemia en la prueba de esfuerzo, una mayor calcificación y presencia de contenido necrótico y lipídico en la pared vascular, y a un aumento de los eventos cardiovasculares adversos a largo plazo16-18. La prevalencia de una respuesta vasoconstrictora a la infusión intracoronaria de acetilcolina, y por lo tanto equivalente a una disfunción endotelial epicárdica, es variable dependiendo de las características de los pacientes, y es más frecuente en los varones19. En los estudios realizados en pacientes con INOCA, la prevalencia de disfunción endotelial es del 45-75%19,20.
Aunque no hay un punto de corte universalmente aceptado, está demostrado que grados moderados de vasoconstricción (20-50%) respecto al diámetro basal de la arteria, tras recibir acetilcolina intracoronaria, tienen un importante impacto pronóstico18,21,22. Los estudios realizados con angiografía cuantitativa tienen en cuenta la variabilidad de la técnica para medir cambios del diámetro luminal medio de un segmento a las distintas dosis de acetilcolina (habitualmente la de mayor vasoconstricción respecto a la basal). Pequeñas variaciones de la imagen debidas al movimiento respiratorio en cada una de las cineangiografías, distintos límites del segmento en estudio entre las distintas mediciones, análisis de los diámetros en momentos diferentes del ciclo cardiaco entre la imagen basal y la máxima vasoconstricción, y la misma variabilidad del operador, hacen que una vasoconstricción certera solo pueda asegurarse tras excluir la variabilidad de la medición. Diversos estudios han establecido esta variabilidad (2 veces la desviación estándar de la diferencia porcentual) entre el 3 y el 6%, y por lo tanto se define la disfunción endotelial como una respuesta vasoconstrictora mayor a esta variabilidad23,24.
Los factores fisiopatológicos de la angina vasoespástica, en sus manifestaciones tanto macrovasculares como microvasculares, son menos conocidos y probablemente también multifactoriales. La angina vasoespástica se ha asociado a la presencia de placas coronarias, a hiperreactividad de la musculatura lisa vascular, a un tono vagal basal elevado junto con una hiperreactividad a la estimulación simpática, y finalmente también a un grado importante de disfunción endotelial10. La angina vasoespástica, tanto macrovascular como microvascular, es más frecuente en las mujeres4. Los criterios clásicos para la definición de angina vasoespástica de causa macrovascular han sido descritos por el Grupo Internacional de Estudio de la Afectación Vasomotora Coronaria (COVADIS)5. En su documento describen los criterios diagnósticos de esta enfermedad, que van más allá de la definición clásica de angina variante descrita por Prinzmetal et al.25. Es importante remarcar que, para definir espasmo macrovascular, a diferencia de la definición de función endotelial, en la que se usa la angiografía basal como referencia, el grupo COVADIS recomienda valorar el espasmo coronario en el segmento con mayor constricción tras la administración de acetilcolina y compararlo con el diámetro del mismo segmento tras la infusión de nitroglicerina4. Este grupo también recomienda el uso de la prueba farmacológica de provocación mediante infusión intracoronaria de acetilcolina por sus altas sensibilidad y especificidad (90% y 99%, respectivamente)26. De acuerdo con estudios previos y la definición clásica, la prevalencia de vasoespasmo de las arterias epicárdicas, asociado o no a espasmo microvascular, oscila alrededor del 30-40% en los pacientes con INOCA6,27.
Para la definición y el diagnóstico de espasmo microvascular hay menos documentos de consenso28,29. En los últimos años se ha aceptado como diagnóstico de espasmo microvascular (localizado en las arteriolas) la aparición de dolor torácico y cambios electrocardiográficos sugestivos de isquemia en respuesta a la acetilcolina, en ausencia de espasmo macrovascular. Utilizando esta definición, el 25% de los pacientes con INOCA presentan criterios de espasmo microvascular27.
TEST MEDIANTE INFUSIÓN INTRACORONARIA DE ACETILCOLINA
Preparación del paciente
Existe controversia acerca de la mejor preparación del paciente candidato a una prueba de vasorreactividad coronaria con acetilcolina. Históricamente, estos procedimientos se realizaban en un procedimiento dedicado evitando y retirando cualquier fármaco vasodilatador (como antagonistas de los canales del calcio y nitratos) al menos 18 horas antes de la infusión de acetilcolina27,30,31. No obstante, tras la publicación del estudio aleatorizado CorMicA y del documento de consenso de la Asociación Europea de Intervencionismo Coronario (EAPCI) para el estudio de pacientes con INOCA, la opinión generalizada ha cambiado6,7. Actualmente se recomienda el uso de pruebas funcionales intracoronarias, incluyendo la prueba de vasorreactividad a la acetilcolina, dentro del mismo procedimiento diagnóstico en el que se realiza la angiografía coronaria. Este hecho redunda en una mayor comodidad del paciente, una utilización más eficiente de los recursos de la sala de hemodinámica y una menor sobrecarga de las agendas hospitalarias. En cualquier caso, la organización del procedimiento debe adaptarse a las necesidades y las posibilidades de cada laboratorio de hemodinámica; en pacientes polimedicados con vasodilatadores o en centros con poca experiencia en la prueba puede ser preferible realizar un procedimiento programado.
En caso de acceso por vía radial en pacientes candidatos a una prueba de vasorreactividad coronaria se desaconseja la administración de antagonistas de los canales del calcio para prevenir el espasmo radial. En estos casos puede valorarse administrar dosis bajas de nitroglicerina por el introductor (100-200 µg), cuyo efecto habrá desaparecido en gran parte en el momento de la infusión de acetilcolina. Se puede realizar también la prueba de vasorreactividad coronaria tras un estudio de la función microvascular mediante guía de presión (con la necesaria administración de nitroglicerina intracoronaria antes del avance de la guía)6,7. En tal caso, es recomendable esperar un periodo de lavado (2-3 minutos) antes de administrar la acetilcolina6,7.
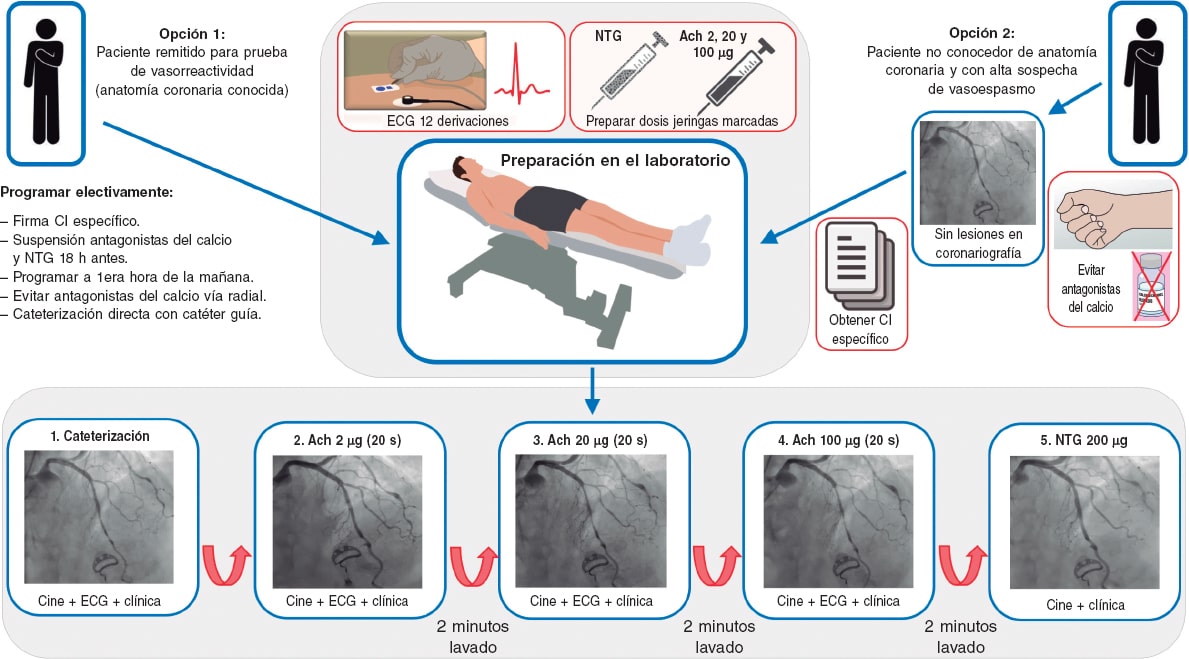
Finalmente, es necesario obtener el consentimiento informado específico para la prueba de vasorreactividad y la monitorización electrocardiográfica de 12 derivaciones para valorar los resultados. Se recomienda la utilización de cableado y electrodos radiotransparentes para no interferir con las imágenes de cinefluoroscopia obtenidas para cada una de las dosis administradas durante la coronariografía. En la figura 3 se muestra de manera esquemática la preparación del paciente para la prueba de vasorreactividad coronaria con acetilcolina intracoronaria.
Figura 3. Preparación del paciente para una prueba de vasorreactividad. Ach: acetilcolina; Ca: calcio; CI: consentimiento informado; Cine: cineangiografía; ECG: electrocardiograma; NTG: nitroglicerina.
Con respecto al uso de bloqueadores beta, ciertos grupos también recomiendan su cese antes de la prueba debido a un posible efecto vasoconstrictor. A falta de datos científicos, la opinión de este grupo es que no afectan de forma significativa el resultado de la prueba y en ningún caso podrían favorecer un resultado falso negativo.
Preparación de la acetilcolina
La acetilcolina disponible en España es una preparación para inyección intraocular que contiene 20 mg de cloruro de acetilcolina en polvo preparado para su dilución en un vial de 2 ml de solución salina fisiológica. Una vez preparada la disolución, el fármaco es poco estable, por lo que es mejor hacer la preparación inmediatamente antes de la prueba; si se van a hacer varias pruebas consecutivas, se puede utilizar la misma preparación. En la figura 4 se resume la forma de preparación de las disoluciones de acetilcolina propuestas para la prueba. Un aspecto importante de seguridad es la identificación correcta de cada una de las soluciones de acetilcolina que vamos a utilizar; para ello, pueden utilizarse sistemas de solución salina y jeringuillas de color diferenciados para cada dosis.
Figura 4. Preparacion de las dosis crecientes de acetilcolina. Ach: acetilcolina; DS: diametro de la estenosis; SF: solucion salina fisiologica.
Protocolo de infusión intracoronaria
A lo largo de los últimos 30 años se han utilizado distintos protocolos de administración y dosis de acetilcolina intracoronaria. La tabla 2 muestra los utilizados en los estudios más relevantes6,10,19,29,30,32-34. Como se puede ver, existen diferencias respecto a la vía de administración (infusión manual por catéter guía o infusión selectiva controlada en una arteria mediante bomba de infusión y microcatéter), el número de dosis administradas (de 2 a 4), la cantidad de acetilcolina administrada (de 0,3 a 200 µg) y el tiempo de administración (de 20 segundos a 3 minutos). A continuación, se exponen los dos protocolos más aceptados de acuerdo con el objetivo buscado (valorar la función endotelial o provocar un vasoespasmo) y se hace una propuesta de acuerdo con los últimos documentos de consenso.
Tabla 2. Comparación de los distintos protocolos de pruebas de vasorreactividad coronaria a la acetilcolina
| Grupo | Método de infusión | Dosis utilizadas | Tiempo de administración por dosis | Comentarios |
|---|---|---|---|---|
| Grupo de Harvard30 | Infusión por microcatéter y bomba de infusión | 4 diluciones de 10"12;7, 10"12;6, 10"12;5 y 10"12;4 por litro (infusión a 0,8 ml/min) en la CI | 2 minutos | – Ideado para valorar la función endothelial – Se estima una concentración final de 10"12;9, 10"12;8, 10"12;7 y 10"12;6 (equivalente a una dosis total selectiva en una arteria de 0,03, 0,3, 3 y 30 µg) – Se realiza en la CI |
| Clínica Mayo32 | Infusión por microcatéter y bomba de infusión | 3 diluciones de 10"12;6, 10"12;5 y 10"12;4 por litro (infusión a 1 ml/min) seguidas de un bolo de 100 µg (por el mismo microcatéter) | 3 minutos (el bolo final durante 20-30 segundos) | – Protocolo mixto para valorar la función endotelial (equivalente a 0,5, 5 y 50 µg selectivo por arteria) y el vasoespasmo con bolo de 100 µg – Incluye una valoración funcional de la microcirculación con guía Doppler durante la infusión de acetilcolina – Se realiza en la CI |
| Grupo de Korea33 | Infusión manual por catéter guía | 3 dosis de 20, 50 y 100 µg en la CI | 1 minuto | – Se realiza en la CI |
| Japanese Circulation Society10 | Infusión manual por catéter guía | 3 dosis de 20, 50 y 100 µg en la CI Si no hay vasoespasmo se recomiendan 2 dosis de 20 y 50 µg en la CD | 20 segundos | – Provocación de vasoespasmo en la CI y la CD – Se recomienda la implantación de un electrocatéter para su realización |
| Grupo de Standford19 | Infusión manual por catéter guía | 4 dosis de 20, 50, 100 y 200 µg en la CI | 1 minuto | – Se realiza en la CI |
| Grupo de Stuttgard34 | Infusión manual por catéter guía | 4 dosis de 2, 20, 100 y 200 µg en la CI En ausencia de vasoespasmo en la CI se recomienda una dosis de 80 µg en la CD | 20 segundos | – Estudia la CI y la CD |
| Estudio CorMicA y grupo COVADIS6,29 | Infusión mixta con bomba y manual | 3 dosis crecientes de 0,18, 1,82 y 18,2 µg/ml infundidas por bomba en el catéter guía Finaliza con un bolo manual de 100 µg (50 µg en la CD) | 2 minutos para cada dosis y 20 segundos para el bolo final | – Se realiza en la CI tras el estudio de la microcirculación con adenosina mediante guía de presión – Valora la función endotelial y la provocación de vasoespasmo en el mismo procedimiento |
| Protocolo de la ACI-SEC (presente documento) | Infusión manual por catéter guía | 3 dosis de 2, 20 y 100 µg en la CI En caso de sospecha de vasoespasmo de CD se empieza la prueba en esta arteria con dosis de 2, 20 y 50 µg | 20 segundos | – Si se quiere valorar la función endotelial las dosis deben administrarse más lentamente, durante 2-3 minutos – Se realiza en la CI |
|
ACI-SEC: Asociación de Cardiología Intervencionista de la Sociedad Española de Cardiología; CD: coronaria derecha; CI: coronaria izquierda. |
||||
Valoración de la función endotelial
Para valorar la función endotelial se utilizan dosis crecientes de acetilcolina. Si el procedimiento se realiza mediante infusión selectiva del fármaco en uno de los vasos coronarios principales con un microcatéter (generalmente en la arteria descendente anterior), las concentraciones utilizadas corresponden a 10"12;6, 10"12;5 y 10"12;4 mol/l. Teniendo en cuenta el flujo de la descendente anterior (unos 80 ml/min), se estima que el fármaco alcanza concentraciones 100 veces menores en la microcirculación coronaria. Estas diluciones se inyectan a través del microcatéter en la descendente anterior proximal, o en la arteria que se desee interrogar, a un ritmo de 1 ml/min durante 3 minutos o de 2 ml/min durante 2 minutos mediante bomba de infusión24,35. Se comienza por la dilución menos concentrada, y si no hay complicaciones ni vasoespasmo evidente, se continúa con la siguiente tras 2-3 minutos de espera. En la práctica, este método supone inyectar alrededor de 0,5, 5 y 50 µg de acetilcolina en cada una de las dosis. Como ya se ha comentado, en presencia de un endotelio vascular normofuncionante, la respuesta fisiológica es una vasodilatación de los grandes vasos epicárdicos.
El procedimiento descrito, aunque ampliamente utilizado en los estudios clínicos, es algo complicado y costoso, por lo que se han desarrollado alternativas más sencillas y prácticas para la medición de la función endotelial macrovascular. Quizá la más importante, porque se ha convertido en un estándar, sea la utilizada en los ensayos ENCORE (Evaluation of Nifedipine and Cerivastatin on Recovery of Coronary Endothelial Function)36,37, que consiste en administrar dosis crecientes de 2, 20 y 100 µg directamente en el tronco coronario izquierdo, durante 3 minutos cada una, hacer una angiografía tras cada dosis y valorar el diámetro arterial en comparación con el de la angiografía basal. En caso de querer evaluar la función endotelial macrovascular, recomendamos seguir esta pauta de infusión. Como se verá, este protocolo se ha adoptado ampliamente en publicaciones recientes y, con alguna modificación, se ha convertido también en el referente para el diagnóstico del vasoespasmo coronario, aunque administrando las dosis de forma más rápida.
También es posible valorar la respuesta endotelial microvascular utilizando guías dedicadas para la medición simultánea del flujo coronario. En general, este procedimiento se realiza con guía Doppler (Combowire, Philips, Países Bajos)9, aunque también puede valorarse por termodilución con guías provistas de termistores (Pressurewire, Abbott, Estados Unidos)38,39. En la figura 2 se muestran dos ejemplos de este procedimiento.
Prueba de provocación de un espasmo coronario
Aunque existen diferentes protocolos de dosis y de tiempos de administración, el protocolo que recomendamos para la provocación de un vasoespasmo está aceptado por los grupos con más experiencia, cuenta con datos sobre su seguridad en muchos pacientes y es el que apoya la EAPCI en su reciente documento de consenso7.
Se utilizan 3 dosis de 2, 20 y 100 µg en la coronaria izquierda, y de 2, 20 y 50 µg en la coronaria derecha. Si la prueba es negativa o poco concluyente, y las dosis previas son bien toleradas, se puede utilizar una dosis de 200 µg en la coronaria izquierda o de 80 µg en la derecha si existe alta sospecha.
Respecto al tiempo de administración, puede hacerse en un bolo lento de unos 20 segundos, aunque esto depende de la tolerabilidad clínica. Las dosis más altas, en especial en la coronaria derecha, suelen requerir una infusión más lenta para evitar la bradicardia por paro sinusal o bloqueo auriculoventricular. Es importante lavar lentamente el catéter guía con solución salina para prevenir una inyección brusca del fármaco remanente en el catéter en el momento de adquirir la imagen de cinefluoroscopia. Tras cada dosis se valoran los síntomas, los cambios de la repolarización y la angiografía, prestando atención a la aparición de espasmo epicárdico o una disminución significativa de la velocidad del flujo coronario. Al terminar la prueba, se administra nitroglicerina intracoronaria (200-300 µg), lo que habitualmente resuelve el espasmo en unos pocos segundos.
Seguridad y complicaciones
Antes de indicar la prueba es importante descartar la presencia de factores que puedan asociarse a un riesgo de complicaciones asociadas a la administración intracoronaria de acetilcolina. La prueba debe realizarse con cuidado en pacientes con antecedentes de asma o broncoespasmo, así como en aquellos con trastornos importantes del automatismo o de la conducción cardiaca.
Aunque son seguras en manos experimentadas, las pruebas de vasorreactividad coronaria a la acetilcolina no están exentas de complicaciones potencialmente graves. Estas pruebas deben realizarse siempre con suma precaución, por personal entrenado y con capacidad de hacer frente a las posibles complicaciones. En un metanálisis de diversos estudios con más de 6.000 procedimientos reportados, los porcentajes de complicaciones mayores (como arritmias ventriculares, necesidad de reanimación cardiopulmonar o infarto) y menores (como bradicardia sintomática, bloqueo auriculoventricular transitorio, aparición de arritmias auriculares o embolia aérea) fueron del 1% y el 6%, respectivamente40. Es destacable que en este metanálisis no se registró ninguna muerte40. En la tabla 3 se recogen las complicaciones más frecuentes y sus correspondientes tratamientos.
Tabla 3. Complicaciones asociadas a la infusión intracoronaria de acetilcolina
| Complicación | Porcentaje | Comentario | Tratamiento |
|---|---|---|---|
| Bradicardia o bloqueo auriculoventricular transitorio | 3,23% | Más frecuente con dosis altas y cuando se administra de forma rápida, especialmente en la CD | Parar la infusión unos segundos hasta recuperar el ritmo. Valorar continuar la prueba con infusión más lenta |
| Aparición de fibrilación auricular | 2,38%* | Habitualmente autolimitada, aunque suele ser rápida y mal tolerada clínicamente. Es motivo para cesar la prueba, que tendrá un resultado indeterminado | En caso de buena tolerancia hemodinámica tratar con antiarrítmicos; en caso de mala tolerancia, valorar la cardioversión eléctrica |
| Fibrilación ventricular, taquicardia ventricular o necesidad de reanimación | 1,00% | Causada por isquemia aguda debida a vasoespasmo limitante de flujo | Nitroglicerina y desfibrilación |
| Shock y/o infarto de miocardio | 0,07% | Causada por espasmo limitante de flujo multivaso o en el tronco común | Nitroglicerina y soporte inotrópico +/– soporte ventricular |
| Hipotensión transitoria | 0,05% | Habitualmente poco importante | Parar la infusión unos segundos hasta recuperar el ritmo. Valorar continuar la prueba con una infusión más lenta |
| Disección coronaria | 0,02% | Disección coronaria por catéter | Implantación de stent |
| Embolia aérea | 0,02% | Complicación dependiente del operador; más frecuente cuando se realiza infusión mediante microcatéter. Puede ser grave si no se trata rápidamente | Administrar oxígeno al 100% y realizar múltiples lavados de la arteria con solución salina fisiológica (tras asegurar que no hay más aire). Puede requerir soporte inotrópico o ventricular (o ambos) |
| Espasmo por catéter | 0,02% | Más frecuente en la CD | Intentar no administrar nitroglicerina si no hay pérdida de flujo. Habitualmente es transitorio |
|
Los porcentajes reportados se han calculado respecto a 6.183 procedimientos comunicados en 9 estudios. * En el estudio CorMicA, con dosis administradas de forma más rápida el porcentaje de fibrilación auricular fue del 6%6. CD: coronaria derecha. Adaptada con permiso de Ciliberti et al.40. |
|||
Durante la infusión de acetilcolina es habitual observar bradicardia sinusal, paros sinusales o episodios de bloqueo auriculoventricular. Esto se asocia normalmente a una infusión demasiado rápida, en especial en la coronaria derecha. Si se produce, debe detenerse unos segundos la infusión y luego se reinicia a una velocidad menor. En ocasiones puede producirse fibrilación auricular, que normalmente revierte de manera espontánea; en caso de ser más persistente, suele revertir con la administración de amiodarona u otros fármacos antiarrítmicos. Si vuelven a aparecer bradiarritmias, lo aconsejable es desistir de la prueba, o hacerla con un marcapasos transitorio en casos muy seleccionados en los que se considere imprescindible.
Un efecto indeseado de la prueba es el desarrollo de un vasoespasmo limitante de flujo mal tolerado. En general, las consecuencias dependen del tiempo transcurrido desde la instauración del vasoespasmo y la administración de nitratos intracoronarios para su reversión. La isquemia originada puede causar hipotensión y fibrilación ventricular, que deben tratarse con nitroglicerina y desfibrilación inmediata. Para que esto no suceda de forma inadvertida, es bueno comprobar la presión arterial del paciente a mitad de la infusión de acetilcolina, en especial tras las dosis más altas, y cuando se inyecte en una coronaria izquierda dominante. En ningún caso se deberá administrar una dosis creciente de acetilcolina si en dosis menores se ha visualizado un espasmo importante o limitante de flujo, u otra complicación importante. También se debe recordar que el catéter guía contiene, al final de la infusión, unos 2 ml de dilución de acetilcolina, que debe empujarse muy lentamente con solución salina para evitar que entre en bolo con la inyección de contraste. Al igual que en cualquier procedimiento invasivo coronario, y con más motivo en esta prueba, hay que tener a mano nitroglicerina precargada y preparada para su administración. Su administración provoca, en la inmensa mayoría de los casos, una vasodilatación y una rápida recuperación de flujo sin necesidad de administrar más dosis. Por otra parte, la atropina es un antagonista de los receptores colinérgicos, por lo que en caso necesario puede utilizarse como antídoto.
Algunos operadores realizan la prueba de vasorreactividad con la guía de presión dentro de la arteria coronaria como método de seguridad. Esto permite una mayor estabilidad del catéter, una mejor infusión selectiva de las diluciones, vigilar los cambios de presión distal (que pueden disminuir en caso de espasmo limitante de flujo) y controlar la velocidad de infusión manual en caso de infusión larga sin bomba (los cambios de temperatura o de velocidad pueden indicar que se está realizando una infusión demasiado rápida). No obstante, hay que valorar que el mismo paso de la guía puede generar vasoespasmo, y en arterias tortuosas puede simular pseudoespasmos por la rectificación de las curvas.
INTERPRETACIÓN DE LA PRUEBA DE PROVOCACIÓN DE VASOESPASMO CORONARIO
Conceptos generales
La interpretación de esta prueba se fundamenta en 3 pilares:
-
La reproducción de los síntomas habituales que presenta el paciente y que han motivado la prueba. Es frecuente que con la última dosis de acetilcolina los pacientes experimenten algún cambio de ritmo (por ejemplo, bloqueo de alguna onda P o bradicardia) que pueda producir síntomas. Es importante diferenciar estos trastornos de los síntomas anginosos habituales que aqueja el paciente.
-
La presencia de cambios electrocardiográficos sugestivos de isquemia, en especial cuando se acompañan de la aparición de los síntomas anginosos que motivan el estudio. Habitualmente se valora a los pocos segundos de la administración de cada dosis de acetilcolina. Es importante remarcar que, en caso de espasmo epicárdico con disminución de flujo en alguna de las arterias epicárdicas, no es necesario esperar a obtener una elevación del segmento ST ni más cambios electrocardiográficos, ya que la seguridad del paciente es prioritaria a la objetivación de este aspecto. También hay que tener presente que a veces la misma inyección de contraste o solución salina provoca algún cambio en el electrocardiograma, por lo que es recomendable realizar varios de comprobación (o capturar los registros) tras unos cuantos segundos de la infusión de acetilcolina y antes de la cineangiografía requerida (con la necesaria administración de contraste).
-
La presencia de espasmo coronario angiográfico (macrovascular) objetivado de manera seriada (con cinefluoroscopia) tras cada dosis de acetilcolina. Se define espasmo como una obstrucción con una estenosis "65;90% respecto al diámetro de la arteria en ese segmento tras la administración de nitroglicerina. La determinación del diámetro de la estenosis (DS) se puede hacer de manera visual o mediante angiografía cuantitativa. La medición del DS se realiza obteniendo el diámetro luminal mínimo tras la dosis de acetilcolina con mayor vasoconstricción (DLM_Ach) respecto al diámetro de referencia de ese segmento valorado tras la administración de nitroglicerina (RVD_NTG), con la siguiente fórmula:
DS = 100 – [(DLM_Ach / RVD_NTG) × 100]
En la práctica, el uso de angiografía cuantitativa es mejor en los segmentos proximales de las grandes arterias que en los segmentos más distales, donde el diámetro de referencia suele ser pequeño y de acuerdo con la fórmula podría infravalorar el DS.
Posibles resultados de la prueba
La figura 1 muestra los 4 resultados que pueden obtenerse en una prueba de provocación de vasoespasmo mediante infusión de acetilcolina intracoronaria:
-
Prueba negativa con respuesta vasodilatadora (respecto al basal). La presencia de respuesta vasodilatadora sin aparición de síntomas ni cambios en el electrocardiograma sugiere una función endotelial normal a nivel epicárdico.
-
Prueba negativa con respuesta vasoconstrictora (respecto al basal). La presencia de vasoconstricción epicárdica tras la acetilcolina, pero sin criterios de vasoespasmo epicárdico ni microvascular (definido por la no aparición de síntomas, cambios electrocardiográficos ni vasoconstricción importante), es sugerente de disfunción endotelial, en especial cuando se observa vasoconstricción tras las primeras dosis. Debido a que la prueba de provocación de vasoespasmo no está diseñada para valorar la función endotelial (que requiere una administración más lenta), es frecuente que con la dosis mayor aparezca cierto grado de vasoconstricción por la estimulación directa del músculo liso vascular por la acetilcolina, no necesariamente indicativa de disfunción endotelial epicárdica.
-
Prueba positiva para espasmo epicárdico. El diagnóstico de vasoespasmo epicárdico requiere de los siguientes 3 hallazgos de forma simultánea:
-
– Reproducción de los síntomas tras la infusión de acetilcolina.
-
– Cambios electrocardiográficos sugestivos de isquemia, típicamente en el segmento ST (infradesnivelación o supradesnivelación >0,1 mV), aunque también se ha descrito la aparición de ondas U negativas.
-
– Espasmo con estenosis "65;90% de diámetro respecto al mismo segmento tras nitroglicerina, que puede o no ser limitante del flujo, focal, multisegmento o difuso.
-
-
Prueba positiva para espasmo microvascular. Se define espasmo microvascular como la reproducción de los síntomas anginosos habituales más el hallazgo de cambios electrocardiográficos sugestivos de isquemia (básicamente infradesnivelación o supradesnivelación del segmento ST > 0,1 mV) en ausencia de espas- mo coronario con estenosis "65; 90% del diámetro (respecto a nitroglicerina).
ASPECTOS LEGALES DEL USO DE LA ACETILCOLINA INTRACORONARIA
El uso de fármacos en indicaciones distintas de las aprobadas en su ficha técnica y fuera de ensayos clínicos, como el de acetilcolina por vía intracoronaria para fines diagnósticos, requiere necesariamente la aprobación de los comités de farmacia locales. Dado que la Agencia Española de Medicamentos y Productos Sanitarios contempla la gestión de estos fármacos en situaciones especiales muy particulares, no hay un régimen general establecido y requiere aprobaciones locales.
Además, según el Real Decreto 1015/2009 de 19 de junio41, el uso de un medicamento por una vía de administración distinta de las indicadas en su ficha técnica requiere una información y el consentimiento del paciente previos a su administración. Por dicho motivo, algunos centros requieren, además, la firma de un documento de consentimiento informado específico para el uso de acetilcolina intracoronaria. Cada centro dispone de documentos de este tipo en la intranet o en los servicios de farmacia.
CONCLUSIONES
En la figura 5 se resumen los mensajes clave del presente documento. En conclusión, las pruebas de vasorreactividad con acetilcolina intracoronaria suponen una parte esencial de la valoración de los pacientes sin enfermedad obstructiva coronaria y presencia de síntomas o de isquemia. Su resultado permite dirigir un tratamiento específico y se ha mostrado eficaz en la práctica clínica diaria. Es recomendable que las salas de hemodinámica estén preparadas para su realización y sus operadores estén entrenados para su uso e interpretación.
Figura 5. Mensajes clave del presente documento. ECG: electrocardiograma; INOCA: isquemia sin lesiones coronarias obstructivas; MINOCA: infarto de miocardio sin enfermedad coronaria obstructiva.
FINANCIACIÓN
Este documento no ha contado con financiación.
CONTRIBUCIÓN DE LOS AUTORES
E. Gutiérrez y J. Gómez-Lara han contribuido por igual a la elaboración del primer borrador, las figuras y las tablas del artículo. El resto de los autores han realizado una revisión exhaustiva y han realizado comentarios y modificaciones en la forma y el contenido del artículo.
CONFLICTO DE INTERESES
Los autores declaran no tener conflictos de intereses en relación con este documento.
BIBLIOGRAFÍA
1. Ibanez B, James S, Agewall S, et al. 2017 ESC Guidelines for the management of acute myocardial infarction in patients presenting with ST-segment elevation:The Task Force for the management of acute myocardial infarction in patients presenting with ST-segment elevation of the European Society of Cardiology (ESC). Eur Heart J. 2018;39:119-177.
2. Knuuti J, Wijns W, Saraste A, et al. 2019 ESC Guidelines for the diagnosis and management of chronic coronary syndromes. Eur Heart J. 2020;41:407-477.
3. Collet JP, Thiele H, Barbato E, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation. Eur Heart J. 2021;42:1289-1367.
4. Aziz A, Hansen HS, Sechtem U, Prescott E, Ong P. Sex-Related Differences in Vasomotor Function in Patients With Angina and Unobstructed Coronary Arteries. J Am Coll Cardiol. 2017;70:2349-2358.
5. Beltrame JF, Crea F, Kaski JC, et al.;Coronary Vasomotion Disorders International Study Group (COVADIS). International standardization of diagnostic criteria for vasospastic angina. Eur Heart J. 2017;38:2565-2568.
6. Ford TJ, Stanley B, Good R, et al. Stratified Medical Therapy Using Invasive Coronary Function Testing in Angina:The CorMicA Trial. J Am Coll Cardiol. 2018;72:2841-2855.
7. Kunadian V, Chieffo A, Camici PG, et al. An EAPCI Expert Consensus Document on Ischaemia with Non-Obstructive Coronary Arteries in Collaboration with European Society of Cardiology Working Group on Coronary Pathophysiology & Microcirculation Endorsed by Coronary Vasomotor Disorders International Study Group. Eur Heart J. 2020;41:3504-3520.
8. Duncker DJ, Bache RJ. Regulation of coronary blood flow during exercise. Physiol Rev. 2008;88:1009-1086.
9. Lerman A, Burnett JC, Jr., Higano ST, McKinley LJ, Holmes DR, Jr. Long-term L-arginine supplementation improves small-vessel coronary endothelial function in humans. Circulation. 1998;97:2123-2128.
10. JCS Joint Working Group. Guidelines for diagnosis and treatment of patients with vasospastic angina (Coronary Spastic Angina) (JCS 2013). Circ J. 2014;78:2779-2801.
11. Sueda S, Miyoshi T, Sasaki Y, Sakaue T, Habara H, Kohno H. Safety and optimal protocol of provocation test for diagnosis of multivessel coronary spasm. Heart Vessels. 2016;31:137-142.
12. Sueda S, Kohno H, Fukuda H, et al. Induction of coronary artery spasm by two pharmacological agents:comparison between intracoronary injection of acetylcholine and ergonovine. Coron Artery Dis. 2003;14:451-457.
13. Saternos HC, Almarghalani DA, Gibson HM, et al. Distribution and function of the muscarinic receptor subtypes in the cardiovascular system. Physiol Genomics. 2018;50:1-9.
14. Lamping KG, Wess J, Cui Y, Nuno DW, Faraci FM. Muscarinic (M) receptors in coronary circulation:gene-targeted mice define the role of M2 and M3 receptors in response to acetylcholine. Arterioscler Thromb Vasc Biol. 2004;24:1253-1258.
15. Gutierrez E, Flammer AJ, Lerman LO, Elizaga J, Lerman A, Fernandez-Aviles F. Endothelial dysfunction over the course of coronary artery disease. Eur Heart J. 2013;34:3175-3181.
16. Zeiher AM, Krause T, Schachinger V, Minners J, Moser E. Impaired endothelium-dependent vasodilation of coronary resistance vessels is associated with exercise-induced myocardial ischemia. Circulation. 1995;91:2345-2352.
17. Lavi S, Bae JH, Rihal CS, et al. Segmental coronary endothelial dysfunction in patients with minimal atherosclerosis is associated with necrotic core plaques. Heart. 2009;95:1525-1530.
18. Schachinger V, Britten MB, Zeiher AM. Prognostic impact of coronary vasodilator dysfunction on adverse long-term outcome of coronary heart disease. Circulation. 2000;101:1899-1906.
19. Pargaonkar VS, Lee JH, Chow EKH, et al. Dose-Response Relationship Between Intracoronary Acetylcholine and Minimal Lumen Diameter in Coronary Endothelial Function Testing of Women and Men With Angina and No Obstructive Coronary Artery Disease. Circ Cardiovasc Interv. 2020;13:e008587.
20. Ong P, Athanasiadis A, Borgulya G, Mahrholdt H, Kaski JC, Sechtem U. High prevalence of a pathological response to acetylcholine testing in patients with stable angina pectoris and unobstructed coronary arteries. The ACOVA Study (Abnormal COronary Vasomotion in patients with stable angina and unobstructed coronary arteries). J Am Coll Cardiol. 2012;59:655-662.
21. Hasdai D, Gibbons RJ, Holmes DR, Jr., Higano ST, Lerman A. Coronary endothelial dysfunction in humans is associated with myocardial perfusion defects. Circulation. 1997;96:3390-3395.
22. Hoshino M, Yonetsu T, Mizukami A, et al. Moderate vasomotor response to acetylcholine provocation test as an indicator of long-term prognosis. Heart Vessels. 2016;31:1943-1949.
23. Davis SF, Yeung AC, Meredith IT, et al. Early endothelial dysfunction predicts the development of transplant coronary artery disease at 1 year posttransplant. Circulation. 1996;93:457-462.
24. Gomez-Lara J, Oyarzabal L, Brugaletta S, et al. Coronary endothelial and microvascular function distal to polymer-free and endothelial cell-capturing drug-eluting stents. The randomized FUNCOMBO trial. Rev Esp Cardiol. 2021. https://doi.org/10.1016/j.rec.2021.01.007.
25. Prinzmetal M, Kennamer R, Merliss R, Wada T, Bor N. Angina pectoris. I. A variant form of angina pectoris;preliminary report. Am J Med. 1959;27:375-388.
26. Okumura K, Yasue H, Matsuyama K, et al. Sensitivity and specificity of intracoronary injection of acetylcholine for the induction of coronary artery spasm. J Am Coll Cardiol. 1988;12:883-888.
27. Ong P, Athanasiadis A, Borgulya G, et al. Clinical usefulness, angiographic characteristics, and safety evaluation of intracoronary acetylcholine provocation testing among 921 consecutive white patients with unobstructed coronary arteries. Circulation. 2014;129:1723-1730.
28. Ong P, Camici PG, Beltrame JF, et al. International standardization of diagnostic criteria for microvascular angina. Int J Cardiol. 2018;250:16-20.
29. Ford TJ, Ong P, Sechtem U, et al. Assessment of Vascular Dysfunction in Patients Without Obstructive Coronary Artery Disease:Why, How, and When. JACC Cardiovasc Interv. 2020;13:1847-1864.
30. Ludmer PL, Selwyn AP, Shook TL, et al. Paradoxical vasoconstriction induced by acetylcholine in atherosclerotic coronary arteries. N Engl J Med. 1986;315:1046-1051.
31. Takagi Y, Yasuda S, Takahashi J, et al. Clinical implications of provocation tests for coronary artery spasm:safety, arrhythmic complications, and prognostic impact:multicentre registry study of the Japanese Coronary Spasm Association. Eur Heart J. 2013;34:258-267.
32. Widmer RJ, Samuels B, Samady H, et al. The functional assessment of patients with non-obstructive coronary artery disease:expert review from an international microcirculation working group. EuroIntervention. 2019;14:1694-1702.
33. Kim JW, Park CG, Suh SY, et al. Comparison of frequency of coronary spasm in Korean patients with versus without myocardial bridging. Am J Cardiol. 2007;100:1083-1086.
34. Ong P, Athanasiadis A, Sechtem U. Intracoronary Acetylcholine Provocation Testing for Assessment of Coronary Vasomotor Disorders. J Vis Exp. 2016;114:54295.
35. Hasdai D, Cannan CR, Mathew V, Holmes DR, Jr., Lerman A. Evaluation of patients with minimally obstructive coronary artery disease and angina. Int J Cardiol. 1996;53:203-208.
36. ENCORE Investigators. Effect of nifedipine and cerivastatin on coronary endothelial function in patients with coronary artery disease:the ENCORE I Study (Evaluation of Nifedipine and Cerivastatin On Recovery of coronary Endothelial function). Circulation. 2003;107:422-428.
37. Luscher TF, Pieper M, Tendera M, et al. A randomized placebo-controlled study on the effect of nifedipine on coronary endothelial function and plaque formation in patients with coronary artery disease:the ENCORE II study. Eur Heart J. 2009;30:1590-1597.
38. Melikian N, Kearney MT, Thomas MR, De Bruyne B, Shah AM, MacCarthy PA. A simple thermodilution technique to assess coronary endothelium-dependent microvascular function in humans:validation and comparison with coronary flow reserve. Eur Heart J. 2007;28:2188-2194.
39. Diez-Delhoyo F, Gutierrez-Ibanes E, Sanz-Ruiz R, et al. Prevalence of Microvascular and Endothelial Dysfunction in the Nonculprit Territory in Patients With Acute Myocardial Infarction. Circ Cardiovasc Interv. 2019;12:e007257.
40. Ciliberti G, Seshasai SRK, Ambrosio G, Kaski JC. Safety of intracoronary provocative testing for the diagnosis of coronary artery spasm. Int J Cardiol. 2017;244:77-83.
41. Real Decreto 1015/2009, de 19 de junio, por el que se regula la disponibilidad de medicamentos en situaciones especiales. BOE núm. 174, de 20/07/2009. Disponible en:https://www.boe.es/eli/es/rd/2009/06/19/1015. Consultado 25 Apr 2021.