Sr. Editor:
A pesar de que el uso del implante percutaneo de valvula aortica (TAVI) se ha extendido a pacientes de menor riesgo, la estancia hospitalaria tras TAVI sigue siendo larga, segun el registro espanol de TAVI se situa en torno a los 8 dias1. Estudios recientes confirman que el alta precoz tras un TAVI transfemoral con valvula balonexpandible resulta una opcion viable y segura2,3. La demanda sin precedentes que han soportado los servicios sanitarios durante la pandemia de COVID-19 ha obligado a redirigir los recursos y a restringir muchas intervenciones cardiovasculares para salvaguardar los limitados recursos disponibles tales como el soporte anestesico y los ventiladores, asi como las infraestructuras vinculadas a los cuidados criticos. El actual protocolo de alta precoz se desarrollo en respuesta a la pandemia de COVID-19 para valorar la seguridad y viabilidad que ofrece el alta precoz, en nuestro ambito, tras un TAVI minimamente invasivo con valvulas balon- o auto-expandibles.
Se incluyo prospectivamente a los pacientes tratados con TAVI transfemoral. Los criterios de inclusion en el programa de altas precoces se basaron en los fijados por el estudio 3M TAVI: acceso femoral apto para cierre percutaneo, indice de masa corporal < 35, anatomia del anillo aortico de bajo riesgo (altura del ostium coronario > 10 mm, valvula tricuspide, calcificacion no grave del tracto de salida del ventriculo izquierdo), fraccion de eyeccion ≥ 30%, bajo riesgo anticipado de trastornos avanzados de la conduccion (interval PR < 240 ms, ausencia de bloqueo de rama derecha), apoyo familiar durante las primeras 24-48 horas. Todas las intervenciones se llevaron a cabo con anestesia local y sedacion consciente. Para el precierre del lugar de acceso se utilizo la tecnica de doble cierre ProGlide (Abbott Vascular, Estados Unidos) y, por lo general, los pacientes recibieron heparina no fraccionada (70 U/kg) sin un agente de reversion. La tecnica empleada para el implante incorporo una proyeccion coplanar para las protesis de balon expandible y otra del solapamiento de las cuspides para las valvulas autoexpandibles.
En ausencia de complicaciones asociadas a la intervencion (complicaciones vasculares mayores, hemorragias mayores o bloqueo auriculoventricular de alto grado) y tras permanecer 2 horas en el area de recuperacion de la sala de hemodinamica, se derivo a los pacientes a la unidad de cardiologia y se los monitorizo mediante telemetria cardiaca (figura 1). Los trastornos de la conduccion se abordaron siguiendo las indicaciones del documento de consenso de expertos publicado en 20194. El estudio fue aprobado por el comite de etica de la investigacion del Hospital de la Santa Creu I Sant Pau y los pacientes dieron su consentimiento informado para participar en las intervenciones.
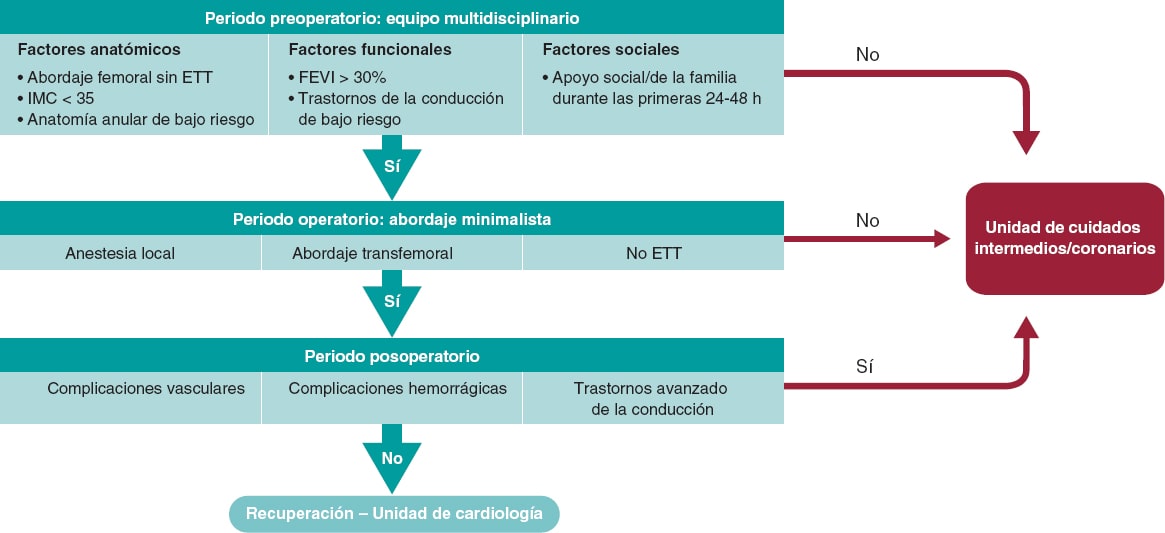
Figura 1. Protocolo TAVI de alta precoz. ETT: ecocardiografía transesofágica. FEVI: fracción de eyección del ventrículo izquierdo, IMC: índice de masa corporal.
Treinta y ocho de los 93 pacientes (40,9%) tratados con TAVI en nuestro centro entre octubre de 2020 y julio de 2021 cumplian los criterios de alta precoz. La media de edad estuvo en torno a los 84 anos (el 63,2% eran mujeres) con una puntuacion media en la escala STS del 3,7%. Un tercio de los pacientes (29,0%) presentaba fibrilacion auricular y enfermedad pulmonar obstructiva cronica y 16 pacientes (42,1%) enfermedad coronaria. En la tabla 1 se muestran otras caracteristicas basales.
Tabla 1. Resultados clínicos basales, intrahospitalarios y al cabo de 30 días
| Características basales | n = 38 |
|---|---|
| Edad, años | 84,4 ± 3,9 |
| Mujer | 24 (63,2) |
| Diabetes mellitus | 9 (23,7) |
| Hipertensión | 31 (81,6) |
| Fibrilación auricular | 11 (29,0) |
| EPOC | 11 (29,0) |
| Enfermedad coronaria previa | 16 (42,1) |
| Accidente cerebrovascular previo | 4 (10,5) |
| FEVI, % | 59,1 ± 11,9 |
| Gradiente medio de la válvula aórtica, mmHg | 48,1 ± 10,3 |
| Área valvular aórtica, cm2 | 0,7 ± 0,2 |
| STS-PROM, % | 3,7 ± 1,4 |
| EuroSCORE II, % | 3,7 ± 2,2 |
| Características de la intervención | |
| Abordaje transfemoral | 38 (100) |
| Anestesia local | 38 (100) |
| Abordaje secundario transradial | 38 (100) |
| Técnica de cruzamiento | 6 (15,8) |
| Estimulación cardiaca a través de la guía | 37 (97,4) |
| Tipo de prótesis valvular | |
| SAPIEN 3/Ultra | 23 (60,5) |
| Portico | 13 (34,2) |
| Evolut R/Pro | 2 (5,3) |
| Éxito de la intervención | 38 (100) |
| Embolización valvular | 0 (0) |
| Oclusión coronaria | 0 (0) |
| Conversión a cirugía | 0 (0) |
| Profundidad de la intervención | 0 (0) |
| Resultados clínicos intrahospitalarios y a los 30 días | |
| Estancia hospitalaria | 2 (2-3) |
| < 24 h | 6 (15,8) |
| < 48 h | 23 (60,5) |
| < 72 h | 30 (78,9) |
| Unidad de cuidados intensivos/intermedios | 3 (7,9) |
| Mortalidad | 0 (0) |
| Accidente cerebrovascular/AIT | 1 (2,6) |
| Complicaciones vasculares mayores | 1 (2,6) |
| Hemorragias mayores | 1 (2,6) |
| Implante de marcapasos permanente | 5 (13,2) |
| Rehospitalización a los 30 días | 2 (5,3) |
| Implante de marcapasos tras el alta | 0 (0) |
AIT: accidente isquémico transitorio; EPOC: enfermedad pulmonar obstructiva crónica; FEVI: fracción de eyección del ventrículo izquierdo; STS-PROM: riesgo de mortalidad predicho por la escala de la Society of Thoracic Surgeons. Los datos expresan n (%), media ± desviación estándar o mediana [rango intercuartil]. | |
Se sugirio el uso del abordaje minimalista en la mayoria de los pacientes: abordaje primario percutaneo ecoguiado (100%) y abordaje secundario transradial (100%), si bien la tecnica de cruzamiento simplificada via arteria radial solo se uso en 6 (15,8%) pacientes (se empleo, de inicio, proteccion con guia en 4 pacientes obesos e inflado con balon de rescate en 2 para conseguir la hemostasia femoral). Tambien se empleo estimulacion cardiaca mediante guia rigida en todos salvo en 1 paciente (con bloqueo de rama derecha incompleto). Se usaron protesis de balon expandible en 23 pacientes (60,5%) y valvulas autoexpandibles en 15 (39,5%). La intervencion fue un exito en todos los pacientes. No hubo ningun caso de embolizacion valvular, oclusion coronaria, rotura del anillo ni muerte asociada a la intervencion. Tres pacientes (7,9%) fueron derivados a la unidad de cuidados intermedios o coronarios por presentar complicaciones vasculares (n = 1) o bloqueo auriculoventricular de alto grado (n = 2). Seis pacientes (15,8%) fueron dados de alta al dia siguiente y casi el 80% durante las 72 horas siguientes a la intervencion con una duracion media de la estancia hospitalaria de 2 dias (2-3). Un paciente sufrio 2 eventos adversos (hemorragia mayor y complicacion vascular que precisaron el implante de un stent recubierto). Se implantaron marcapasos permanentes (MPP) en 5 pacientes (el 13,2%, 3 tras el implante de una protesis de balon expandible y 2 tras el implante de una valvula autoexpandible). Al cabo de 30 dias, 2 pacientes (5,3%) fueron rehospitalizados con insuficiencia cardiaca (n = 1) y accidente cerebral isquemico transitorio (n = 1), respectivamente, este ultimo fue dado de alta del servicio de urgencias el mismo dia. No hubo ningun caso de muerte ni bloqueo cardiaco que precisara el implante de un MPP tras el alta. Con la experiencia acumulada, el indice de pacientes dados de alta durante las primeras 24 horas paso del 9% durante el primer trimestre al 33% durante el tercer trimestre.
Los principales hallazgos de nuestro estudio son: a) el protocolo de via rapida predefinido tras un TAVI minimalista con protesis de balon autoexpandible o valvulas autoexpandibles resulto seguro y viable, el indice de exito de la intervencion fue alto y el indice de eventos adversos fue bajo; b) se consiguieron derivaciones directas a la unidad de cardiologia en la mayoria de los pacientes (92%); c) permitio el alta precoz durante las primeras 72 horas en el 80% de los pacientes y altas al dia siguiente en casi la quinta parte.
Hasta donde sabemos, este estudio es la primera experiencia en nuestro pais con un protocolo de via rapida tras TAVI. Su objetivo fue hacer seguimiento al programa TAVI durante la pandemia sin colapsar los ya de por si limitados recursos disponibles. Durante los ultimos anos, 2 estudios han confirmado la seguridad del alta precoz tras TAVI en pacientes seleccionados que recibieron el implante percutaneo de una protesis aortica de balon expandible. Cabe destacar que casi el 40% de los pacientes de nuestro studio recibieron valvulas autoexpandibles. Segun el estudio 3M TAVI que incluyo al 55% de los pacientes cribados, se dio de alta al 89% de los pacientes durante las 48 horas siguientes a la intervencion con un buen perfil de seguridad y eficacia (indices de mortalidad, accidente cerebrovascular, complicaciones vasculares mayores, implante de MPP y rehospitalizacion a los 30 dias del 1,5%, 1,5%, 2,4%, 5,7% y 9,2%, respectivamente)2. Asimismo, en el studio FAST-TAVI, se dio de alta precozmente a la mayoria de los pacientes (72%) durante las 72 horas siguientes a la intervencion con indices bajos de mortalidad (1,1%), accidente cerebrovascular (1,7%), implante de MPP (7,3%) y rehospitalizacion (3,7%) a los 30 dias3. A pesar del limitado tamano de la muestra, nuestros resultados coinciden con los de ambos estudios con un destacable indice de mortalidad del 0% a los 30 dias, aunque con un indice mas alto de implante de MPP, lo cual se explicaria por la incorporacion de valvulas autoexpandibles al presente estudio.
Aunque el volumen de intervenciones de TAVI que se realizan va en aumento, existe una necesidad perentoria por optimizar el manejo de los pacientes y reducir al minimo las estancias hospitalarias. El abordaje minimamente invasivo ampliamente empleado y los desafios que plantea la pandemia de COVID-19 han allanado el camino para la llegada de protocolos clinicos mas eficientes que garanticen altas precoces y seguras en un contexto de recursos e infraestructuras de cuidados intensivos bajo minimos.
FINANCIACIÓN
Este articulo esta subvencionado por una beca de investigacion de Edwards y Abbott.
CONTRIBUCIÓN DE LOS AUTORES
Todos los autores participaron en la recopilacion de datos, analisis, redaccion y proceso de revision del manuscrito.
CONFLICTO DE INTERESES
D. Arzamendi declaro haber recibido honorarios de Abbott y Edwards por su labor como proctor y conferenciante. L. Asmarats es proctor de Abbott y declaro haber recibido honorarios de Edwards por labor como conferenciante. X. Millan declaro haber recibido honorarios de Abbott por su labor como proctor y conferenciante. Los demas autores no han declarado ningun conflicto de intereses con relacion al contenido de este articulo.
BIBLIOGRAFÍA
1. Jimenez-Quevedo P, Munoz-Garcia A, Trillo-Nouche R, et al. Time trend in transcatheter aortic valve implantation:an analysis of the Spanish TAVI registry. REC Interv Cardiol. 2020;2:98-105.
2. Wood DA, Lauck SB, Cairns JA, et al. The Vancouver 3M (Multidisciplinary, Multimodality, But Minimalist) Clinical Pathway Facilitates Safe Next-Day Discharge Home at Low-, Medium-, and High-Volume Transfemoral Transcatheter Aortic Valve Replacement Centers:The 3M TAVR Study. JACC Cardiovasc Interv. 2019;12:459-469.
3. Barbanti M, van Mourik MS, Spence MS, et al. Optimising patient discharge management after transfemoral transcatheter aortic valve implantation:the multicentre European FAST-TAVI trial. EuroIntervention. 2019;15:147-154.
4. Rodes-Cabau J, Ellenbogen KA, Krahn AD, et al. Management of Conduction Disturbances Associated With Transcatheter Aortic Valve Replacement:JACC Scientific Expert Panel. J Am Coll Cardiol. 2019;74:1086-1106.
* Autor para correspondencia: Unitat de Cardiologia Intervencionista, Hospital de la Santa Creu i Sant Pau, Sant Antoni M. Claret 167, 08025 Barcelona,
Espana. Correo electronico: darzamendi@santpau.cat (D. Arzamendi).

