RESUMEN
Introducción y objetivos: El balón farmacoactivo (BFA) es un tratamiento establecido para tratar la reestenosis intrastent (RIS). El objetivo de este estudio fue valorar la eficacia y la seguridad de un nuevo BFA en pacientes con RIS.
Métodos: Cohorte prospectiva, unicéntrica y consecutiva de pacientes con RIS tratados con angioplastia coronaria con un nuevo balón liberador de paclitaxel de segunda generación. Los 3 eventos principales del estudio fueron infarto de miocardio, revascularización de la lesión diana y revascularización del vaso diana. Se recogieron variables basales, incluidas las características del paciente y del procedimiento. Los datos referentes al seguimiento se obtuvieron de registros médicos o por contacto telefónico.
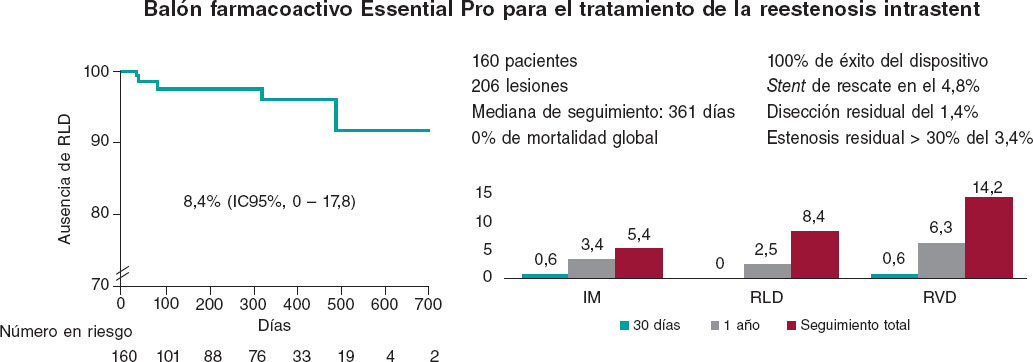
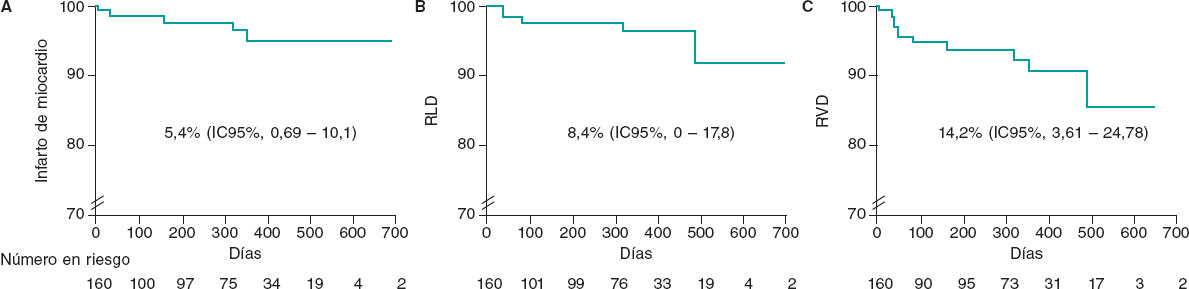
Resultados: Se incluyeron 160 pacientes consecutivos con 206 lesiones tratadas (71,4 ± 14,9 años, el 15,5% mujeres) que fueron tratados con una intervención coronaria percutánea con BFA debido a RIS. El 53,3% de los pacientes presentaban síndrome coronario agudo. El diámetro medio del vaso tratado fue de 3,1 ± 0,7 mm. El diámetro y la longitud del BFA empleado fueron de 3,1 ± 0,6 mm y 23,1 ± 6,8, respectivamente. El 98% de las lesiones se predilataron y en el 80% se empleó un balón no distensible. El 24% de las angioplastias fueron guiadas por imagen intracoronaria. El 98,5% de los pacientes presentaban un flujo Thrombolysis in Myocardial Infarction de grado 3 al final de la angioplastia. Hubo estenosis residual > 30% en el 3,4%, y el 1,4% presentaron disección. El 4,8% de los pacientes requirieron stent de rescate. Al finalizar el seguimiento (máximo 768 días), ningún paciente había fallecido. Las incidencias de infarto de miocardio, de revascularización de la lesión diana y de revascularización del vaso diana fueron del 5,4% (IC95%, 0,69-10,1), el 8,4% (IC95%, 0-17,8) y el 14,2% (IC95%, 3,61-24,78), respectivamente.
Conclusiones: En esta cohorte de pacientes con RIS tratados con BFA se observa una baja tasa de eventos clínicos adversos, tanto a corto como a medio plazo. Estos resultados respaldan la eficacia y la seguridad de esta nueva generación de BFA para pacientes con RIS.
Palabras clave: Reestenosis intrastent. Balón farmacoactivo. Paclitaxel.
ABSTRACT
Introduction and objectives: Drug-eluting balloons (DEB) are an established treatment option for in-stent restenosis (ISR). This study aimed to assess the safety and efficacy of a novel DEB in patients with ISR.
Methods: This prospective, single-center study enrolled a consecutive cohort of patients diagnosed with ISR who underwent coronary angioplasty with a new second-generation paclitaxel-eluting balloon. The 3 main endpoints were myocardial infarction, target lesion revascularization, and target vessel revascularization. Baseline variables were collected, including patient and procedure characteristics. Follow-up data were collected through medical records or telephone contact.
Results: The study included 160 consecutive patients with 206 treated lesions (mean age, 71.4 ± 14.9 years, 15.5% women) undergoing percutaneous coronary intervention with DEB for ISR. A total of 53.3% of patients had acute coronary syndrome. The average diameter of the treated vessel was 3.10 ± 0.7 mm. The DEB used had a mean diameter of 3.1 ± 0.6 mm and a mean length of 23.1 ± 6.8 mm. Predilatation was performed in 98% of the lesions, and a noncompliant balloon was used in 80%. Intracoronary imaging was used in 24% of cases. At the end of the procedure, 98.5% of patients had Thrombolysis in Myocardial Infarction flow grade 3, residual stenosis was > 30% in 3.4%, and dissection occurred in 1.4%. Bail-out stenting was required in 4.8% of patients. Mortality was nil during follow-up (maximum 768 days). The incidence of myocardial infarction, target lesion revascularization, and target vessel revascularization were 5.4% (95%CI, 0.69-10.1), 8.4% (95%CI, 0-17.8), and 14.2% (95%CI, 3.61-24.78), respectively.
Conclusions: In this cohort of patients with ISR treated with DEB, we observed a low rate of adverse events in both the short- and mid-term. These results support the safety and efficacy of this new generation of DEB for treating ISR.
Keywords: In-stent restenosis. Drug-eluting balloon. Paclitaxel.
Abreviaturas
BFA: balón farmacoactivo. RIS: reestenosis intrastent. RLD: revascularización de la lesión diana. RVD: revascularización del vaso diana.
INTRODUCCIÓN
Los pacientes que padecen reestenosis intrastent (RIS) son todo un desafío clínico1. La evidencia indica que son pacientes con mayor riesgo de presentar síntomas recurrentes, infarto de miocardio y revascularizaciones coronarias recurrentes2. El uso de balones farmacoactivos (BFA) es una nueva estrategia terapéutica alternativa para el tratamiento de pacientes con RIS1,3,4. El efecto que tienen los BFA sobre la angioplastia coronaria se basa en la trasferencia rápida y uniforme de fármacos antiproliferativos a la pared vascular empleando un único balón a través de una matriz lipofílica sin necesidad de implantes permanentes5.
A medida que pasa el tiempo, se desarrollan nuevas tecnologías de BFA que se incorporan al mercado. El Essential Pro (iVascular,España) es un catéter-balón liberador de paclitaxel en el que se ha mejorado tanto la empujabilidad del catéter como la liberación del fármaco. Creemos que es esencial compartir los resultados obtenidos en el mundo real. En este estudio, damos a conocer nuestros hallazgos sobre la seguridad y eficacia de este nuevo BFA en pacientes con RIS.
MÉTODOS
Diseño y población
Este estudio prospectivo y unicéntrico incluyó una cohorte de pacientes consecutivos tratados con angioplastia con el BFA Essential Pro. El centro que trató a estos pacientes realiza más de 1.500 intervenciones coronarias percutáneas al año. Los 2 criterios de inclusión para el análisis fueron a) el uso de un BFA Essential Pro y b) su aplicación para el tratamiento de la RIS que se definió como una estenosis > 50% dentro del segmento implantado con un stent e indicación del tratamiento según criterio del médico tratante6. Durante el periodo del estudio, se priorizó el uso del BFA Essential Pro para tratar a todos los pacientes aptos para angioplastia con BFA; rara vez se usaron otros dispositivos BFA por limitaciones de inventario. No hubo criterios de exclusión. Los pacientes podrían haberse sometido a angioplastia con stent coronario de otras lesiones en el mismo u otro contexto.
Características del balón farmacoactivo
El Essential Pro es un balón liberador de paclitaxel con una formulación de liberación uniforme de 3 μg/mm² de paclitaxel (80%) y un excipiente anfifílico biocompatible (20%)7. El balón incorpora la tecnología patentada TransferTech (iVascular, España) basada en la deposición ultrasónica de nanogotas, seguida de un proceso de secado que culmina en un recubrimiento microcristalino homogéneo del fármaco que permiteun tratamiento más uniforme y completo del vaso con el fármaco antiproliferativo. La estructura microcristalina, sumada a la naturaleza lipofílica del paclitaxel y el excipiente, permite liberar el fármaco en solo 45-60 segundos. El balón Essential Pro se ha diseñado con una transición suave y un perfil de punta muy bajo de 0,016 pulgadas y se ha mejorado su flexibilidad, trazabilidad y cruzabilidad. El balón es compatible con introductores de 5 Fr en todos los diámetros disponibles.
Intervenciones
Todas las intervenciones y decisiones del presente estudio reflejan la práctica clínica del mundo real. Tanto las indicaciones clínicas como el uso y selección de los BFA los pasos dela intervención y los tratamientos médicos fueron decisión de los médicos tratantes sin seguir ninguna guía específica. Todas las coronariografías realizadas durante el seguimiento fueron parte de la práctica clínica rutinaria y nuestro equipo de investigación las valoró cuando estuvieron disponibles. Tanto los datos a nivel basal como durante el seguimiento se recopilaron en una base de datos dedicada y anonimizada. Por su parte, los aspectos relacionados con la intervención, las angiografías basales y las realizadas durante el seguimiento se valoraron independientemente por 3 cardiólogos intervencionistas distintos. Los médicos habían recibido formación sobre cómo consultar con el personal sénior ante cualquier duda que les surgiera durante la valoración de las angiografías o las historias clínicas. El seguimiento se realizó a partir de las historias clínicas. Por su parte, y según la práctica clínica estándar de nuestro centro, se llamó por teléfono a los pacientes sin visitas clínicas in situ. Este estudio fue aprobado por nuestra junta de revisión institucional local y los pacientes dieron su consentimiento informado para el uso de su información anonimizada para fines de investigación antes de ser incluidos en el estudio, que fue iniciado por los investigadores sin patrocinio ni financiación.
Definiciones de resultados
La liberación del dispositivo se definió como la insuflación con éxito del BFA en el segmento coronario afectado. Los resultados estándar, de la intervención y angiográficos se definieron atendiendo a los criterios del Second Academic Research Consortium8. La mortalidad cardiovascular se definió como cualquier muerte con un origen cardiovascular claro. El infarto agudo de miocardio se definió como cualquier infarto de miocardio que cumpliese con la 4ª versión de los criterios universales de infarto de miocardio9. La revascularización de la lesión diana (RLD) se definió como cualquier revascularización a 5 mm o más del segmento tratado8 y la revascularización del vaso diana (RVD) como la revascularización del vaso tratado inicialmente8. La hospitalización por problemas coronarios se definió como una nueva hospitalización por sospecha de cualquier coronariopatía como razón principal del ingreso. Los 3 principales resultados de eficacia fueron el infarto de miocardio, la RLD y la RVD.
Análisis estadístico
Las variables categóricas se expresan como porcentajes y las continuas como media ± desviación estándar (DE), según corresponda. Como un mismo paciente puede recibir más de un BFA (para el mismo o distinto territorio), el denominador de las variables específicas del balón fue el total de BFA utilizados (como el vaso tratado, su diámetro, el diámetro y la longitud del BFA) y el denominador de las variables de los pacientes (la edad, el sexo o los resultados clínicos) fue cada individuo. Los resultados clínicos durante el seguimiento se presentan a los 30 días, 1 año como seguimiento total. Se empleó el método de Kaplan-Meier para calcular el riesgo de seguimiento total y generar curvas de supervivencia. Los datos se analizaron empleando el paquete de software estadístico IBM SPSS Statistics 25.
RESULTADOS
Entre diciembre de 2020 y junio de 2023, se trató con BFA a un total de 290 pacientes con 352 lesiones coronarias. De estos, 160 pacientes (206 lesiones) recibieron una angioplastia con BFA por presentar RIS. De los 160 pacientes que recibieron BFA para el tratamiento de la RIS, 46 (29%) recibieron > 1 angioplastia con BFA por RIS durante la misma intervención o en una lesión distinta.
Las características basales de los pacientes se resumen en la tabla 1. La media de edad fue de 71,4 ± 14,9 años, el 15,5% eran mujeres y el 35,5% diabéticos. La presentación clínica fue angina estable en el 29,7% de los casos, angina inestable en el 30,5%, infarto de miocardio sin elevación del segmento ST en el 9,9%, infarto de miocardio con elevación del segmento ST en el 12,9% con una tasa de asintomáticos del 16,7%.
Tabla 1. Características basales
| Características de los pacientes | |
| Edad, años | 71,4 (14,9) |
| Sexo, mujeres | 20 (15,5) |
| IMC, kg/m² | 29,2 (10,5) |
| Hipertensión | 115 (87,7) |
| Fumador activo | 8 (6,1) |
| Diabetes mellitus | 46 (35,3) |
| Infarto de miocardio previo | 67 (51,5) |
| CABG previa | 26 (20) |
| FEVI reducida (< 30%) | 10 (7,6) |
| Parámetros de laboratorio | |
| Hemoglobina, g/dl | 13,9 (1,5) |
| TFG, ml/min/1,73 m² | 82,9 (25,4) |
| Medicación activa | |
| Ácido acetilsalicílico | 110 (84,6) |
| Clopidogrel | 75 (57,6) |
| Ticagrelor | 3 (2,3) |
| Prasugrel | 2 (1,5) |
| Anticoagulación | 20 (15,2) |
| Presentación clínica | |
| Isquemia silente | 22 (16,7) |
| Angina estable | 39 (29,7) |
| Angina inestable | 40 (30,5) |
| IAMSEST | 13 (9,9) |
| IAMCEST | 17 (12,9) |
|
CABG: cirugía de revascularización coronaria; FEVI: fracción de eyección del ventrículo izquierdo; IAMCEST: infarto de miocardio con elevación del segmento ST; IAMSEST: infarto de miocardio sin elevación del segmento ST; IM: infarto de miocardio; IMC: índice de masa corporal; TFG: tasa de filtrado glomerular. Los datos expresan n (%). |
|
Las características de la intervención se detallan en la tabla 2. El vaso tratado con mayor frecuencia fue la descendente anterior (48,7%) seguido de la circunfleja izquierda (30,7%) y la coronaria derecha (17%). Hubo bifurcaciones en el 10,7% de los casos. La lesión se preparó en el 98,2% de los casos (el 80% con un balón no distensible). Se emplearon imágenes intracoronarias en el 24% de los pacientes. Ninguno de los pacientes fue tratado mediante aterectomía rotacional y solo el 2,4% recibió una litotricia con balón antes de implantar el BFA. El diámetro medio del vaso fue de 3,1 ± 0,65 mm, el del BFA, 3,1 ± 0,6 mm y la longitud media, 23,1 ± 6,8 mm. El dispositivo se implantó con éxito en el 100% de los casos (figura 1). La valoración angiográfica final confirmó disección final en el 1,4% de los casos, un grado de flujo TIMI < 3 en el 1,5% y estenosis residual > 30% en el 3,4% de los pacientes. Se necesitaron stents de rescate en el 4,8% de los casos.
Tabla 2. Características de la lesión tratada
| Vaso tratado | |
| DA | 100 (48,7) |
| CXI | 63 (30,7) |
| CD | 35 (17) |
| Tronco común izquierdo | 5 (2,4) |
| Injerto | 2 (0,9) |
| Características anatómicas | |
| Lesión en bifurcación | 22 (10,7) |
| Diámetro del vaso, mm | 3,1 (0,65) |
| Características de la intervención | |
| ICP guiada por IVUS | 51 (24) |
| Predilatación de la lesión | 202 (98) |
| Predilatación con balón NC | 165 (80) |
| Litotricia intravascular | 5 (2,4) |
| Diámetro del BFA, mm | 3,1 (0,6) |
| Longitud del BFA, mm | 23,1 (6,8) |
| Resultado tras la ICP con BFA | |
| Disección del vaso | 3 (1,4) |
| Grado de flujo TIMI 3 | 203 (98,5) |
| Estenosis residual > 30% | 194 (3,4) |
| Stent de rescate | 10 (4,8) |
|
BFA: balón farmacoactivo; CD: coronaria derecha; CXI: circunfleja izquierda; DA: descendente anterior; ICP: intervención coronaria percutánea; IVUS: ecografía intravascular; NC: no distensible; TIMI: Thrombolysis in Myocardial Infarction. Los datos expresan n (%). |
|
Figura 1. Figura central. Principales hallazgos en materia de seguridad y eficacia del balón farmacoactivo Essential Pro en pacientes con reestenosis intrastent. Kaplan-Meier muestra la ausencia de RLD. IM: infarto de miocardio; RLD: revascularización de la lesión diana; RVD: revascularización del vaso diana.
Tras el alta, se logró contactar con éxito con el 93,3% de los pacientes. La mediana de seguimiento fue de 361 días, incluidos los pacientes censurados, con un máximo de 768 días. Tras 30 días de seguimiento, no hubo ninguna muerte ni RLD, hubo 1 infarto de miocardio (0,6%); se practicaron RVD en el 0,6% de los sujetos y 6 pacientes fueron rehospitalizados con síndrome coronario (4,1%). Al cabo de 1 año, la tasa de mortalidad fue del 0%, sobrevinieron infartos de miocardio en el 3,4% de los pacientes, RLD en el 2,5%, RVD en el 6,3% y nuevas hospitalizaciones por causas coronarias en el 11,8% de los casos. Tras 18 meses, la tasa de RLD fue del 4,3%. Cuando se incluyó todo el seguimiento disponible (figura 2), la tasa de mortalidad fue del 0%, la de infarto de miocardio del 5.4% (intervalo de confianza del 95% [IC95%], 0,69-10,1), la de RLD del 8,4% (IC95%, 0-17,8) y la del RVD del 14,2% (IC95%, 3,61-24,78). No se revascularizó quirúrgicamente a ningún paciente durante el seguimiento.
Figura 2. Curvas de supervivencia de los principales resultados clínicos. Estimaciones de Kaplan-Meier para supervivencia libre de infarto de miocardio (A), revascularización de la lesión diana (B) y revascularización del vaso diana (C) en días. IC95%: intervalo de confianza del 95%; RLD: revascularización de la lesión diana; RVD: revascularización del vaso diana.
DISCUSIÓN
Se trata del primer estudio que describe una experiencia del mundo real con el BFA Essential Pro para el tratamiento de la RIS. En esta cohorte, todos los intentos de implante del BFA tuvieron éxito y en menos de 1 de cada 20 pacientes hubo que implantar stents de rescate. El uso de este catéter BFA de nueva generación tuvo una eficacia alta y pocos resultados clínicos adversos durante el seguimiento.
Los pacientes con RIS corren un mayor riesgo de sufrir eventos recurrentes que los tratados con angioplastia no RIS10. La incidencia anual de la RIS que requiere RLD está en torno al 2%3, lo cual supone hasta el 11% de todas las intervenciones coronarias percutáneas que se realizan en Estados Unidos11,12. Cabe destacar que el 52% de los pacientes que presentan RIS sintomática presentan angina inestable y hasta el 27%, infarto agudo de miocardio12. En este sentido, la RIS supone todo un desafío clínico tanto por su frecuencia como por su gravedad. El uso de BFA en el contexto de la RIS evita tener que añadir múltiples capas de stent, algo que, a la larga, puede tener efectos nocivos.
El uso de BFA para tratar la RIS plantea ciertos desafíos. Las plataformas BFA suelen tener una menor cruzabilidad de lesiones que los catéteres-balón convencionales. Los BFA también tienen perfiles más grandes que los balones convencionales, lo cual complica el cruce de la lesión y precisa maniobras agresivas que pueden provocar la pérdida de fármaco del recubrimiento durante su liberación13. No obstante, en nuestro estudio, todos los BFA se desplegaron con éxito, una alta tasa de éxito que podría estar relacionada con las mejoras hechas a los BFA de segunda generación, así como con una mejor valoración y preparación de las lesiones.
En el presente estudio, hubo que realizar RLD en el 2,5% de los pacientes y RVD en el 6,3% al cabo de 1 año, mientras que a los 18 meses ya hubo que realizar RLD en el 4,3% de los pacientes. Esta tasa de eventos podría parecer baja si la comparamos con una revisión sistemática previa de estudios aleatorizados y observacionales, que informó de una tasa de RVD tras implante de BFA del 11,3% con un seguimiento medio ponderado calculado de 18 meses14. En un reciente ensayo aleatorizado de exención de dispositivos de investigación para un balón recubierto de paclitaxel para el tratamiento de la RIS, la tasa de RLD al año fue del 13%15. No obstante, evidencias previas de diferentes contextos, diseños y poblaciones complican poder extraer conclusiones definitivas.
La tasa de RLD con la anterior generación del BFA Essential Pro en una cohorte más pequeña (n = 31) fue del 10% a los 6 meses16. Aunque esta tasa podría parecer más alta que la descrita en nuestro estudio, el pequeño número de eventos registrados (n = 3) complica también cualquier comparativa a este respecto.
Limitaciones
Este estudio no está exento de limitaciones. En primer lugar, se basó en una cohorte del mundo real con diferentes operadores del mismo centro que no siguieron protocolos específicos. Solo se valoró a una cuarta parte de los pacientes mediante angioplastia guiada por imágenes intracoronarias. Tanto la falta de patrocinio para cubrir los costes de dichas imágenes intracoronarias como su uso limitado son un reflejo de la práctica clínica habitual de este centro. Durante la realización del presente estudio, se trató a pocos pacientes con RIS ya tratados con otros catéteres BFA por la falta de tamaños específicos de BFA en stock. Como esta situación fue rara y no tuvo nada que ver con las características clínicas ni con el seguro médico, probablemente no introduzca ningún sesgo importante. Como este fue un subestudio de una cohorte más grande de BFA, algunas variables específicas de la RIS, como el tiempo trascurrido desde el implante previo de un stent o el tipo de stent utilizado, no estuvieron disponibles.
En segundo lugar, tampoco hubo visitas de seguimiento dedicadas para este estudio. Aunque la mayoría de los pacientes fueron seguidos por cardiólogos locales que mantenían las historias clínicas de forma habitual, a algunos hubo que hacerles seguimiento telefónico. En tercer lugar, la valoración angiográfica no se duplicó ni tampoco se pudo contar con un laboratorio central. Por último, el número de eventos fue bajo a pesar de la inscripción consecutiva desde finales de 2020, lo cual influye en la precisión de las estimaciones de Kaplan-Meier para los resultados clínicos más importante. Aunque algunas limitaciones tienen que ver con otros contextos de práctica clínica del mundo real, esto mejora la validez externa con menos sesgo de selección que otros diseños más controlados.
CONCLUSIONES
El catéter BFA Essential Pro se implantó en pacientes con RIS con una alta tasa éxito y una baja incidencia de resultados clínicos adversos durante el seguimiento, resultados que ponen aún más de manifiestoel perfil de seguridad y eficacia de este BFA de nueva generación en pacientes con RIS.
FINANCIACIÓN
Ninguna.
CONSIDERACIONES ÉTICAS
Este estudio fue aprobado por el comité de revisión institucional local del Instituto Cardiovascular de Buenos Aires. Los pacientes, por su parte, firmaron el formulario de consentimiento informado para que pudiésemos hacer uso de su información anonimizada con fines de investigación previo a la inclusión de estos en el estudio. Se han tenido en cuenta posibles sesgos de sexo/género durante la preparación de este documento.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIAL
No se utilizó ninguna herramienta de inteligencia artificial en la preparación de este estudio.
CONTRIBUCIÓN DE LOS AUTORES
L. Padilla ideó y supervisó todo el proceso. F. Liberman, J. Tello, P. Rosas, P. Spaletra, G. Pedernera, P. Mascolo, S. Ordoñez, P. Santilli y A. Candiello recopilaron datos y analizaron las coronariografías realizadas. F. Cura y J. Belardi dieron asesoramiento sénior. P. Lamelas realizó el análisis estadístico y redactó el primer borrador del manuscrito.
CONFLICTO DE INTERESES
L. Padilla declaró haber recibido honorarios por su labor de proctor y asesor para Terumo y Boston Scientific. P. Spaletra declaró haber recibido honorarios de Boston Scientific. F. Cura declaró haber recibido honorarios de Medtronic, Boston Scientific, Terumo y Meril. P. Lamelas declaró haber recibido honorarios por su labor de proctor y asesor para Medtronic, Boston Scientific, Meril y Microport. Los demás autores no declararon ningún otro conflicto de intereses.
¿QUÉ SE SABE DEL TEMA?
- Los pacientes con RIS corren un riesgo alto de sufrir eventos recurrentes y suelen ser tratados con BFA. Con frecuencia suelen salir al mercado BFA de nueva generación. Es importante informar sobre el perfil de seguridad y eficacia del mundo real de los dispositivos intervencionistas. El Essential Pro es un balón liberador de paclitaxel de segunda generación. Las mejoras de este BFA son una mayor empujabilidad, su capacidad de cruce y una mejor liberación del fármaco.
¿QUÉ APORTA DE NUEVO?
- Este BFA de nueva generación se empleó con éxito en todos los intentos que hubo de tratar la RIS (n = 206). Se utilizó la ecografía intravascular en el 24% de los pacientes. La incidencia de eventos adversos desde la intervención hasta el seguimiento a medio fue baja y probablemente menor que la descrita en anteriores estudios. Estos resultados del mundo real ponen de manifiesto el perfil de seguridad y eficacia de esta nueva generación de BFA en pacientes con RIS.
BIBLIOGRAFÍA
1. Giacoppo D, Saucedo J, Scheller B. Coronary Drug-Coated Balloons for De Novo and In-Stent Restenosis Indications. J Soc Cardiovasc Angiogr Interv. 2023. https://doi.org/10.1016/j.jscai.2023.100625.
2. Pleva L, Kukla P, Hlinomaz O. Treatment of coronary in-stent restenosis:A systematic review. J Geriatr Cardiol. 2018;15:173-184.
3. Giustino G, Colombo A, Camaj A, et al. Coronary In-Stent Restenosis:JACC State-of-the-Art Review. J Am Coll Cardiol. 2022;80:348-372.
4. Indermuehle A, Bahl R, Lansky AJ, et al. Drug-eluting balloon angioplasty for in-stent restenosis:A systematic review and meta-analysis of randomised controlled trials. Heart. 2012;99:327-333.
5. Jeger R V., Eccleshall S, Wan Ahmad WA, et al. Drug-Coated Balloons for Coronary Artery Disease:Third Report of the International DCB Consensus Group. JACC Cardiovasc Interv. 2020;13:1391-1402.
6. Klein LW, Nathan S, Maehara A, et al. SCAI Expert Consensus Statement on Management of In-Stent Restenosis and Stent Thrombosis. J Soc Cardiovasc Angiogr Interv. 2023;2(4):100971.
7. Pérez de Prado A, Pérez-Martínez C, Cuellas Ramón C, et al. Safety and Efficacy of Different Paclitaxel-eluting Balloons in a Porcine Model. Rev Esp Cardiol. 2014;67:456-462.
8. Garcia-Garcia HM, McFadden EP, Farb A, et al. Standardized end point definitions for coronary intervention trials:The academic research consortium-2 consensus document. Circulation. 2018;137:2635-2650.
9. Domienik-Karłowicz J, Kupczyn´ska K, Michalski B, et al. Fourth universal definition of myocardial infarction. Selected messages from the european society of cardiology document and lessons learned from the new guidelines on st-segment elevation myocardial infarction and non-st-segment elevation-acute coronary syndrome. Cardiol J. 2021;28:195-201.
10. Steinberg DH, Pinto Slottow TL, Buch AN, et al. Impact of In-Stent Restenosis on Death and Myocardial Infarction. Am J Cardiol. 2007;100:1109-13.
11. Madhavan M V, Kirtane AJ, Redfors B, et al. Stent-Related Adverse Events >1 Year After Percutaneous Coronary Intervention. J Am Coll Cardiol. 2020;75:590-604.
12. Moussa ID, Mohananey D, Saucedo J, et al. Trends and Outcomes of Restenosis After Coronary Stent Implantation in the United States. J Am Coll Cardiol. 2020;76:1521-1531.
13. Yoshida R, Ishii H, Morishima I, et al. Impact of adjunctive use of guide extension catheter on midterm outcome of drug-coated balloon angioplasty. EuroIntervention. 2019;15:688-691.
14. Cui KY, Lyu SZ, Zhang M, Song XT, Yuan F, Xu F. Drug-Eluting Balloon versus New-Generation Drug-Eluting Stent for the Treatment of In-Stent Restenosis:An Updated Systematic Review and Meta-Analysis. Chin Med J (Engl). 2018;131:600-607.
15. Yeh RW, Shlofmitz R, Moses J, et al. Paclitaxel-Coated Balloon vs Uncoated Balloon for Coronary In-Stent Restenosis:The AGENT IDE Randomized Clinical Trial. JAMA. 2024;331:1015-1024.
16. la Torre Hernández JM, Garcia Camarero T, Lozano Ruiz-Poveda F, et al. Angiography and Optical Coherence Tomography Assessment of the Drug-Coated Balloon ESSENTIAL for the Treatment of In-Stent Restenosis. Cardiovasc Revasc Med. 2020;21:508-513.