RESUMEN
Introducción y objetivos: El infarto agudo de miocardio (IAM) con elevación del segmento ST requiere una reperfusión coronaria precoz para reducir la mortalidad y mejorar el pronóstico. En las zonas rurales, los tiempos de acceso a los tratamientos de reperfusión (fibrinolisis o intervención coronaria percutánea primaria [ICPp]) se ven comprometidos por aspectos logísticos y asistenciales. El objetivo de este estudio es determinar los factores asociados a los retrasos en la reperfusión y los asociados a la mortalidad en pacientes con código IAM en una región montañosa europea.
Métodos: Se realizó un estudio observacional, retrospectivo y cuantitativo en la región del Alt Pirineu-Aran, en Cataluña (España), entre 2015 y 2020. Se analizaron los factores sociodemográficos y geográficos, el estado clínico de los pacientes, la gestión de los recursos y el tratamiento realizado, utilizando los datos del registro del código IAM y del Sistema d’Emergències Mèdiques.
Resultados: Durante el periodo de estudio, 221 pacientes con código IAM fueron atendidos en el Alt Pirineu-Aran. Los pacientes tenían entre 27 y 96 años, con una media de 64,7 años, y el 72,4% eran varones. De ellos, 47 pacientes recibieron fibrinolisis como tratamiento de reperfusión y 173 fueron trasladados a un hospital con unidad de hemodinámica, donde 162 recibieron ICPp; en 11 casos se desactivó el código. La mayoría de los pacientes trasladados para ICPp experimentaron un retraso superior a 120 minutos desde el electrocardiograma diagnóstico. El uso de helicópteros mejoró los tiempos de tratamiento, especialmente en los traslados primarios. La tasa de mortalidad a los 15 días fue del 8,1%.
Conclusiones: La mayoría de las fibrinolisis y de las ICPp no se realizaron dentro de los tiempos recomendados según las guías europeas. Se evidencia una marcada infrautilización de la fibrinolisis.
Palabras clave: Infarto agudo de miocardio con elevación del segmento ST. Zonas rurales. Fibrinolisis. Intervención coronaria percutánea. Zonas montañosas. Atención prehospitalaria.
ABSTRACT
Introduction and objectives: ST-segment elevation myocardial infarction (STEMI) requires early coronary reperfusion to reduce mortality and improve prognosis. In rural areas, timely access to reperfusion therapies, including fibrinolysis or percutaneous coronary intervention (PCI) is frequently constrained by logistical and health care system-related factors. This study aimed to identify factors associated with delays in reperfusion and those associated with mortality in patients with STEMI code activation in a mountainous European region.
Methods: This is an observational, retrospective, and quantitative study in Alt Pirineu-Aran region (Catalonia, Spain) from 2015 through 2020. Sociodemographic and geographic factors, clinical status, resource management and the treatment provided were analyzed using data from the STEMI code registry and the Catalan emergency medical system.
Results: During the study period, a total of 221 patients with STEMI code were treated in the Alt Pirineu-Aran region. Patients ranged in age from 27 to 96 years, with a mean age of 64.7 years; 72.4% were men. Of these, 47 received fibrinolytic therapy and 173 were transferred to a PCI-capable center, of whom 162 underwent PCI; in 11 cases the code was deactivated. Most patients transferred for PCI experienced delays of > 120 minutes from the diagnostic electrocardiogram. Helicopter transport improved treatment times, with the greatest benefit observed in primary transfers. The 15-day mortality rate was 8.1%.
Conclusions: Most fibrinolysis treatments and PCI were not performed within the times recommended by the European clinical practice guidelines. The study highlights the underutilization of fibrinolysis.
Keywords: ST-segment elevation myocardial infarction. Rural areas. Fibrinolysis. Percutaneous coronary intervention. Mountainous regions. Prehospital care.
Abreviaturas
ECG: electrocardiograma. HCH: hospital con unidad de hemodinámica. IAM: infarto agudo de miocardio. IAMCEST: infarto agudo de miocardio con elevación del segmento ST. ICPp: intervención coronaria percutánea primaria. SEM: Sistema d’Emergències Mèdiques de Catalunya.
INTRODUCCIÓN
El infarto agudo de miocardio (IAM) es una emergencia médica que requiere una respuesta rápida para minimizar el daño cardiaco y mejorar la supervivencia de los pacientes. El reconocimiento inicial y el tratamiento precoz basados en la mejor estrategia de reperfusión son claves para la supervivencia; sin embargo, implementar este protocolo en regiones rurales y montañosas representa un desafío importante1-4.
La intervención coronaria percutánea primaria (ICPp) está recomendada en todos los casos siempre que pueda realizarse en un tiempo inferior a 120 minutos, idealmente en menos de 90 minutos4. Si no está contraindicada, la fibrinolisis es el tratamiento de elección cuando no se pueda garantizar dicho tiempo. Las contraindicaciones para la fibrinolisis pueden ser absolutas o relativas, y deben evaluarse individualmente, priorizando la angioplastia primaria cuando la fibrinolisis esté contraindicada1,4. El código IAM en Cataluña se implementó como red asistencial en junio de 2009, con el propósito de organizar la atención a los pacientes con sospecha de IAM con elevación del segmento ST (IAMCEST)5,6.
Diversos autores han relacionado los retrasos en el tratamiento de reperfusión con el tipo de infarto, el momento de aparición de los síntomas y las complicaciones7-9. Otros estudios sugieren que una distancia > 50 km hasta un hospital con unidad de hemodinámica (HCH) se asocia con mayor mortalidad en comparación con la fibrinolisis precoz10,11. Otras experiencias, como compartir datos durante la atención a los pacientes, incluido el electrocardiograma (ECG), o el traslado nocturno en helicóptero al HCH, han mostrado que reducen el tiempo entre el diagnóstico y el tratamiento, aunque sin impacto en la mortalidad12. Sin embargo, pocos estudios han analizado los factores que causan retrasos en áreas geográficas montañosas y de difícil acceso.
El objetivo principal de este estudio fue determinar los factores asociados a los retrasos en el tratamiento de reperfusión y los asociados a la mortalidad de los pacientes atendidos con código IAM en un área montañosa europea.
MÉTODOS
Diseño del estudio
Se trata de un estudio observacional, retrospectivo y cuantitativo, en el que se incluyeron todos los casos de código IAM activados en el territorio del Alt Pirineu-Aran entre enero de 2015 y diciembre de 2020. Las principales fuentes de información fueron el registro del código IAM del Departament de Salut de la Generalitat de Catalunya5,6 y la base de datos del Sistema d’Emergències Mèdiques (SEM), que se cruzaron para obtener una visión integral. Puesto que los datos se obtuvieron de registros preexistentes y fueron analizados de manera anónima, no se requirió el consentimiento informado de los pacientes. El estudio fue aprobado por el comité de ética del Instituto Universitario de Investigación en Atención Primaria (IDIAP) Jordi Gol, con el código CEIm 22/238-P. Se han seguido las directrices SAGER con respecto a los posibles sesgos de sexo y género.
Entorno del estudio
El Alt Pirineu-Aran es una región montañosa que abarca 6 comarcas y representa el 18% del territorio catalán, aunque alberga menos del 1% de su población. La densidad demográfica es extremadamente baja (12,6 habitantes por km2) y la mayoría de las poblaciones están situadas entre 500 y 800 metros de altitud, y a gran distancia de un centro hospitalario especializado.
El sistema sanitario de la región se enfrenta a diferentes retos. La atención prehospitalaria está a cargo del SEM, servicio público que cubre todo el territorio las 24 horas del día y dispone de una unidad de soporte vital avanzado en cada comarca y un helicóptero medicalizado de los 4 que operan en Catalunya. El Alt Pirineu-Aran tiene 4 hospitales comarcales, sin servicio de hemodinámica (figura 1).
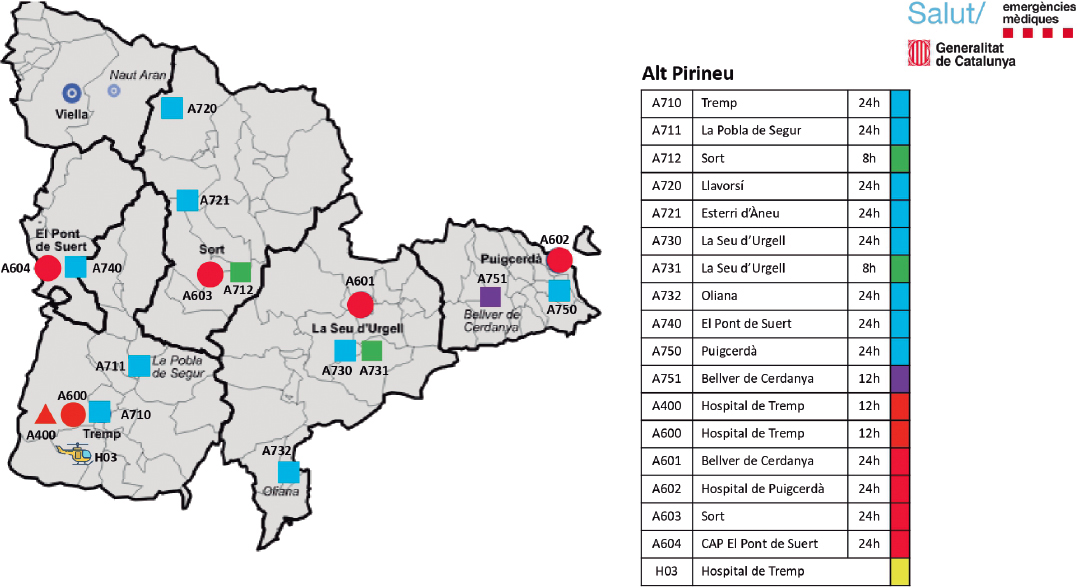
Figura 1. Región Sanitaria Alt Pirineu-Aran. H03: helicóptero medicalizado de Tremp. H: hospitales comarcales. Los indicativos de las unidades se identifican con A por Alt Pirineu, el primer número por la dotación (7 soporte vital básico, 4 soporte vital avanzado con enfermera y 6 soporte vital avanzado con médico), y el segundo y el tercer número para la ubicación de las unidades en el mapa.
El Hospital Universitario Arnau de Vilanova de Lleida es el centro de referencia con ICPp para el Alt Pirineu-Aran, excepto para el área básica de salud Cerdanya, que traslada los pacientes con código IAM al área metropolitana de Barcelona (tabla S1).
Definiciones y criterios de inclusión
Las definiciones de «retraso» utilizadas en el estudio fueron más de 10 minutos para la administración de fibrinolisis y más de 120 minutos para la ICPp, desde la realización del ECG. Estos criterios se establecieron basándose en estudios previos y se ajustaron a las recomendaciones de las guías europeas vigentes1-4.
Según los procedimientos del SEM, se usa el umbral de 90 minutos de traslado, desde el ECG hasta la puerta del hospital receptor, para así disponer de un margen para llevar a cabo la ICPp y garantizar el límite de 120 minutos. Para determinar si los pacientes tenían menos de 90 minutos de traslado a un HCH, se utilizó un análisis geográfico basado en mapas de distancia y tiempo de traslado.
Se incluyó a pacientes para los que se activó el código IAM desde el Alt Pirineu-Aran y que fueron atendidos por el SEM durante el periodo de estudio, y aquellos que fallecieron habiendo activado previamente el código IAM.
Se excluyeron los casos incompletos o con errores de codificación, así como los pacientes que se trasladaron a Toulouse desde la Vall d’Aran.
Variables de estudio
Las variables analizadas incluyen datos demográficos, clínicos y logísticos. Las variables principales fueron el tiempo entre el inicio del dolor y la primera asistencia, el tiempo entre la primera asistencia y el ECG, el intervalo entre el ECG y el inicio del tratamiento de reperfusión y el tipo de reperfusión (fibrinolisis o ICPp). Otras variables relevantes fueron el lugar de activación del código IAM, la distancia hasta el HCH, el medio de transporte hasta el HCH (ambulancia o helicóptero) y el tipo de traslado (primario: atención y traslado por una ambulancia medicalizada del SEM; secundario: traslado interhospitalario; primario diferido: paciente atendido inicialmente por un médico de atención primaria o una ambulancia con enfermería, y luego transferido a una ambulancia medicalizada o a un helicóptero sanitario). Además, se registraron las complicaciones en la fase aguda y la mortalidad por cualquier causa en la primera asistencia, a las 24 y 48 horas, y a los 15 días.
Análisis estadístico
Las medidas estadísticas descriptivas utilizadas fueron frecuencias absolutas y relativas para las variables cualitativas, media y desviación estándar para las variables cuantitativas de distribución normal, y mediana e intervalo intercuartílico para el resto de las variables cuantitativas no normales, según la prueba de Shapiro-Wilk.
Se analizaron 4 variables de resultado binarias: uso de fibrinolisis como tratamiento inicial, retrasos en la fibrinolisis (> 10 minutos desde el ECG), retrasos en la ICPp (> 120 minutos desde el ECG) y mortalidad. Las asociaciones entre cada una de las variables de resultado y las características del paciente y de la asistencia se evaluaron utilizando la prueba de χ2 de Pearson para variables cualitativas (o la prueba exacta de Fisher en caso de frecuencias esperadas menores de 5), la prueba U de Mann-Whitney para variables cuantitativas de distribución no normal y la prueba t de Student en caso contrario. La importancia de las variables para el retraso en cada tratamiento y para la mortalidad se analizó aplicando el algoritmo de Boruta para la selección de las variables. Solo se seleccionaron para un análisis multivariable adicional aquellas que no fueron rechazadas por dicho algoritmo, con el fin de evitar el sobreajuste de las estimaciones a los datos. Se utilizó un árbol de clasificación de inferencia condicional aplicando la prueba de Monte Carlo y limitando la frecuencia de los nodos terminales a un mínimo de 3.
Todos los análisis estadísticos se realizaron en el programa estadístico R (R Foundation for Statistical Computing, Austria). Se consideró como nivel de significación estadística un valor de p < 0,05.
RESULTADOS
Durante el periodo de estudio, en Cataluña se activaron 24.125 códigos IAM. El estudio analizó 225 casos ocurridos en Alt Pirineu-Aran, lo que supone menos del 1% del total. Se excluyeron 4 pacientes por no cumplir criterios de código (1 tromboembolia pulmonar, 2 errores de codificación y 1 duplicado) (figura 2).
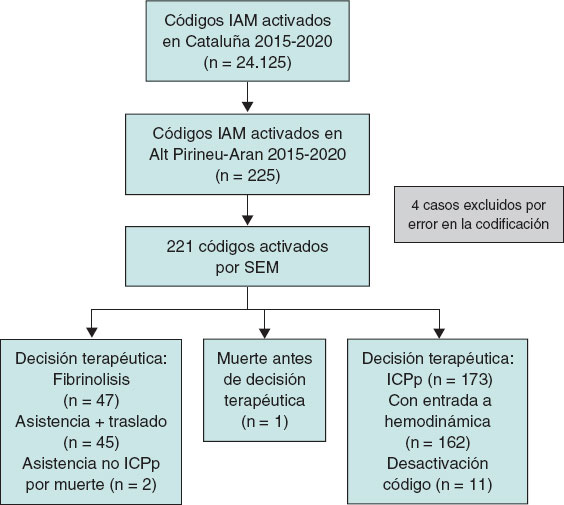
Figura 2. Diagrama de flujo de códigos IAM. IAM: infarto agudo de miocardio; ICPp: intervención coronaria percutánea; SEM: Sistema d’Emergències Mèdiques.
Los 221 pacientes incluidos tenían una media de 64,7 años (rango 27-96) de edad. El 72,4% eran varones y el 67,4% residían en la zona de estudio. Todos los códigos se activaron tras realizar el ECG en primera asistencia, ya fuera en un hospital comarcal (51,6%), por el SEM en el domicilio o en la vía pública (28,9%), o en un centro de atención primaria (19,5%). Entre la primera asistencia y el ECG transcurrieron 6 minutos de mediana, y entre el inicio del dolor y el ECG pasaron 90 minutos (tabla 1).
Tabla 1. Características clínicas y tiempos de asistencia de los códigos IAM activados, y comparación según la decisión terapéutica
| Características clínicas y asistenciales | Total IAM (n = 221)* | No fibrinolisis (n = 173) | Fibrinolisis (n = 47) | p |
|---|---|---|---|---|
| Sexo (mujer) | 61 (27,6) | 47 (27,2) | 13 (27,7) | 1 |
| Edad (años) | 64,7 (13,7) | 65,7 (13,7) | 60,7 (12,7) | 0,023 |
| Año | 0,201 | |||
| 2015 | 30 (13,6) | 25 (14,5) | 5 (10,6) | |
| 2016 | 34 (15,4) | 24 (13,9) | 10 (21,3) | |
| 2017 | 27 (12,2) | 17 (9,83) | 9 (19,1) | |
| 2018 | 35 (15,8) | 27 (15,6) | 8 (17,0) | |
| 2019 | 57 (25,8) | 46 (26,6) | 11 (23,4) | |
| 2020 | 38 (17,2) | 34 (19,7) | 4 (8,51) | |
| Residentes en región sanitaria Alt Pirineu i Aran | 149 (67,4) | 118 (68,2) | 30 (63,8) | 0,695 |
| Altitud (m) | 838 [691;1202] | 790 [659;1202] | 974 [691;1202] | 0,08 |
| Lugar de primera asistencia | 0,01 | |||
| Centro de atención primaria | 65 (29,4) | 57 (32,9) | 8 (17,0) | |
| Domicilio | 20 (9,05) | 18 (10,4) | 2 (4,26) | |
| Hospital comarcal | 94 (42,5) | 63 (36,4) | 30 (63,8) | |
| SEM o lugar público | 42 (19,0) | 35 (20,2) | 7 (14,9) | |
| Turno nocturno | 56 (25,3) | 34 (19,7) | 22 (46,8) | < 0,001 |
| Tiempo dolor-primera asistencia (min) | 80,0 [35,0;193] | 82,0 [39,0;210] | 60,0 [30,0;180] | 0,292 |
| Tiempo primera asistencia-ECG (min) | 6,00 [1,00;12,0] | 6,00 [1,00;12,0] | 5,00 [2,50;12,0] | 0,807 |
| Tiempo dolor-ECG (min) | 90,0 [45,0;216] | 91,0 [49,0;253] | 80,0 [37,5;192] | 0,182 |
| Tiempo estimado hasta HCH (min) | 106 [93,0;112] | 105 [84,0;109] | 107 [96,0;114] | 0,061 |
| Tiempo estimado hasta HCH ≥ 90 min | 169 (76,5) | 127 (73,4%) | 41 (87,2) | 0,074 |
| Distancia hasta HCH (km) | 131 [116;143] | 131 [100;142] | 131 [127;149] | 0,393 |
| Tipo de traslado | 0,036 | |||
| Interhospitalario | 123 (55,7) | 89 (51,4) | 33 (70,2) | |
| Diferido | 71 (32,1) | 63 (36,4) | 8 (17,0) | |
| Primario | 27 (12,2) | 21 (12,1) | 6 (12,8) | |
| Traslado | < 0,001 | |||
| Ambulancia | 106 (48,0) | 69 (39,9) | 36 (76,6) | |
| Helicóptero | 56 (25,3) | 49 (28,3) | 7 (14,9) | |
| Ambulancia y helicóptero | 59 (26,7) | 55 (31,8) | 4 (8,51) | |
| Antecedentes médicos | ||||
| Hipertensión arterial | 104 (47,1) | 85 (49,1) | 18 (38,3) | 0,248 |
| Diabetes | 49 (22,2) | 42 (24,3) | 6 (12,8) | 0,135 |
| Dislipidemia | 92 (41,6) | 69 (39,9) | 23 (48,9) | 0,343 |
| Tabaquismo | 63 (28,5) | 47 (27,2) | 16 (34,0) | 0,458 |
| IAM previo | 25 (11,3) | 21 (12,1) | 4 (8,51) | 0,663 |
| ICPp previa | 25 (11,3) | 22 (12,7) | 3 (6,38) | 0,34 |
| Accidente vascular cerebral | 16 (7,24) | 14 (8,09) | 2 (4,26) | 0,532 |
| Antiagregantes previos | 40 (18,1) | 35 (20,2) | 5 (10,6) | 0,194 |
| Tratamiento y complicaciones extrahospitalarias | ||||
| Shock | 8 (3,62) | 5 (2,89) | 2 (4,26) | 0,643 |
| Fibrilación ventricular | 6 (2,71) | 4 (2,31) | 2 (4,26) | 0,611 |
| Asistolia | 6 (2,71) | 3 (1,73) | 2 (4,26) | 0,29 |
| Intubación | 7 (3,17) | 4 (2,31) | 2 (4,26) | 0,611 |
|
ECG: electrocardiograma; HCH: hospital con hemodinámica; IAM: infarto agudo de miocardio; ICPp: intervención coronaria percutánea primaria o secundaria; SEM: Sistema d’Emergències Mèdiques. *Incluye 1 paciente fallecido sin decisión terapéutica. Distribución de totales, no fibrinolisis y fibrinolisis. Valores expresados en porcentaje o mediana. Las variables cuantitativas se expresan como media (desviación estándar) o mediana [percentil 25; percentil 75]. |
||||
El lugar del incidente estaba a una media de 838 metros de altitud y distaba entre 81 y 257 km del HCH (131 km de mediana). El 76,5% de los pacientes se encontraban a más de 90 minutos del HCH (106 minutos de mediana). Se utilizó soporte vital avanzado aéreo para el traslado del 52,5% de los pacientes (tabla 1).
Se observaron diferencias en el tiempo entre el ECG y la ICPp según el tipo de transporte utilizado (Kruskal-Wallis, p < 0,001), con una mediana de 183 minutos para la ambulancia terrestre, 138 minutos para el helicóptero y 140 minutos para el transporte combinado (tabla 1). Las pruebas de Mann-Whitney por pares mostraron diferencias significativas respecto al transporte sin helicóptero (ajustados por la tasa de descubrimientos falsos).
Se observó una gran variabilidad en la frecuencia de casos anuales de código IAM, destacando el alto número registrado en 2019, y en la proporción de fibrinolisis de primera asistencia realizadas, desde un mínimo del 10,5% en 2020 a un máximo del 34,6% en 2017. El número de casos atendidos en 2020 (año de la pandemia de COVID-19) fue ligeramente mayor (38 casos, 17,2%) que en los años 2015 a 2017, pero inferior al de 2019, que registró 57 (25,8%) casos (tabla 1).
Retrasos en el tratamiento
En el 91,5% de los pacientes en los que la decisión terapéutica fue realizar fibrinolisis en primera asistencia, el tiempo entre el ECG y el tratamiento fue superior al recomendado (> 10 minutos). Cuando la decisión terapéutica fue realizar una ICPp, el tiempo entre el ECG y esta fue superior al recomendado (> 120 minutos) en un 79,6% de los casos (tabla 2).
Tabla 2. Factores asociados con retraso en el tratamiento de reperfusión
| Características clínicas y asistenciales | Fibrinolisis (n = 47) | ≤ 10 min | > 10 min | p | ICPp (n = 162) | ≤ 120 min | > 120 min | p |
|---|---|---|---|---|---|---|---|---|
| Sexo (mujer) | 13 (27,7) | 3 (75,0) | 10 (23,3) | 0,059 | 45 (27,8) | 6 (18,2) | 39 (30,2) | 0,245 |
| Edad (años) | 60,7 (12,7) | 61,2 (13,8) | 60,7 (12,7) | 0,943 | 65,3 (13,4) | 65,3 (13,3) | 65,3 (13,5) | 1 |
| Residentes en región sanitaria Alt Pirineu i Aran | 30 (63,8) | 3 (75,0) | 27 (62,8) | 1 | 109 (67,3) | 22 (66,7) | 87 (67,4) | 1 |
| Altitud (m) | 974 [691;1202] | 946 [649;1202] | 974 [691;1202] | 0,859 | 692 [640;1202] | 692 [524;957] | 838 [691;1202] | 0,079 |
| Lugar de primera asistencia | 0,13 | 0,014 | ||||||
| Centro de atención primaria | 8 (17,0) | 2 (50,0) | 6 (14,0) | 55 (34,0) | 12 (36,4) | 43 (33,3%) | ||
| Domicilio | 2 (4,26) | 0 (0,00) | 2 (4,65) | 16 (9,88) | 5 (15,2) | 11 (8,53) | ||
| Hospital comarcal | 30 (63,8) | 1 (25,0) | 29 (67,4) | 58 (35,8) | 5 (15,2) | 53 (41,1) | ||
| SEM o lugar público | 7 (14,9) | 1 (25,0) | 6 (14,0) | 33 (20,4) | 11 (33,3) | 22 (17,1) | ||
| Turno nocturno | 22 (46,8) | 3 (75,0) | 19 (44,2) | 0,328 | 31 (19,1) | 1 (3,03) | 30 (23,3) | 0,017 |
| Tiempo dolor-primera asistencia (min) | 60,0 [30,0;180] | 190 [180;200] | 57,0 [28,5;152] | 0,047 | 82,5 [40,0;206] | 60,0 [40,0;116] | 90,0 [40,0;255] | 0,124 |
| Tiempo primera asistencia-ECG (min) | 5,00 [2,50;12,0] | 3,00 [0,75;7,50] | 6,00 [3,00;12,0] | 0,421 | 6,00 [1,00;11,8] | 6,00 [1,00;10,0] | 6,00 [1,00;12,0] | 0,75 |
| Tiempo dolor-ECG (min) | 80,0 [37,5;192] | 198 [191;202] | 60,0 [35,0;160] | 0,05 | 93,5 [50,0;250] | 80,0 [43,0;117] | 115 [57,0;309] | 0,053 |
| Tiempo hasta HCH (min) | 106 (15,9) | 101 (16,2) | 106 (16,0) | 0,614 | 105 [82,5;110] | 97,0 [71,0;108] | 106 [94,0;111] | 0,309 |
| Tiempo hasta HCH ≥ 90 min | 41 (87,2) | 3 (75,0) | 38 (88,4) | 0,432 | 118 (72,8) | 19 (57,6) | 99 (76,7) | 0,047 |
| Distancia hasta HCH (km) | 131 [127;149] | 132 [123;138] | 131 [127;149] | 0,969 | 131 [100;143] | 123 [85,0;137] | 131 [123;143] | 0,085 |
| Tipo de traslado | 0,342 | 0,001 | ||||||
| Interhospitalario | 33 (70,2) | 2 (50,0) | 31 (72,1) | 83 (51,2) | 8 (24,2) | 75 (58,1) | ||
| Diferido | 8 (17,0) | 1 (25,0) | 7 (16,3) | 59 (36,4) | 18 (54,5) | 41 (31,8) | ||
| Primario | 6 (12,8) | 1 (25,0) | 5 (11,6) | 20 (12,3) | 7 (21,2) | 13 (10,1) | ||
| Recurso de traslado | 1 | < 0,001 | ||||||
| Ambulancia | 36 (76,6) | 4 (100) | 32 (74,4) | 65 (40,1) | 2 (6,06) | 63 (48,8) | ||
| Helicóptero | 7 (14,9) | 0 (0,00) | 7 (16,3) | 48 (29,6) | 18 (54,5) | 30 (23,3) | ||
| Ambulancia y helicóptero | 4 (8,51) | 0 (0,00) | 4 (9,30) | 49 (30,2) | 13 (39,4) | 36 (27,9) | ||
|
ECG: electrocardiograma; HCH: hospital con hemodinámica; ICPp: intervención coronaria percutánea primaria o secundaria; SEM: Sistema d’Emergències Mèdiques. Valores expresados en porcentaje o mediana. Las variables cuantitativas se expresan como media (desviación estándar) o mediana [percentil 25; percentil 75]. |
||||||||
De los pacientes que se encontraban a más de 90 minutos del HCH y no recibieron fibrinolisis en la primera asistencia, en 87 casos (68,5%) no consta el motivo de no realizarla. A pesar de que el 76,5% de los pacientes estaban a > 90 minutos del HCH, se detectó una infrautilización marcada del tratamiento fibrinolítico. Los pacientes con un tiempo mayor desde el inicio del dolor hasta la realización del ECG fueron los que recibieron el tratamiento fibrinolítico de forma más precoz.
Los traslados interhospitalarios, los incidentes sin participación del soporte vital avanzado aéreo y los incidentes nocturnos a más de 90 minutos del HCH registraron mayores retrasos en la realización de la ICPp. El uso exclusivo de una ambulancia terrestre para el traslado del paciente hasta el HCH registró un 96,9% de retrasos y constituye la primera variable del árbol de clasificación para el retraso entre el ECG y la ICPp. En los traslados en helicóptero, el retraso fue mayor para los traslados interhospitalarios (85,4%). En los traslados primarios o diferidos, el retraso fue mayor para los incidentes a más de 90 minutos del HCH (65,1%) en comparación con los casos a menos de 90 minutos (23,1%) (figura 3).
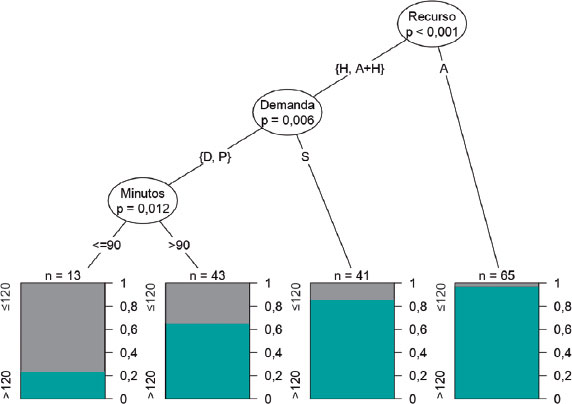
Figura 3. Árbol de clasificación para el retraso en la intervención coronaria percutánea primaria (ICPp). Se identifican 3 factores significativamente asociados: el tipo de recurso usado en el traslado del paciente (ambulancia [A], helicóptero [H] o ambos), el tipo de demanda (primaria [P], diferida [D] o interhospitalaria [S]) y los minutos de distancia por carretera (según sean > 90 o no) desde el lugar del incidente hasta el hospital con unidad de hemodinámica.
Mortalidad
En los primeros 15 días fallecieron 18 pacientes (8,1%). La mortalidad fue significativamente mayor en los pacientes que presentaron un evento mayor (asistolia, intubación, shock o fibrilación ventricular) en las primeras 24 horas. La edad solo se asoció significativamente con la mortalidad en los seguimientos a 48 horas y 15 días. No hubo diferencias significativas en la mortalidad a 15 días entre los pacientes tratados con fibrinolisis y los trasladados directamente para realizar la ICPp. El incremento de la mortalidad se relaciona con las demoras en el tratamiento, especialmente en el subgrupo de mortalidad precoz (< 24 horas), aunque sin significación estadística (tabla 3).
Tabla 3. Factores asociados a la mortalidad en función del tiempo de evolución previo al fallecimiento
| Características clínicas y asistenciales | Pre-HCH (n = 3) | < 24 h (n = 8) | < 48 h (n = 12) | p | ≤ 15 días (n = 18) | p |
|---|---|---|---|---|---|---|
| Sexo (mujer) | 1 (33,3) | 2 (25,0) | 4 (33,3) | 0,741 | 6 (33,3) | 0,587 |
| Edad (años) | 67,7 (25,7) | 69,8 (16,0) | 74,4 (15,8) | 0,047 | 74,1 (14,1) | 0,008 |
| Residentes en región sanitaria Alt Pirineu i Aran | 2 (66,7) | 6 (75,0) | 9 (75,0) | 0,755 | 13 (72,2) | 0,848 |
| Altitud (m) | 974 [721;1042] | 832 [691;1014] | 691 [468;1014] | 0,154 | 832 [691;1136] | 0,625 |
| Lugar de primera asistencia | 0,337 | 0,514 | ||||
| Centro de atención primaria | 0 (0,00) | 1 (12,5) | 1 (8,33) | 3 (16,7) | ||
| Domicilio | 0 (0,00) | 1 (12,5) | 1 (8,33) | 1 (5,56) | ||
| Hospital comarcal | 2 (66,7) | 4 (50,0) | 7 (58,3) | 9 (50,0) | ||
| SEM o lugar público | 1 (33,3) | 2 (25,0) | 3 (25,0) | 5 (27,8) | ||
| Turno nocturno | 0 (0,00) | 1 (12,5) | 2 (16,7) | 0,735 | 4 (22,2) | 1 |
| Tiempo dolor-primera asistencia (min) | 38,0 [19,0;246] | 64,5 [22,0;488] | 41,0 [22,0;488] | 0,502 | 65,0 [26,2;413] | 0,723 |
| Tiempo primera asistencia-ECG (min) | 30,0 [17,0;11542] | 3,00 [0,00;11,2] | 1,50 [0,00;11,2] | 0,152 | 2,00 [0,00;24,0] | 0,205 |
| Tiempo dolor-ECG (min) | 42,0 [36,0;11774] | 66,5 [28,8;682] | 45,0 [30,0;682] | 0,543 | 81,0 [42,8;518] | 0,962 |
| Tiempo estimado hasta HCH (min) | 96,0 [90,5;113] | 107 [95,8;107] | 96,0 [81,5;107] | 0,242 | 96,0 [95,0;107] | 0,432 |
| Tiempo estimado hasta HCH ≥ 90 min | 2 (66,7) | 7 (87,5) | 8 (66,7) | 0,483 | 14 (77,8) | 1 |
| Distancia hasta HCH (km) | 134 [108;149] | 131 [130;132] | 131 [85,0;131] | 0,15 | 131 [119;134] | 0,419 |
| Tipo de traslado | 0,911 | 0,938 | ||||
| Secundario | 2 (66,7) | 4 (50,0) | 8 (66,7) | 11 (61,1) | ||
| Diferido | 1 (33,3) | 3 (37,5) | 3 (25,0) | 5 (27,8) | ||
| Primario | 0 (0,00) | 1 (12,5) | 1 (8,33) | 2 (11,1) | ||
| Recurso de traslado | 0,508 | 0,734 | ||||
| Ambulancia | 1 (33,3) | 3 (37,5) | 5 (41,7) | 10 (55,6) | ||
| Helicóptero | 1 (33,3) | 1 (12,5) | 2 (16,7) | 3 (16,7) | ||
| Ambulancia y helicóptero | 1 (33,3) | 4 (50,0) | 5 (41,7) | 5 (27,8) | ||
| Fibrinolisis en primera asistencia | 2 (100) | 2 (28,6) | 2 (18,2) | 1 | 4 (23,5) | 0,764 |
| Retraso en fibrinolisis o ICPp | 2 (100) | 7 (100) | 10 (90,9) | 0,693 | 16 (94,1) | 0,318 |
| Antecedentes médicos | ||||||
| Hipertensión arterial | 1 (33,3) | 4 (50,0) | 7 (58,3%) | 0,612 | 11 (61,1%) | 0,317 |
| Diabetes | 1 (33,3) | 2 (25,0) | 3 (25,0%) | 0,731 | 5 (27,8%) | 0,558 |
| Dislipidemia | 0 (0,00) | 2 (25,0) | 4 (33,3%) | 0,765 | 7 (38,9%) | 1 |
| Tabaquismo | 0 (0,00) | 1 (12,5) | 1 (8,33%) | 0,186 | 4 (22,2%) | 0,731 |
| IAM previo | 0 (0,00) | 1 (12,5) | 2 (16,7%) | 0,631 | 3 (16,7%) | 0,437 |
| ICPp previa | 0 (0,00) | 1 (12,5) | 2 (16,7%) | 0,631 | 2 (11,1%) | 1 |
| Accidente vascular cerebral previo | 0 (0,00) | 0 (0,00) | 0 (0,00%) | 1 | 1 (5,56%) | 1 |
| Antiagregantes previos | 0 (0,00) | 0 (0,00) | 2 (16,7%) | 1 | 3 (16,7%) | 1 |
| Tratamiento y complicaciones extrahospitalarias | ||||||
| Shock | 2 (66,7) | 3 (37,5) | 4 (33,3%) | < 0,001 | 6 (33,3%) | < 0,001 |
| Fibrilación ventricular | 2 (66,7) | 3 (37,5) | 3 (25,0%) | 0,002 | 3 (16,7%) | 0,008 |
| Asistolia | 3 (100) | 5 (62,5) | 5 (41,7%) | < 0,001 | 5 (27,8%) | < 0,001 |
| Intubación | 3 (100) | 4 (50,0) | 4 (33,3%) | < 0,001 | 4 (22,2%) | 0,001 |
|
ECG: electrocardiograma; HCH: hospital con hemodinámica; IAM: infarto agudo de miocardio; ICPp: intervención coronaria percutánea primaria o secundaria; SEM: Sistema d’Emergències Mèdiques. Valores expresados en porcentaje o mediana. Las variables cuantitativas se expresan como media (desviación estándar) o mediana [percentil 25; percentil 75]. |
||||||
DISCUSIÓN
En nuestro estudio, solo un 20,4% de los pacientes que recibieron ICPp lo hicieron en menos de 120 minutos. De los 47 pacientes tratados con fibrinolisis, solo 4 la recibieron en menos de 10 minutos.
Diversos estudios, como el STREAM13, demuestran que la fibrinolisis prehospitalaria seguida de una ICPp temprana puede ofrecer resultados similares a la transferencia directa para ICPp si se atiende a los pacientes dentro de las primeras 3 horas desde el inicio de los síntomas. En nuestro análisis se detectan una utilización subóptima del tratamiento fibrinolítico y una falta de registro de los motivos de no administrarlo.
A diferencia de los estudios de Stopyra et al.9,14 en Carolina del Norte, Estados Unidos, en los que el 60,5% de los pacientes recibieron ICPp en ≤ 90 minutos, nuestro estudio solo alcanzó un 20,4% dentro de un umbral más amplio (< 120 minutos). Esto evidencia mayores retrasos en nuestra región y sugiere que la fibrinolisis debería considerarse con más frecuencia.
Aunque Aboal et al.10,11 encontraron una mayor mortalidad asociada a los retrasos en la ICPp, en nuestro estudio no hallamos una relación significativa, a pesar de tener un porcentaje mucho menor de ICPp dentro del tiempo objetivo (20,4% frente a 42%). También se observa un mayor uso de fibrinolisis en pacientes que estaban a más de 50 km (66,7%). Esto indica que existen limitaciones estructurales y logísticas propias del territorio del Alt Pirineu-Aran que influyen en el tratamiento seleccionado y en los tiempos de reperfusión.
Con respecto a la mortalidad, los resultados del estudio refuerzan la importancia clínica del tiempo de atención como posible factor asociado a un peor pronóstico, en línea con la evidencia previa; esto es especialmente relevante en la mortalidad precoz (< 24 horas).
En comparación con el estudio de Carol et al.15, en el que se identificó que el 58% de los pacientes recibían ICPp en más de 120 minutos, nuestros datos revelan un porcentaje mayor (79,6%). Los factores asociados al retraso, como la intubación, el shock inicial y la atención en horario nocturno, coinciden en ambos estudios; sin embargo, otras variables, como el bloqueo de rama izquierda, no coinciden. Un hallazgo relevante de nuestro estudio es que el SEM consigue mejores tiempos de tratamiento en comparación con los hospitales comarcales.
El origen del paciente, la ubicación geográfica, el sexo, el número de recursos involucrados, el tiempo requerido para la toma de decisiones terapéuticas y el modo de transporte también influyeron en los tiempos de tratamiento. Hakim et al.16 sugieren que el transporte con helicóptero es menos efectivo que el terrestre, en especial para distancias inferiores a 50 km. En nuestro estudio, el 71% de los pacientes trasladados en helicóptero (todos ellos situados a más de 50 km del HCH) recibieron la ICPp en más de 120 minutos; esto podría relacionarse con la falta de helipuerto en el HCH de referencia, que obliga a una transferencia terrestre adicional, y con el horario del servicio, principalmente diurno durante el periodo estudiado. A diferencia de otros estudios realizados durante la pandemia de COVID-1917,18, en nuestra serie no se detectó una disminución en los casos ni un incremento en el tiempo de alerta; no obstante, 2020 fue el año con menor uso de fibrinolisis (4 casos, 10,5%).
Diversos estudios indican que los retrasos en el reconocimiento del IAM y en la activación del código tienen un impacto directo en el tiempo de reperfusión. Un estudio refuerza que la formación mejora significativamente estos tiempos19, lo que sugiere que la falta de formación o de habilidades de los profesionales podría generar retrasos en la atención y un menor uso de la fibrinolisis. Nuestro estudio muestra un tiempo correcto en la realización del ECG y el reconocimiento de la emergencia por parte de los equipos. Los traslados primarios diferidos son los que incluyen mayores porcentajes de pacientes con tiempos de reperfusión óptimos (tabla 2).
Nuestros hallazgos subrayan la necesidad de revisar y optimizar los protocolos de actuación, en particular en los hospitales sin hemodinámica y en las áreas geográficas con mayores demoras. Es fundamental optimizar la actuación de los profesionales ante la sospecha de un IAM, mejorar el tiempo de decisión terapéutica y explorar soluciones innovadoras, como los sistemas de triaje y detección de los códigos IAM con ayudas tecnológicas, la optimización del transporte aéreo y una mayor coordinación entre los hospitales con y sin hemodinámica.
Limitaciones y fortalezas
Este estudio tiene limitaciones debido al tamaño reducido de las poblaciones en las zonas rurales estudiadas, por lo que fue necesario ampliar el periodo de estudio a 6 años para obtener la muestra recogida. Esta extensión implica que los datos recopilados pasaron por varios cambios en los registros (de papel a formato digitalizado) y modificaciones organizativas (implementación del triaje en los servicios de urgencias y del vuelo nocturno). La muestra de 221 pacientes sigue siendo limitada y pudo afectar el poder estadístico para detectar diferencias significativas entre las variables analizadas. Asimismo, se utilizaron las distancias desde el lugar del incidente y los tiempos promedio estimados bajo condiciones óptimas, sin considerar posibles retrasos por tráfico u otros imprevistos.
CONCLUSIONES
Los resultados de este estudio evidencian que es necesario incrementar el uso de la fibrinolisis en áreas alejadas de un HCH para disminuir las demoras en la reperfusión. Se debe mejorar el registro de los motivos de no llevar a cabo la fibrinolisis, ya que limita la interpretación sobre la idoneidad terapéutica. La atención inicial conjunta de los equipos de atención primaria y de emergencias, y los traslados primarios diferidos, permiten disminuir los tiempos de reperfusión y evitan traslados interhospitalarios. Por último, el bajo número de fallecidos durante el periodo de estudio imposibilita hacer un análisis multivariante y solo permite identificar las variables o las características asociadas a la mortalidad que se han expuesto en los resultados.
A pesar de estas limitaciones, el estudio proporciona un análisis exhaustivo de las variables y describe detalladamente cómo se atiende y traslada a la población investigada, algo sin precedentes en este contexto. Además, el cruce y la revisión minuciosa de 2 bases de datos aportan información valiosa para evaluar los retrasos en los tratamientos. Este estudio constituye una base sólida para futuros avances en la mejora del tratamiento del código IAM en áreas rurales.
FINANCIACIÓN
Este estudio ha sido financiado por la Diputación de Lleida a través del proyecto «La fuerza de los municipios», y por el IRBLleida mediante el proyecto PP10851 del Programa de Investigación Intramural (IREP) de Alt Pirineu-Aran.
CONSIDERACIONES ÉTICAS
Este estudio fue aprobado por el comité de ética IDIAP Jordi Gol, con el código CEIm 22/238-P. Se han seguido las directrices SAGER con respecto a los posibles sesgos de sexo y género.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIAL
Se ha utilizado ChatGPT con el fin de mejorar la redacción de algunos párrafos del artículo. Tras utilizar dicha herramienta, los autores revisaron y editaron el contenido según fuera necesario, y asumen la plena responsabilidad de la versión final.
CONTRIBUCIÓN DE LOS AUTORES
M. Navarra Llorens fue responsable de la concepción y el diseño del estudio, la supervisión general y la redacción del texto. M. Martínez Alonso se encargó del análisis estadístico, la interpretación de los resultados y la revisión crítica del contenido. Y. Azeli fue responsable del análisis clínico y la revisión crítica. S. Ferrandis Barrés se encargó de la recogida de datos, y contribuyó en la discusión y la revisión crítica. M. Canelles Seix se encargó de la recogida de datos y la revisión del manuscrito. L. Duch Grau participó en la recogida de datos, la revisión del texto y la aprobación final. A.M. Forradelles Rey se encargó de la recogida de datos y la revisión crítica. M.A. Martínez Momblan fue responsable de la supervisión del proyecto y la revisión crítica del texto. X. Jiménez-Fàbrega es responsable de la supervisión del proyecto y realizó aportaciones intelectuales en la discusión. Todos los autores han aprobado el texto final.
CONFLICTO DE INTERESES
Los autores declaran no tener ningún conflicto de intereses respecto a este artículo.
¿QUÉ SE SABE DEL TEMA?
- El IAMCEST requiere una reperfusión coronaria precoz para reducir la mortalidad y mejorar el pronóstico.
- En Cataluña, la implantación del código IAM ha optimizado la respuesta, pero en regiones como el Alt Pirineu no se han analizado los retrasos.
¿QUÉ APORTA DE NUEVO?
- Este estudio muestra una infrautilización significativa de la fibrinolisis, incluso en pacientes situados lejos de un hospital. También evidencia una falta de registro sistemático de los motivos para no realizarla, lo que limita la evaluación terapéutica.
- El estudio demuestra que la atención inicial conjunta entre equipos de primaria y de emergencias, junto con un traslado primario diferido, puede reducir los tiempos de reperfusión y evitar traslados interhospitalarios, asociados a mayores demoras.
- Asimismo, el estudio identifica el tipo de transporte como la principal variable predictora del retraso, y muestra que el uso exclusivo de ambulancia terrestre es el factor más crítico.
- Aunque el bajo número de fallecidos impide un análisis multivariante robusto, se describen características asociadas a la mortalidad y se confirma la influencia de las demoras, reforzando la necesidad de estrategias adaptadas.
AGRADECIMIENTOS
A Mar Franch Casanovas y Francisco Iturbe Recasens, que colaboraron en la recogida de datos, y a Isidre Felip, que nos asesoró en la redacción del artículo.
BIBLIOGRAFÍA
1. Ibáñez B, James S, Agewall S, et al. ESC 2017 guidelines on the treatment of acute myocardial infarction in patients with ST segment elevation. Rev Esp Cardiol. 2017;70:1082.e1-1082.e61.
2. Steg G, James SK, Atar D, et al. Guía de práctica clínica de la ESC para el manejo del infarto agudo de miocardio en pacientes con elevación del segmento ST. Rev Esp Cardiol. 2013;66:53.e1-53.e46.
3. Rao SV, O'Donoghue ML, Ruel M, et al. 2025 ACC/AHA/ACEP/NAEMSP/SCAI Guideline for the Management of Patients With Acute Coronary Syndromes:A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 2025;85:2135-2237.
4. Byrne RA, Rossello X, Coughlan JJ, et al. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023;44:3720-3826.
5. Faixedas MT, Mauri J, Pueyo MJ. Registre Codi IAM:registro del Código Infarto en Cataluña. Rev Esp Cardiol. 2022;75:291-293.
6. Instrucció04/2009, de 12 de maig. Sectoritzacióde l'atencióa les persones malaltes amb infart agut de miocardi (IAM) amb elevaciódel segment ST per tal de portar a terme l'angioplàstia primària. Disponible en: https://catsalut.gencat.cat/ca/detalls/articles/instruccio-04-2009-12-maig. Consultado 20 Ene 2026.
7. Rivero F, Bastante T, Cuesta J, et al. Factores asociados al retraso en la demanda de atención médica en pacientes con síndrome coronario agudo con elevación del segmento ST. Rev Esp Cardiol. 2016;69:279-285.
8. Berga Congost G, Valverde Bernal J, Márquez López A. Factores clínicos predictores de retraso en la actuación del código infarto. Enferm Cardiol. 2017;71:63-71.
9. Stopyra JP, Snavely AC, Ashburn NP, Supples MW, Miller CD, Mahler SA. Delayed first medical contact to reperfusion time increases mortality in rural emergency medical services patients with ST-elevation myocardial infarction. Acad Emerg Med. 2023;30:1101-1109.
10. Aboal J, Núñez M, Bosch D, Tirón C, Brugada R. Angioplastia primaria frente a fibrinolisis en pacientes alejados de un centro con hemodinámica. Emergencias. 2017;29:99-104.
11. Aboal J, Ramos R, Loma-Osorio P, et al. Factores asociados a retrasos de tiempo desde el electrocardiograma diagnóstico hasta el paso de guía en el infarto agudo de miocardio con elevación del segmento ST transferido para angioplastia primaria. Emergencias. 2021;33:195-202.
12. Brunetti ND, Dell'Anno A, Martone A, et al. Prehospital ECG transmission results in shorter door-to-wire time for STEMI patients in a remote mountainous region. Am J Emerg Med. 2020;38:252-257.
13. Van De Werf F, Ristic´AD, Averkov OV, et al. STREAM-2:Half-Dose Tenecteplase or Primary Percutaneous Coronary Intervention in Older Patients With ST-Segment-Elevation Myocardial Infarction:A Randomized, Open-Label Trial. Circulation. 2023;148:753-764.
14. Stopyra JP, Snavely AC, Ashburn NP, et al. Rural EMS STEMI Patients –Why the Delay to PCI?Prehosp Emerg Care. 2024;28:947-954.
15. Carol Ruiz A, Masip Utset J, Ariza-SoléA, et al. Predictors of primary percutaneous coronary intervention delay in cases of myocardial infarction diagnosed in hospitals without hemodynamic support systems. Emergencias. 2021;33:187-194.
16. Hakim R, Revue E, Saint Etienne C, et al. Does helicopter transport delay prehospital transfer for STEMI patients in rural areas?Findings from the CRAC France PCI registry. Eur Heart J Acute Cardiovasc Care. 2020;9: 958-965.
17. Romaguera R, Ribera A, Güell-Viaplana F, Tomás-Querol C, Muñoz-Camacho JF, Agudelo V. Reducción de los ingresos por infarto agudo de miocardio con elevación del segmento ST en Cataluña durante la pandemia de COVID-19. Rev Esp Cardiol. 2020;73:778-780.
18. Kaddoura R, Salam AM. Thrombosis Management and Challenges in COVID-19 Patients Presenting with Acute Coronary Syndromes. Heart Views. 2020;21:195.
19. Berga Congost G, Brugaletta S, Garcimartin Cerezo P, et al. Effectiveness of a nurse training intervention in the emergency department to improve the diagnosis and treatment of stemi patients:EDUCAMI study. Heart Lung. 2025;70:305-312.

