RESUMEN
Introducción y objetivos: El balón farmacoactivo (BFA) es una alternativa válida en el tratamiento de las lesiones en bifurcación, en especial en la rama lateral (RL). Dentro de las bifurcaciones, la localización descendente anterior (DA)-diagonal es la más frecuente. Nuestro objetivo fue determinar la efectividad a largo plazo del BFA en la RL en dicho escenario, en comparación con una estrategia convencional.
Métodos: Estudio de casos y controles para comparar lesiones en la bifurcación DA-diagonal con las RL tratadas con BFA o con estrategia convencional de stent condicional o 2 stents, con un seguimiento medio de 3 años. Se registró la incidencia de muerte, infarto agudo de miocardio, revascularización de la lesión diana, revascularización del vaso diana y la combinación de eventos cardiovasculares adversos mayores.
Resultados: Se incluyó a 86 pacientes con lesión en la bifurcación DA-diagonal en el grupo de tratamiento con BFA y se compararon con una cohorte de 88 pacientes con abordaje convencional de la RL. El seguimiento medio fue de 1.008 días (rango 5-2.411). La estrategia en el grupo control fue stent solo en la rama principal 76,2%, stent solo en la RL 6,8% y stent en ambas ramas 17%. La incidencia comparativa (control frente a BFA) de eventos adversos fue: muerte cardiaca 1,1 frente a 2, 3% (no significativo); infarto de miocardio 8 frente a 0% (p = 0,014); revascularización de la lesión diana 9,1 frente a 0% (p = 0,013); revascularización del vaso diana 10,2 frente a 1,2% (p = 0,02); y eventos cardiovasculares adversos mayores 12,5 frente a 3,5% (p = 0,05).
Conclusiones: El tratamiento con BFA de la RL en lesiones en la bifurcación DA-diagonal es seguro y presenta una muy alta efectividad a largo plazo, con una incidencia significativamente menor de eventos adversos en comparación con la estrategia convencional. Se requerirían amplios ensayos clínicos aleatorizados para confirmar estos hallazgos.
Palabras clave: Balón farmacoactivo. Lesiones en bifurcación. Estudio de seguimiento.
ABSTRACT
Introduction and objectives: Drug-coated balloons (DCB) are emerging as a valid alternative for the treatment of coronary bifurcation lesions, particularly in the side branch (SB). Among bifurcation lesions, the left anterior descending (LAD)-diagonal location is the most frequently treated. The aim of this study was to evaluate the long-term effectiveness of a DCB in the SB compared with a conventional strategy in this setting.
Methods: This case-control study compared LAD-diagonal lesions treated in which the SB was treated with a DCB vs a conventional strategy consisting of provisional stenting or a 2-stent technique. The mean follow-up was 3 years. The incidence rates of death, acute myocardial infarction, target lesion revascularization, target vessel revascularization, and the composite of major adverse cardiovascular events were recorded.
Results: A total of 86 patients with LAD-diagonal bifurcation lesions treated with a DCB in the SB were included and compared with a cohort of 88 patients who underwent conventional SB management. The mean follow-up was 1008 days (range, 5-2411 days). In the control group, the strategy consisted of stenting of the main branch only in 76.2% of cases, SB stenting only in 6.8%, and stenting of both branches in 17%. The comparative rate (control vs DCB) of adverse events was as follows: cardiac death, 1.1% vs 2.3% (non-significant); myocardial infarction, 8% vs 0% (P = .014), target lesion revascularization; 9.1% vs 0% (P = .013); target vessel revascularization, 10.2 vs 1.2% (P = .02); and major adverse cardiovascular events, 12.5% vs 3.5% (P = .05).
Conclusions: Treatment of the SB with a DCB in AD-diagonal bifurcation lesions appears to be safe and demonstrates very high long-term effectiveness, with a significantly lower rate of adverse events compared with a conventional strategy. Large randomized clinical trials are needed to confirm these findings.
Keywords: Drug-coated balloon. Coronary bifurcation lesions. Follow-up study.
Abreviaturas
BFA: balón farmacoactivo. MACE: evento cardiovascular adverso mayor. RL: rama lateral. RP: rama principal. RLD: revascularización de la lesión diana. RVD: revascularización del vaso diana.
INTRODUCCIÓN
Las lesiones coronarias en bifurcación representan el 20% de todas las lesiones tratadas en una sala de hemodinámica, y entre ellas, las de localización descendente anterior (DA)-diagonal son las más frecuentes (entre el 50 y el 70% según las series)1,2. La estrategia más aceptada hoy en día para su abordaje es la del stent condicional (provisional stenting)3-5, dejando habitualmente la estrategia de 2 stents para casos de lesión larga en la rama lateral (RL) o como rescate si esta empeora tras el stent de la rama principal (RP). El balón farmacoactivo (BFA) se ha erigido como una estrategia válida para el tratamiento de dichas lesiones, tanto en la RP, fundamentalmente en lesiones tipo 0,1,1 de Medina, como en la RL, escenario mucho más estudiado6. Los estudios han demostrado un beneficio significativo en los parámetros angiográficos, si bien existe controversia en cuanto al beneficio clínico y solo en fechas recientes están apareciendo estudios que sí confirman mejorías significativas en eventos clínicos. Las ventajas teóricas7 del BFA en el tratamiento de la RL serían principalmente la administración del fármaco en el ostium de esta, la ausencia de distorsión de su anatomía original y la minimización de la deformación de los struts a nivel de la carina en caso de implante del stent en la RP.
Presentamos un estudio comparativo no aleatorizado de lesiones de la bifurcación DA-diagonal con un seguimiento largo (media de 3 años) tratadas con BFA en la RL frente a un grupo control con abordaje convencional de la RL.
MÉTODOS
Se trata de un registro retrospectivo exhaustivo unicéntrico (Hospital General Dr. Balmis de Alicante, de alto volumen asistencial, con más de 1.200 angioplastias al año) de todas las lesiones coronarias en bifurcación de la DA-diagonal consecutivas, con la RL ≥ 2mm, en las que se trató la RL con un BFA recubierto de paclitaxel SeQuent Please NEO (B. Braun, Alemania). Los procedimientos debieron concluir con éxito (ausencia de disección tras el BFA que requiriera implante de stent, con estenosis residual < 50% y flujo TIMI 3 final). La práctica habitual en nuestro laboratorio era utilizar el BFA después del implante del stent en la RP, recruzándolo y dilatando la celda adyacente al ostium de la RL antes de su tratamiento (quedaba a criterio del operador utilizarlo previamente al stent si a priori consideraba dificultoso el recruce).
El periodo de inclusión abarcó de octubre de 2018 a julio de 2024. No hubo criterios de exclusión. Se insistió al personal intervencionista de la unidad sobre la necesidad de seguir las recomendaciones en cuanto al uso de los dispositivos, que consistieron en la predilatación de la RL preferentemente con un balón no distensible o de corte (scoring balloon) con una relación diámetro del vaso/balón de 0,8-1, y la utilización del dispositivo si se conseguía un resultado angiográfico aceptable con flujo TIMI 3, ausencia de disección significativa y estenosis residual < 30%. El grupo control lo formaron todos los procedimientos consecutivos realizados durante el primer semestre de 2021 en los que hubo intervencionismo con éxito sobre la bifurcación DA-diagonal (diámetro de diagonal ≥ 2 mm) utilizando la técnica de stent condicional o de 2 stents, a criterio del operador.
Se analizaron diversas variables clínicas del paciente y anatómicas de la lesión, así como del procedimiento intervencionista. Se realizó un seguimiento clínico medio de 3 años mediante contacto telefónico o consultando la historia clínica digital. Los eventos clínicos registrados se eligieron siguiendo las recomendaciones del Drug Coated Balloon Academic Research Consortium8. Se registró la incidencia de eventos adversos, como muerte de causa tanto cardiaca como no cardiaca, infarto agudo de miocardio (elevación de marcadores de daño miocardio por encima del percentil 99 de los valores superiores de referencia del laboratorio junto a evidencia clínica de isquemia), trombosis en la lesión, revascularización de la lesión diana (RLD) y revascularización del vaso diana (RVD, revascularizaciones producidas tanto en la lesión motivo de inclusión en el estudio como en otras localizaciones diferentes en el mismo vaso), producidos durante el seguimiento. Se registró también el evento combinado de eventos cardiovasculares adversos mayores (MACE), que incluía RLD, RVD, ingreso hospitalario por infarto agudo de miocardio y muerte de causa cardiaca. Todos los pacientes firmaron el consentimiento informado y el estudio recibió la aprobación del comité ético del Hospital General Dr. Balmis.
Análisis estadístico
Las variables continuas se expresaron como media y desviación estándar, usando la prueba t de Student para el estudio comparativo. Las variables categóricas se expresaron como porcentaje y se compararon con la prueba de χ2 o la prueba de Fisher cuando en alguna de las casillas había un valor < 5. Las variables que mostraron diferencias significativas en el análisis univariante entre el grupo de tratamiento con BFA y el grupo control se introdujeron en un modelo de regresión logística para determinar la existencia de predictores independientes de mayor incidencia de RLD. Asimismo, se elaboraron curvas actuariales de supervivencia libre de eventos adversos con el método de Kaplan-Meier y se utilizó la prueba de log-rank para comparar el grupo de tratamiento con BFA con el grupo control.
RESULTADOS
Se incluyó a 86 pacientes en el grupo BFA y a 88 en el grupo control. Las características clínicas de los pacientes y anatómicas de las lesiones se muestran en la tabla 1. El porcentaje de bifurcaciones verdaderas (lesiones Medina 1,1,1; 1,0,1 o 0,1,1 y diámetro de la RL ≥ 2,5 mm) fue del 34,9% en el grupo BFA y del 28,4% en el grupo control (p = 0,36). Entre dichas variables, solo se encontraron diferencias significativas entre los grupos en la presencia de enfermedad multivaso y en el antecedente de intervencionismo coronario previo, cuyas incidencias fueron mayores en el grupo BFA. Hubo una mayor presencia de lesiones tipo reestenosis en el interior del stent en el grupo BFA, con una diferencia mayor del doble frente al control, y cercana a la significación estadística. En la tabla 2 se detallan las variables relacionadas con el procedimiento.
Tabla 1. Características clínicas de los pacientes
| Características clínicas | Grupo BFA (n = 86) | Grupo control (n = 88) | p |
|---|---|---|---|
| Edad (años) | 67 ± 11 | 65 ± 13 | 0,28 |
| Sexo masculino | 81,8 | 77,9 | 0,41 |
| Hipertensión | 60,5 | 58 | 0,73 |
| Dislipemia | 75,6 | 67 | 0,21 |
| Tabaquismo | 25,6 | 31,8 | 0,36 |
| Diabetes | 24,4 | 34,1 | 0,16 |
| ACTP previa | 41,9 | 22,7 | < 0,01 |
| FEVI | 54,3 | 54,4 | 0,96 |
| Indicación de coronariografía | |||
|
|
|
|
| Enfermedad multivaso | 67,4 | 51,1 | 0,029 |
| RIS | 15,1 | 6,8 | 0,079 |
| Clasificación de Medina | |||
|
|
|
|
| Lesión en la RL | |||
|
|
|
|
|
ACTP: angioplastia coronaria transluminal percutánea; BFA: balón farmacoactivo; FEVI: fracción de eyección del ventrículo izquierdo; RIS: lesión tipo reestenosis en el interior del stent; RL: rama lateral; SCACEST: síndrome coronario agudo con elevación del segmento ST; SCASEST: síndrome coronario agudo sin elevación del segmento ST; VI: ventrículo izquierdo. Los datos expresan n (%) o media ± desviación estándar. |
|||
Tabla 2. Características del procedimiento
| Características | Grupo BFA (n = 86) | Grupo control (n = 88) | p |
|---|---|---|---|
| Acceso radial | 98,8 | 96,6 | 0,62 |
| 6 Fr | 96,5 | 90,9 | 0,78 |
| Predilatación | |||
|
|
|
|
| Stent en RP | 84,9 | 93,1 | 0,079 |
| Diámetro RL ≥ 2,5 mm | 65,1 | 63,1 | 0,84 |
| Posdilatación |
|
|
|
|
| Realización OCT/IVUS | 9,3 | 2,3 | 0,056 |
|
BFA: balón farmacoactivo; Fr: French; IVUS: ecografía intravascular; OCT: tomografía de coherencia óptica; POT: técnica de optimización proximal; RL: rama lateral; RP: rama principal. Los datos expresan porcentajes. |
|||
En el grupo control, la estrategia mayoritariamente empleada fue la de 1 stent en la RP, en el 76,1% de los casos, mientras que se pusieron stents en ambas ramas en el 17% y solo en la RL en el 6,9%. Los porcentajes de predilatación en la RL, la posdilatación de la RP y el uso de técnicas kissing-balloon o de optimización proximal fueron significativamente mayores en el grupo BFA. El BFA se aplicó después del implante del stent en la RP en la mayor parte de los casos; su uso previo al stent se limitó a 7 casos (8,1%). La utilización de técnicas de diagnóstico intracoronario, como la tomografía de coherencia óptica (OCT) y la ecografía intravascular (IVUS), fue escasa en ambos grupos, con una tendencia rozando la significación a ser utilizada en mayor medida en el grupo BFA, aunque sin llegar su uso al 10% de los casos.
La incidencia de eventos adversos en el seguimiento se muestra en la tabla 3. Tras una media de 3 años, se registraron 13 muertes en el grupo BFA y 11 en el control, la mayor parte de ellas de causa no cardiaco. De las 2 muertes de causa cardiaca en el grupo BFA, una fue por progresión de la insuficiencia cardiaca (tras el cateterismo, el paciente fue sometido a implante de prótesis aórtica transfemoral y posterior marcapasos definitivo) y la otra por muerte súbita en el domicilio. En el grupo BFA no se registró ningún caso de RLD, de infarto de miocardio ni de trombosis definitiva de la lesión tratada. En el grupo control se registraron 8 episodios de infarto, aunque solo en uno de ellos no fue dependiente del vaso diana (revascularización de la coronaria derecha en el contexto de un síndrome coronario sin elevación del segmento ST). Sí hubo un caso de RVD (figura 1) en el grupo activo, en un paciente al que se trató la DA-diagonal con aterectomía orbitacional por calcificación grave y que reingresó al año por angina inestable, sin cambios en el electrocardiograma ni en el ecocardiograma y sin elevación de las enzimas, pero el nuevo cateterismo reveló el empeoramiento de una lesión en el margen distal del stent de la DA, muy alejada de la bifurcación tratada con BFA. Dicha revascularización no fue guiada por isquemia, y el resultado en la bifurcación era óptimo. La incidencia de RLD en el grupo control fue del 9,1%, siendo la RP la culpable en 4 de los 8 casos registrados, la RL en 2 y ambas ramas en los otros 2 casos. Las incidencias de RLD y RVD fueron significativamente menores en el grupo BFA (RLD: 0 frente a 9,1%, p = 0,013; RVD: 1,2 frente a 10,5%, p = 0,02). El modelo de regresión logística, cuyos resultados se muestran en la tabla 4, indicó que ninguno de los factores analizados se comportaba como predictor independiente de eventos.
Tabla 3. Incidencia de eventos adversos en el seguimiento
| Eventos adversos | Grupo BFA (n = 86) | Grupo control (n = 88) | P |
|---|---|---|---|
| Días de seguimiento | 1.009 ± 586 | 1.028 ± 233 | 0,66 |
| Causa de la muerte | |||
|
|
|
|
| RLD | 0 | 9,1 | 0,013 |
| RVD | 1,2 | 10,2 | 0,02 |
| Trombosis lesional | |||
|
|
|
|
| Infarto de miocardio | 0 | 8 | 0,014 |
| Evento cardiovascular adverso mayor | 3,5 | 12,5 | 0,05 |
|
BFA: balón farmacoactivo; RLD: revascularización de la lesión diana; RVD: revascularización del vaso diana. Los datos expresan n (%) o media ± desviación estándar. |
|||
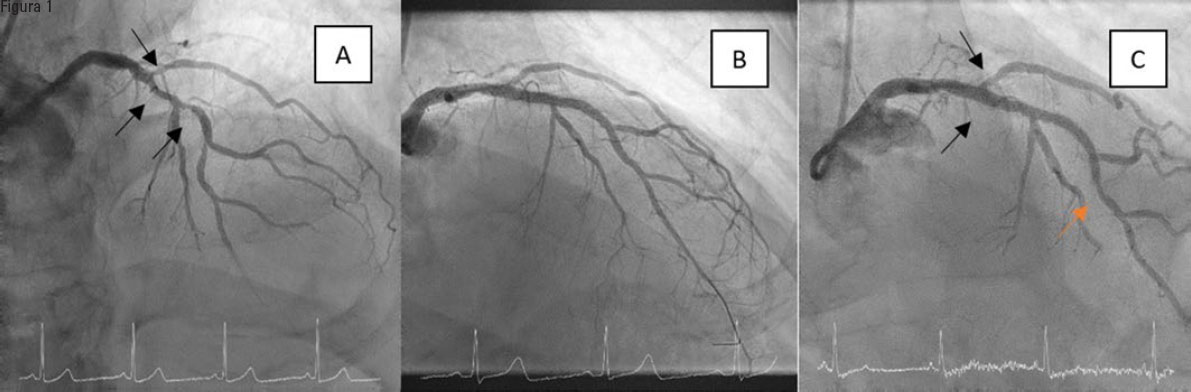
Figura 1. Único caso con revascularización del vaso diana en el grupo de tratamiento con balón farmacoactivo (BFA). A: lesión de la bifurcación con calcificación grave en la rama principal. B: resultado óptimo tras aterectomía orbitacional, stents en la descendente anterior y balón farmacoactivo en la diagonal. C: resultado en el seguimiento a 1 año, con lesión significativa en el margen distal del stent (flecha naranja), muy alejada de la bifurcación tratada con BFA (flechas negras), que mostraba un éxito mantenido del procedimiento.
La incidencia de MACE también fue significativamente menor en el grupo BFA (3,5 frente a 12,5%; p = 0,05). Las curvas de Kaplan-Meier de supervivencia libre de eventos adversos primarios y secundarios se muestran en la figura 2.
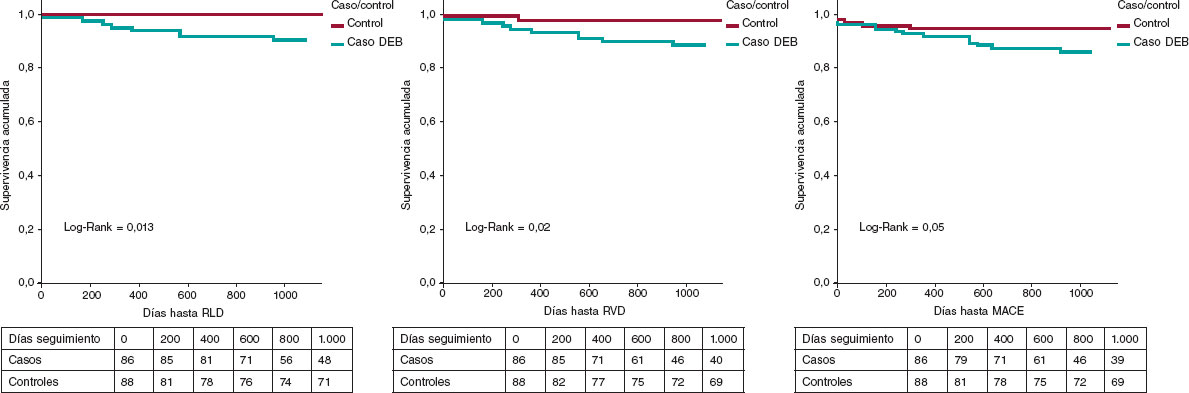
Figura 2. Curvas de Kaplan-Meier de supervivencia actuarial libre de eventos adversos. BFA: balón farmacoactivo; MACE: evento cardiovascular adverso mayor; RLD: revascularización de la lesión diana; RVD: revascularización del vaso diana.
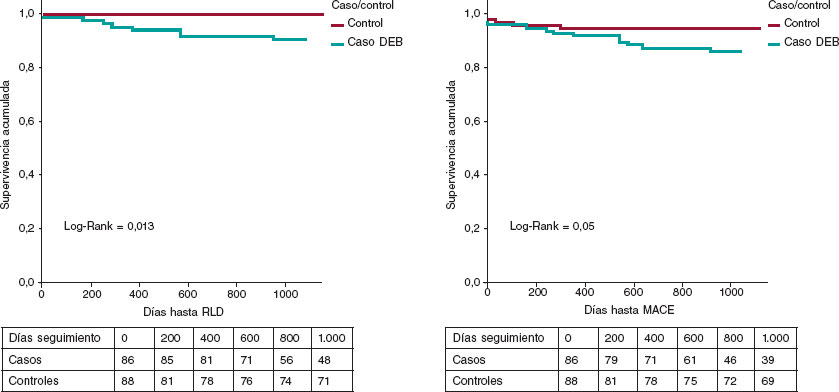
Figura 3. Figura central. Curvas de Kaplan-Meier de supervivencia libre de eventos. BFA: balón farmacoactivo; MACE: evento cardiovascular adverso mayor; RLD: revascularización de la lesión diana.
DISCUSIÓN
A pesar de la ingente literatura existente sobre el tratamiento de las bifurcaciones coronarias, la importancia real de la RL y su implicación en los fracasos de la lesión diana no están bien definidas, por lo que no existen unas directrices claras sobre cuál es el mejor abordaje terapéutico de dicha rama. Son escasos los estudios que se han dedicado en exclusiva a analizar la efectividad del BFA en el tratamiento de la RL, si bien esta tendencia parece estar cambiando. Los primeros estudios al respecto, que empezaron a publicarse a partir del año 2011, como DEBIUT9, BABILON10, DEBSIDE11, el realizado por Herrador et al.12, PEPCAD V13, PEPCAD-BIF14 y BEYOND15, mostraron datos discrepantes en cuanto a la efectividad del BFA, aunque en general favorables a este. Dichos estudios presentaban mejores parámetros angiográficos cuantitativos en términos de reestenosis o pérdida luminal tardía, pero no en todos este hecho iba siempre acompañado de una menor tasa de revascularizaciones, y además se asociaba a dudas en cuanto a la posibilidad de una mayor incidencia de trombosis tardía que alguno de ellos apuntaba. Un metanálisis que incluyó 10 estudios en los que se analizaba el efecto del BFA en la RL concluyó que dicha técnica resultaba de manera significativa en mejores resultados angiográficos, aunque esto no llegaba a traducirse en una mejoría significativa de los resultados clínicos (fundamentalmente fracaso de la lesión diana) debido, según los autores, a la baja incidencia registrada de este evento adverso y al insuficiente poder estadístico por el escaso tamaño muestral16.
El momento en que se debe emplear el BFA es motivo de debate y no existe ningún estudio que haya demostrado la superioridad de su uso antes o después del implante del stent en la RP. Aunque la recomendación por parte de grupos de expertos sería usarlo antes del stent, esto depende finalmente de la experiencia del operador o del equipo. Por otro lado, en el estudio aleatorizado DCB-BIF17, el más importante hasta la fecha, su propio diseño obligaba a la aplicación del BFA después del stent.
Tabla 4. Modelo de regresión logística para predictores independientes de revascularización de la lesión diana
| Factores | p | IC95% |
|---|---|---|
| ICP previa | 0,81 | 0,13-13,2 |
| Enfermedad multivaso | 0,45 | 0,11-2,7 |
| RIS | 1 | 0-> 30 |
| Predilatación RL | 0,22 | 0,5-21 |
| Stent RP | 1 | 0-> 30 |
| Posdilatación RP | 0,73 | 0,2-8,7 |
| POT | 0,85 | 0,09-18,2 |
| Kissing-balloon | 0,85 | 0,09-18,2 |
| OCT/IVUS | 1 | 0-≥ 30 |
|
IC95%: intervalo de confianza del 95%; ICP: intervencionismo coronario previo; IVUS: ecografía intravascular; OCT: tomografía de coherencia óptica; POT: técnica de optimización proximal; RIS: reestenosis en el interior del stent; RL: rama lateral; RP: rama principal. |
||
En el presente registro, a pesar de no ser un ensayo aleatorizado, consideramos comparables ambos grupos al interpretar las diferencias observadas en la incidencia de eventos adversos, favorable al grupo de tratamiento con BFA. Las diferencias clínicas y anatómicas entre los grupos eran desfavorables al grupo BFA (mayor incidencia de lesiones tipo reestenosis, enfermedad multivaso), y algunas de las diferencias en relación con el procedimiento podrían explicarse por las características intrínsecas del tipo de abordaje en cada uno de los grupos (como un mayor porcentaje de predilatación en la RL en el grupo BFA, que se considera prácticamente obligatorio). Más aún, el análisis multivariante que se realizó con todos estos factores no mostró que ninguno fuera predictor independiente de eventos, descartando la posibilidad a priori de que alguno de ellos hubiera influido en los resultados. A pesar de esto, en el estudio realizado por Oh et al.18 se concluyó que el abordaje de la RL tanto con balón convencional como con stent, en 1.089 pacientes con lesiones verdaderas de la bifurcación DA-diagonal, en comparación con aquellos a los que no se trató dicha rama, mostraba una menor incidencia de fracaso del vaso diana, aunque no llegaba a alcanzar la significación estadística, pero sí la alcanzaba cuando el subgrupo analizado incluía a los pacientes de bajo riesgo.
Son muy escasos los estudios que han demostrado beneficio clínico y no solo angiográfico tras el BFA en la RL. El de mayor relevancia es el publicado en 2025 por Gao et al.17, en el cual el BFA en la RL tras un stent condicional se tradujo en una reducción significativa del evento adverso combinado a expensas de una reducción del número de infartos de miocardio, aunque sin diferencias significativas en el número de RLD. La causa de estos hallazgos aún es motivo de controversia19.
En otro estudio publicado en 2022 se aleatorizaron 219 lesiones de novo en bifurcación verdadera para tratar la RL con balón convencional o con BFA20. En el seguimiento clínico y angiográfico realizado a los 12 meses se encontraron mejorías significativas, tanto en los parámetros angiográficos (menor pérdida luminal y mayor diámetro luminal mínimo tardíos) como en los clínicos, con menor incidencia de MACE, si bien esta mejoría no se tradujo en reducciones significativas en términos de nuevas revascularizaciones o de fracaso del vaso diana.
En el presente estudio, la incidencia de eventos adversos en el seguimiento a 3 años en el grupo de BFA es excepcionalmente baja, con un 0% de RLD y un 1,2% de RVD. El porcentaje de RLD en el grupo control, del 9%, es parecido al encontrado en otros estudios previos sobre lesiones coronarias de riesgo, como serían las bifurcaciones. En el mencionado estudio de Oh et al.17 se reportaron incidencias de RLD a los 3 años del 6,6-9% entre las más de 1.000 lesiones de DA-diagonal incluidas. En otro estudio en el que se comparó el abordaje convencional con el BFA en distintos tipos de lesiones complejas, entre las cuales estaban las bifurcaciones (el 36% del primer grupo y el 24% del segundo), la incidencia de RVD a los 2 años fue del 7,6% en el grupo BFA y del 8,1% en el grupo con stent21.
En un muy reciente estudio sueco se comparó la incidencia de eventos adversos en casi 6.800 lesiones de bifurcación DA-diagonal tratadas de manera sencilla (solo se trató la RP) o de manera compleja (ambas ramas, tanto con balón como con stent)22. Al año de seguimiento hubo una menor incidencia de MACE en el grupo de abordaje complejo (6,2% frente a 7,9%; hazard ratio [HR] = 0,74; intervalo de confianza del 95% [IC95%], 0,59-0,93; p = 0,010), a expensas de una menor tasa de mortalidad global, sin diferencias en términos de RLD. Este beneficio se mantuvo a los 5 años de seguimiento (17 frente a 19,8%; HR = 0,83; IC95%, 0,72-0,96; p = 0,010).
La importancia relativa de la RL en las nuevas revascularizaciones es motivo de controversia. Aunque algunos estudios, como el BABILON10, mostraron que el desencadenante de las nuevas revascularizaciones se encontraba en la RP, en nuestro registro, en el grupo control, hasta en el 50% de los casos fue la RL el origen de las revascularizaciones. Esto incidiría en la necesidad de tratar dicha rama de manera exhaustiva en el stent condicional, tanto con BFA (como sugerimos y recomendamos tras los resultados del estudio) como con cualquier otra técnica (balón convencional o stent), y más aún si ha quedado una estenosis significativa en el ostium de la RL aunque no implique afección del flujo.
Nuestro grupo ha publicado recientemente un estudio en el que se analizaron los factores predictores adversos tras BFA en la RL de lesiones en bifurcación independientemente de su localización23. Solo la presencia de lesión larga (> 10 mm) en la RL se mostró como factor pronóstico negativo. Los hallazgos obtenidos en nuestro trabajo parecen mostrar que, en la localización DA-diagonal, este factor podría no ser tan relevante como en otras localizaciones, si bien se requieren estudios aleatorizados de tamaño suficiente que confirmen o refuten dicha afirmación.
Limitaciones
Las limitaciones principales del estudio son la falta de aleatorización por su propio diseño, la ausencia de registro de los infartos periprocedimiento debido al carácter retrospectivo del estudio, la imposibilidad de extraer datos relevantes de IVUS/OCT dado que estas técnicas solo se utilizaron en un pequeño porcentaje de los pacientes, el tamaño muestral relativamente reducido y la ausencia de reevaluación angiográfica sistemática, que podría haber encontrado algún evento subclínico que no haya sido detectado.
CONCLUSIONES
Los resultados aquí presentados corresponden a un único centro con una incidencia muy baja de eventos adversos a muy largo plazo en pacientes con lesiones de la bifurcación DA-diagonal cuya RL fue tratada con BFA, que es significativamente menor que la registrada en el grupo control. Hasta la fecha, se trata del primer estudio que muestra una mejoría significativa en un tipo de evento importante como es la RLD. Para ello, resulta fundamental la correcta elección de las lesiones que se pueden beneficiar de dicho tratamiento (quizás aquellas sin lesión larga en la RL), seguir una técnica muy depurada de preparación de la lesión y hacer un mayor uso de herramientas como el IVUS y la OCT. Creemos necesaria la realización de ensayos clínicos aleatorizados y con la suficiente potencia estadística que permitan corroborar los datos prometedores obtenidos en los estudios previos, y que confirmen o descarten definitivamente la superioridad del BFA para el tratamiento de la RL de las lesiones en bifurcación, y en concreto en su localización más frecuente, que es la DA-diagonal.
FINANCIACIÓN
El presente trabajo no ha tenido ninguna fuente de financiación.
CONSIDERACIONES ÉTICAS
El presente trabajo ha seguido las directrices sobre consideraciones éticas de la declaración de Helsinki y cuenta con la aprobación del comité ético del Hospital General Dr. Balmis de Alicante y con los consentimientos informados pertinentes. Se han seguido las directrices SAGER con respecto a los posibles sesgos de sexo/género.
DECLARACIÓN SOBRE EL USO DE INTELIGENCIA ARTIFICIAL
No se ha empleado inteligencia artificial para la elaboración de ninguna parte del trabajo ni del escrito.
CONTRIBUCIÓN DE LOS AUTORES
J. Valencia se encargó del tratamiento de los pacientes, la recopilación de los datos, la redacción del artículo y la revisión. F. Torres-Mezcua y M. Herrero-Brocal se encargaron del tratamiento de los pacientes, la recopilación de los datos y la revisión. P. Bordes, F. Torres-Saura, J. Pineda y J.M. Ruiz-Nodar se encargaron del tratamiento de los pacientes y la revisión. Todos los autores aprueban la versión final de este artículo.
CONFLICTO DE INTERESES
No hay conflictos de intereses en relación con este artículo por parte de ninguno de los autores.
¿QUÉ SE SABE DEL TEMA?
- Hasta la fecha existe un número limitado de estudios que hayan analizado el papel del BFA en el tratamiento de la RL de las lesiones coronarias en bifurcación, y en particular en la DA-diagonal.
- Aunque parece que el BFA es beneficioso en cuanto a mejoría de los parámetros angiográficos analizados, esto aún no se ha traducido en una mejoría significativa clara y repetida en los parámetros clínicos, como fracaso del vaso diana o necesidad de nuevas revascularizaciones.
¿QUÉ APORTA DE NUEVO?
- Se presenta la experiencia de un centro de gran volumen en el tratamiento de este tipo de lesiones, con un seguimiento a muy largo plazo, representativo del entorno del mundo real, muchas veces considerado alejado de los grandes ensayos clínicos aleatorizados.
- Los buenos resultados obtenidos pueden ayudar a considerar el BFA como una herramienta de gran utilidad que consiga mejorar los resultados a largo plazo del intervencionismo en las lesiones de bifurcación DA-diagonal.
BIBLIOGRAFÍA
1. Valencia J, Torres-Mezcua F, Herrero-Brocal M, et al. Long-term effectiveness of drug-coated balloon in the side branch treatment of bifurcation lesions. REC Interv Cardiol. 2023;5:7-13.
2. Kurt M, Tanboga IH, Karakas MF, et al. Clinical and morphological evaluation of coronary bifurcation lesions. Arch Turk Soc Cardiol. 2013;41:207-211.
3. Albiero R, Burzotta F, Lassen JF, et al. Treatment of coronary bifurcation lesions, part I:implanting the first stent in the provisional pathway. The 16th expert consensus document of the European Bifurcation Club. EuroIntervention. 2022;18:e362-e376.
4. Burzotta F, Lassen JF, Louvard Y, et al. European Bifurcation Club white paper on stenting techniques for patients with bifurcated coronary artery lesions. Catheter Cardiovasc Interv. 2020;96:1067-1079.
5. Neumann FJ, Sousa-Uva M, Ahlsson A, et al. 2018 ESC/EACTS guidelines on myocardial revascularization. Eur Heart J. 2019;40:87-165.
6. Jeger RV, Eccleshall S, Wan Ahmad WA, et al. Drug-Coated Balloons for Coronary Artery Disease:Third Report of the International DCB Consensus Group. JACC Cardiovasc Interv. 2020;13:1391-1402.
7. Sawaya FJ, Lefèvre T, Chevalier B, et al. Contemporary Approach to Coronary Bifurcation Lesion Treatment. JACC Cardiovasc Interv. 2016;9:1861-1878.
8. Fezzi S, Scheller B, Cortese B, et al. Definitions and standardized endpoints for the use of drug-coated balloon in coronary artery disease:consensus document of the Drug Coated Balloon Academic Research Consortium. Eur Heart J. 2025;46:2498-2519.
9. Stella PR, Belkacemi A, Dubois C, et al. A multicenter randomized comparison of drug-eluting balloon plus bare-metal stent versus bare-metal stent versus drug-eluting stent in bifurcation lesions treated with a single-stenting technique:six-month angiographic and 12-month clinical results of the drug-eluting balloon in bifurcations trial. Catheter Cardiovasc Interv. 2012;80:1138-1146.
10. López Mínguez JR, Nogales Asensio JM, Doncel Vecino LJ, et al. A prospective randomised study of the paclitaxel-coated balloon catheter in bifurcated coronary lesions (BABILON trial):24-month clinical and angiographic results. EuroIntervention. 2014;10:50-57.
11. Berland J, Lefèvre T, Brenot P, et al. DANUBIO —a new drug-eluting balloon for the treatment of side branches in bifurcation lesions:six-month angiographic follow-up results of the DEBSIDE trial. EuroIntervention. 2015;11:868-876.
12. Herrador JA, Fernandez JC, Guzman M, Aragon V. Drug-eluting vs. conventional balloon for side branch dilation in coronary bifurcations treated by provisional T stenting. J Interv Cardiol. 2013;26:454-462.
13. Mathey DG, Wendig I, Boxberger M, Bonaventura K, Kleber FX. Treatment of bifurcation lesions with a drug-eluting balloon:the PEPCAD V (Paclitaxel Eluting PTCA Balloon in Coronary Artery Disease) trial. EuroIntervention. 2011;7 (Suppl K):K61-65.
14. Kleber FX, Rittger H, Ludwig J, et al. Drug eluting balloons as stand alone procedure for coronary bifurcational lesions:results of the randomized multicenter PEPCAD-BIF trial. Clin Res Cardiol. 2016;105:613-621.
15. Jing QM, Zhao X, Han YL, et al. A drug-eluting Balloon for the trEatment of coronarY bifurcatiON lesions in the side branch:a prospective multicenter ranDomized (BEYOND) clinical trial in China. Chin Med J. 2020;133:899-908.
16. Zheng Y, Li J, Wang L, et al. Effect of Drug-Coated Balloon in Side Branch Protection for de novo Coronary Bifurcation Lesions:A Systematic Review and Meta-Analysis. Front Cardiovasc Med. 2021;8:758560.
17. Gao X, Tian N, Kan J, et al. Drug-Coated Balloon Angioplasty of the Side Branch During Provisional Stenting:The Multicenter Randomized DCB-BIF Trial. J Am Coll Cardiol. 2025;85:1-15.
18. Oh GC, Park KW, Kang J, et al. Association of Side-Branch Treatment and Patient Factors in Left Anterior Descending Artery True Bifurcation Lesions:Analysis from the GRAND-DES Pooled Registry. J Interv Cardiol. 2020;2020:8858642.
19. Ali Z, Yong CM. Drug-coated balloons to keep interventions of the side branch simple (KISS):KISS or be KISS'd?J Am Coll Cardiol. 2025;85:16-18.
20. Li Y, Mao Q, Liu H, Zhou D, Zhao J. Effect of Paclitaxel-Coated Balloon Angioplasty on Side Branch Lesion and Cardiovascular Outcomes in Patients with De Novo True Coronary Bifurcation Lesions Undergoing Percutaneous Coronary Intervention. Cardiovasc Drugs Ther. 2022;36:859-866.
21. Joh HS, Kwon W, Shin D, et al. Efficacy of drug-coated-balloon and drug-eluting stent in percutaneous coronary intervention for complex lesions. JACC Asia. 2024;4:519-531.
22. Katona A, von Koch S, Andell P, et al. Long-term prognosis after coronary bifurcation PCI-A nationwide observational study. PLoS One.2025;20:e0317628.
23. Valencia J, Torres-Mezcua F, Herrero M, et al. Prognostic factors in drug-coated balloon interventions for treating the side branch of coronary bifurcation lesions. REC Interv Cardiol. 2025;7:57-59.

