RESUMEN
Introducción y objetivos: Los balones farmacoactivos representan una alternativa emergente sin stent para el tratamiento de la enfermedad coronaria de novo. Aunque los balones recubiertos de paclitaxel constituyen el estándar actual, las preocupaciones sobre el retraso en la cicatrización y la toxicidad vascular han favorecido el desarrollo de balones liberadores de sirolimus. El objetivo fue comparar la seguridad y la eficacia del balón liberador de sirolimus SELUTION SLR frente al balón recubierto de paclitaxel Pantera Lux en pacientes con enfermedad coronaria de novo en la práctica clínica real.
Métodos: Registro prospectivo y unicéntrico que incluye 257 pacientes con 316 lesiones de novo tratados mediante intervención coronaria percutánea exclusivamente con balón farmacoactivo entre 2023 y 2024. Los pacientes recibieron SELUTION SLR (sirolimus) o Pantera Lux (paclitaxel). El seguimiento a 1 año evaluó los eventos cardiacos adversos mayores, el fracaso de la lesión diana y la revascularización de la lesión diana, analizados de forma descriptiva.
Resultados: Las características clínicas y angiográficas basales fueron comparables entre los grupos. Al año, la tasa global de eventos cardiacos adversos mayores fue del 5,8%, sin diferencias significativas. El fracaso de la lesión diana y la revascularización de la lesión diana fueron bajos y similares. Sin embargo, el grupo con SELUTION SLR presentó menos complicaciones intraprocedimiento, incluidas disecciones coronarias leves (6,7% frente a 14,7 %, p = 0,043) y fenómenos de no reflujo (0,0 % frente a 2,7 %, p = 0,036).
Conclusiones: El balón liberador de sirolimus SELUTION SLR mostró una eficacia comparable al Pantera Lux, con menos complicaciones intraprocedimiento, lo que apoya su uso selectivo como estrategia sin stent y señala la necesidad de ensayos aleatorizados de mayor tamaño.
Palabras clave: Enfermedad coronaria. Balón farmacoactivo. Intervención coronaria percutánea.
ABSTRACT
Introduction and objectives: Drug-coated balloons are an emerging stentless therapeutic option for the treatment of de novo coronary artery disease. Although paclitaxel-coated balloons remain the current standard, concerns regarding delayed vascular healing and potential local toxicity have driven the development of sirolimus-eluting balloons (SEB). This study aimed to compare the safety and efficacy profile of the novel SELUTION SLR SEB with the established Pantera Lux paclitaxel-coated balloon in a real-world cohort of patients with de novo coronary artery disease.
Methods: We conducted a prospective, single-center registry included 257 patients with 316 de novo coronary lesions treated with drug-coated balloon–only percutaneous coronary intervention from 2023 through 2024. Patients were treated with either the SELUTION SLR sirolimus-eluting balloon or the Pantera Lux paclitaxel-coated balloon. A 1-year follow-up was conducted to assess major adverse cardiovascular events, target lesion failure (TLF), and target lesion revascularization (TLR), which were descriptively compared across groups.
Results: Baseline clinical and angiographic characteristics were well balanced. At the 1-year follow-up, the overall rate of major adverse cardiovascular events was 5.8%, with no significant differences across treatment groups. The rates of TLF and TLR were low and comparable. However, patients treated with the SELUTION SLR experienced fewer procedural complications, including a lower rate of mild coronary dissections (6.7% vs 14.7%; P = .043) and no-reflow events (0.0% vs 2.7%; P = .036).
Conclusions: The SELUTION SLR SEB demonstrated efficacy vs the Pantera Lux, with fewer procedural complications. These findings support the selective use of SELUTION SLR as a stentless treatment strategy and highlight the need for larger randomized trials to confirm long-term comparative outcomes.
Keywords: Coronary artery disease. Drug-coated balloon. Percutaneous coronary intervention.
Abreviaturas
BFA: balón farmacoactivo. BLP: balón liberador de paclitaxel. BLS: balón liberador de sirolimus. EC: enfermedad coronaria. ICP: intervención coronaria percutánea. SFA: stent farmacoactivo.
INTRODUCCIÓN
La intervención coronaria percutánea (ICP) ha revolucionado el tratamiento de la enfermedad coronaria (EC), especialmente con la llegada de los stents farmacoactivos (SFA). No obstante, la reestenosis, la trombosis tardía y muy tardía y la necesidad de cursos largos de tratamiento antiagregante plaquetario doble han generado un mayor interés por estrategias de ICP sin implante permanente, como por ejemplo, aquellas que emplean balones farmacoactivos (BFA)1. Inicialmente desarrollados y ampliamente adoptados para el tratamiento de la reestenosis intrastent, en los últimos tiempos, los BFA han ido ganando aceptación para el tratamiento de lesiones coronarias de novo, particularmente en la enfermedad de pequeños vasos y en pacientes con alto riesgo hemorrágico2,3.
Los balones liberadores de paclitaxel (BLP) han predominado en este campo gracias a la lipofilia del fármaco y su potente efecto antiproliferativo4. No obstante, la preocupación en torno a la cicatrización vascular tardía, citotoxicidad y embolización distal han impulsado el desarrollo de nuevas tecnologías de BFA. El sirolimus, al ser citostático y no citotóxico, ofrece varias ventajas teóricas frente al paclitaxel, como por ejemplo una ventana terapéutica más amplia, mejor cicatrización endotelial y una menor respuesta inflamatoria. No obstante, su baja lipofilia (que dificulta la retención tisular) y lento inicio de acción han limitado su uso en plataformas BFA.
El SELUTION SLR (Cordis, Estados Unidos) se diseñó para mejorar la farmacodinámica desfavorable del sirolimus mediante la incorporación de microreservorios y un recubrimiento fosfolipídico para una liberación controlada y sostenida del sirolimus durante 90 días. La evidencia preclínica y clínica inicial sugiere una cicatrización vascular favorable, adecuada retención del fármaco y una permeabilidad mantenida5. No obstante, la evidencia comparativa frente al BFA de paclitaxel para el tratamiento de lesiones de novo sigue siendo limitada. Teniendo en cuenta el panorama tan cambiante de la cardiología intervencionista y el creciente interés por la ICP sin implante permanente, un estudio comparativo directo de los perfiles de seguridad y eficacia de ambas plataformas de BFA está plenamente justificado.
El presente estudio es una comparativa, en la práctica clínica real, entre el BLS SELUTION SLR y el BLP Pantera Lux (Biotronik, Alemania) para el tratamiento de lesiones coronarias de novo. A través del análisis de los resultados clínicos y angiográficos, nuestro objetivo es determinar si la nueva plataforma BLS es una alternativa viable y potencialmente superior al tratamiento estándar actual.
MÉTODOS
Población del estudio
Se realizó el análisis de un registro prospectivo unicéntrico que incluyó un total de 257 pacientes y 316 lesiones coronarias de novo tratadas con BFA entre enero de 2023 y diciembre de 2024. Fueron elegibles todos aquellos pacientes con síndrome coronario crónico o agudo que hubiesen recibido tratamiento de, como mínimo, 1 lesión con el SELUTION SLR o el Pantera Lux. La selección de la plataforma BFA se dejó a criterio del hemodinamista. Se excluyó a todos aquellos pacientes en parada o shock cardiogénico, así como a todos aquellos en los que se empleó más de una marca de BFA. En pacientes con síndrome coronario agudo y enfermedad multivaso, se optó por realizar la revascularización completa por etapas para contribuir a una reevaluación angiográfica oportunista de las lesiones pretratadas. Los pacientes fueron sometidos a seguimiento clínico durante 1 año y se compararon las tasas de mortalidad por cualquier causa, mortalidad cardiovascular, infarto de miocardio (IM), revascularización no programada, reestenosis de la lesión diana y revascularización de la lesión diana (RLD) entre los 2 grupos. El fracaso de la lesión diana (FLD) se definió como un objetivo compuesto de mortalidad cardiovascular, IM de la lesión diana y RLD. Los episodios cardiovasculares adversos mayores (MACE) se definieron como un objetivo compuesto de mortalidad cardiovascular, cualquier IM y cualquier revascularización no programada. En los pacientes sometidos a seguimiento angiográfico oportunista, el remodelado vascular positivo se definió como un incremento ≥ 50% del diámetro luminal y la reestenosis como una reducción ≥ 50% del lumen. El protocolo del estudio fue revisado y aprobado por el comité de ética local.
Preparación de la lesión y despliegue del BFA
Se incluyeron todo tipo de lesiones coronarias y se incentivó el uso de técnicas agresivas de preparación de la placa (mediante balones de tallado o scoring) e imágenes intracoronarias para guiar la selección del tamaño del balón y su posterior despliegue. Solo aquellas lesiones con porcentaje de estenosis por diámetro residual < 30% tras preparación óptima y sin recoil significativo ni deterioro del flujo se consideraron aptas para el inflado del BFA. Los BFA se seleccionaron según el diámetro de referencia del vaso diana en proporción 1:1 y debían inflarse durante, como mínimo, 60 segundos. Solo se permitió 1 inflado por BFA. Solo se permitió el uso de varios BFA si estos eran de la misma marca. En lesiones con porcentaje de estenosis por diámetro residual persistente ≥ 30% tras preparación agresiva, se recomendó ICP + SFA. Aunque el implante de un stent de rescate tras el despliegue del BLP se recomendó solo en presencia de disecciones limitantes de flujo o persistencia de tinción de contraste, la decisión final se dejó a criterio del hemodinamista.
Análisis estadístico
Las variables continuas con distribución normal se expresaron como media ± desviación estándar, y las categóricas como número absoluto y porcentaje correspondiente. Los intervalos de confianza del 95% (IC95%) de las medias de variables continuas y los porcentajes de las variables categóricas se calcularon mediante las pruebas de la t de Student y el método exacto de Clopper-Pearson, respectivamente. Se emplearon las pruebas de la t de Student y U de Mann-Whitney para comparar variables con distribución normal y no normal, respectivamente y la prueba de la X2 para comparar prevalencias entre grupos. Se realizó un análisis por subgrupos estratificado según el diámetro del vaso diana utilizando un punto de corte de 3 mm de diámetro luminal. Se generaron curvas de supervivencia de Kaplan-Meier para la evaluación descriptiva del tiempo trascurrido hasta el episodio. Debido al bajo número de episodios, no se realizaron ponderaciones por puntuación de la propensión, modelos de riesgos proporcionales de Cox ajustados ni ningún otro abordaje multivariable ya que, todos ellos, habrían carecido del potencial estadístico suficiente y generado estimaciones poco fiables o engañosas. Todos los análisis se realizaron empleando el paquete de software estadístico SPSS v30 (IBM, Estados Unidos). Aunque la significación estadística se definió como valores p < 0,05, los resultados se deben interpretar como exploratorios.
RESULTADOS
Población del estudio
Se incluyó a total de 257 pacientes con 316 lesiones coronarias: 104 pacientes (133 lesiones) tratados con el SELUTION SLR y 153 pacientes (183 lesiones) con el Pantera Lux. Las características demográficas basales y clínicas estuvieron compensadas entre ambos grupos (tabla 1). No se observaron diferencias significativas en la localización del vaso diana ni en la complejidad de la lesión según la clasificación de lesiones ACC/AHA. Las lesiones en bifurcación verdaderas representaron el 44,0% de todas las lesiones tratadas, lo cual refleja la naturaleza y complejidad de la cohorte en la práctica clínica real (tabla 2).
Tabla 1. Características generales de la población del estudio (análisis por paciente)
| Características basales | Población (n = 257) | SELUTION SLR (n = 104) | Pantera Lux (n = 153) | p |
|---|---|---|---|---|
| Datos demográficos basales | ||||
| Edad (años) | 67,3 ± 11,1 | 67,3 ± 11,4 | 67,3 ± 10,0 | 0,994 |
| Varón | 224 (83,7) | 91 (87,5) | 133 (86,9) | 0,771 |
| IMC (kg/m2) | 27,0 [22,9-29,4] | 26,2 [24,5-29,2] | 27,0 [24,9-29,6] | 0,409 |
| Historia clínica | ||||
| IM previo | 138 (53,7) | 54 (51,9) | 84 (54,9) | 0,678 |
| ICP previa | 128 (49,8) | 51 (49,0) | 77 (50,3) | 0,839 |
| CABG previa | 9 (3,5) | 6 (5,8) | 3 (2,0) | 0,103 |
| Hipertensión | 192 (74,7) | 80 (76,9) | 112 (73,2) | 0,501 |
| Dislipemia | 200 (77,8) | 79 (75,9) | 121 (79,1) | 0,201 |
| Tabaquismo | 74 (28,8) | 32 (30,8) | 42 (27,5) | 0,564 |
| Insuficiencia cardiaca congestiva | 51 (19,8) | 22 (21,2) | 29 (18,9) | 0,512 |
| Diabetes mellitus | 102 (39,7) | 40 (38,5) | 62 (40,5) | 0,740 |
| Disfunción renal | 52 (20,2) | 23 (22,1) | 29 (19,0) | 0,532 |
| Enfermedad pulmonar | 12 (4,7) | 7 (6,7) | 5 (3,3) | 0,197 |
| Enfermedad arterial periférica | 30 (11,7) | 11 (10,6) | 19 (12,4) | 0,652 |
| Fibrilación/aleteo auricular | 18 (7,0) | 7 (6,7) | 11 (7,2) | 0,888 |
| Antecedentes familiares de EC | 21 (8,2) | 6 (5,8) | 15 (9,8) | 0,246 |
| Presentación clínica | ||||
| IAMCEST | 57 (22,2) | 23 (22,1) | 34 (22,2) | 0,984 |
| IAMSEST | 77 (30,0) | 26 (25,0) | 51 (33,3) | 0,152 |
| Angina inestable | 9 (3,5) | 3 (2,9) | 6 (3,9) | 0,657 |
| SCC | 114 (44,3) | 52 (50,0) | 62 (40,5) | 0,113 |
| Características de la intervención | ||||
| Enfermedad multivaso/segmentaria | 205 (79,7) | 86 (82,7) | 119 (77,8) | 0,650 |
| > 1 lesión tratada | 181 (70,4) | 79 (75,9) | 102 (66,7) | 0,109 |
| N.º de lesiones tratadas | 1,0 [1,0-2,0] | 2,0 [1,0-2,0] | 1,0 [1,0-2,0] | 0,201 |
|
CABG: cirugía de revascularización coronaria; EC: enfermedad coronaria; IAMCEST: infarto agudo de miocardio con elevación del segmento ST; IAMSEST: infarto agudo de miocardio sin elevación del segmento ST; ICP: intervención coronaria percutánea; IM: infarto de miocardio; IMC: índice de masa corporal; SCC: síndrome coronario crónico. Los datos expresan n.º (%), media ± desviación estándar o mediana [rango intercuartílico]. |
||||
Tabla 2. Características generales de la lesión diana tratada (análisis por lesión)
| Vaso/segmento | Población (n = 316) | SELUTION SLR (n = 133) | Pantera Lux (n = 183) | p |
|---|---|---|---|---|
| DA | 141 (44,6) | 56 (42,1) | 85 (46,4) | 0,331 |
| DA proximal | 25 (7,9) | 10 (7,5) | 15 (8,2) | – |
| DA media | 15 (4,7) | 6 (4,5) | 9 (4,9) | – |
| DA distal | 31 (9,8) | 11 (8,3) | 20 (10,9) | – |
| Primera diagonal | 59 (18,7) | 24 (18,0) | 35 (19,1) | – |
| Segunda o tercera diagonal | 11 (3,5) | 5 (3,8) | 6 (3,3) | – |
| CXI | 93 (29,4) | 44 (33,1) | 49 (26,7) | 0,109 |
| CXI proximal | 20 (6,3) | 8 (6,0) | 12 (6,6) | – |
| CXI distal | 23 (7,3) | 12 (9,0) | 11 (6,0) | – |
| Primera marginal obtusa | 37 (11,7) | 16 (12,0) | 21 (11,5) | – |
| Segunda marginal obtusa | 11 (3,5) | 6 (4,5) | 5 (2,7) | – |
| Tercera marginal obtusa | 2 (0,6) | 2 (1,5) | 0 (0,0) | – |
| Rama intermedia | 9 (2,8) | 3 (2,3) | 6 (3,3) | 0,743 |
| CD | 70 (22,2) | 29 (21,8) | 41 (22,4) | 0,828 |
| CD proximal | 8 (2,5) | 3 (2,3) | 5 (2,7) | – |
| CD media | 9 (2,8) | 2 (1,5) | 7 (3,8) | – |
| CD distal | 15 (4,7) | 6 (4,5) | 9 (4,9) | – |
| DP | 21 (6,6) | 10 (7,5) | 11 (6,0) | – |
| Rama posterolateral | 17 (5,4) | 8 (6,0) | 9 (4,9) | – |
| CABG | 3 (0,9) | 1 (0,8) | 2 (1,0) | 0,901 |
| Injerto arterial | 1 (0,3) | 0 (0,0) | 1 (0,5) | – |
| Injerto venoso | 2 (0,6) | 1 (0,8) | 1 (0,5) | – |
| Características de la lesión | ||||
| Diámetro del vaso diana ≥ 3 mm | 59 (18,7) | 23 (17,2) | 36 (19,7) | 0,384 |
| Clase AHA A | 93 (29,4) | 39 (29,3) | 54 (29,5) | 0,911 |
| Clase AHA B1/B2 | 195 (61,7) | 83 (62,4) | 112 (61,2) | 0,873 |
| Clase AHA C | 28 (8,9) | 11 (8,3) | 17 (9,3) | 0,795 |
| OTC | 29 (9,2) | 14 (10,5) | 15 (8,2) | 0,479 |
| Bifurcación verdadera | 139 (44,0) | 61 (45,9) | 78 (42,6) | 0,559 |
|
AHA: American Heart Association; CABG: cirugía de revascularización coronaria; CD: coronaria derecha; CXI: circunfleja izquierda; DP: descendente posterior; OTC: oclusión coronaria total crónica; DA: descendente anterior. Los datos expresan n.º (%). |
||||
Características de la intervención
Los detalles de la preparación de la lesión se muestran en la tabla 3. La mayoría de las lesiones se prepararon con balones no distensibles (BND) (82,0%). Se emplearon imágenes intracoronarias para el guiado de la ICP en el 25,9% de los casos. No hubo diferencias en el diámetro medio del BFA (2,25 [2,00-2,50] frente a 2,25 [2,00-2,50] para el SELUTION SLR y el Pantera Lux, respectivamente; p = 0,205) ni en la longitud media del BFA (20,0 [15,0-25,0] frente a 20,0 [15,0-29,0] para el SELUTION SLR y el Pantera Lux, respectivamente; p = 0,432). Casi la tercera parte (n = 100; 31,6%) de los BFA se emplearon en el contexto de la ICP híbrida en bifurcación (SFA en rama principal + BFA en rama lateral), lo cual refleja la adopción progresiva de esta estrategia para evitar la técnica de ICP de doble stent fuera del tronco común izquierdo. El SELUTION SLR se utilizó con mayor frecuencia que el Pantera Lux en ICP realizadas en lesiones de bifurcación solo con BFA (BFA en rama principal y lateral) (15,7 frente al 9,8% para el SELUTION SLR y el Pantera Lux, respectivamente; p = 0,012).
Tabla 3. Preparación de la lesión, dispositivos utilizados para la ICP y resultados de la intervención (análisis por lesión)
| Dispositivos empleados y resultados de la intervención | Población (n = 316) | SELUTION SLR (n = 133) | Pantera Lux (n = 183) | p |
|---|---|---|---|---|
| Predilatación | ||||
| BSD | 66 (20,9) | 29 (21,8) | 37 (20,2) | 0,732 |
| BND | 259 (82,0) | 110 (82,7) | 149 (81,4) | 0,769 |
| Preparación de placa/modificación del calcio | ||||
| Balón de tallado/scoring | 62 (19,6) | 27 (20,3) | 35 (19,1) | 0,907 |
| Aterectomía rotacional | 2 (0,6) | 1 (0,8) | 1 (0,5) | 0,820 |
| Aterectomía orbital | 9 (2,8) | 4 (3,0) | 5 (2,7) | 0,885 |
| LIV | 7 (2,2) | 3 (2,3) | 4 (2,2) | 0,898 |
| Imágenes intracoronarias | ||||
| IVUS | 70 (22,2) | 28 (21,1) | 42 (23,0) | 0,792 |
| OCT | 12 (3,8) | 6 (4,5) | 6 (3,3) | 0,789 |
| ICP | ||||
| Diámetro del BFA | 2,25 [2,00-2,50] | 2,25 [2,00-2,50] | 2,25 [2,00-2,50] | 0,205 |
| Longitud del BFA | 20,0 [15,0-25,0] | 20,0 [15,0-25,0] | 20,0 [15,0-29,0] | 0,432 |
| ICP con SFA en una lesión diferente | 181 (57,3) | 76 (57,1) | 105 (59,7) | 0,480 |
| ICP híbrida en bifurcación (SFA + BFA) | 100 (31,6) | 43 (32,3) | 57 (31,1) | 0,703 |
| ICP en bifurcación solo con BFA | 39 (12,3) | 21 (15,7) | 18 (9,8) | 0,012 |
| Resultados de la intervención | ||||
| Porcentaje de estenosis por diámetro residual > 30% tras BFA | 19 (6,0) | 11 (8,4) | 8 (4,8) | 0,201 |
| Disección leve (tipo A-B) | 36 (11,4) | 9 (6,7) | 27 (14,7) | 0,043 |
| Disección grave (tipo C-F) | 3 (0,9) | 0 (0,0) | 3 (1,6) | 0,370 |
| Perforación coronaria | 2 (0,6) | 1 (0,8) | 1 (0,5) | 0,820 |
| Rotura coronaria | 2 (0,6) | 1 (0,8) | 1 (0,5) | 0,820 |
| Fenómeno de no-reflow | 5 (1,6) | 0 (0,0) | 5 (2,7) | 0,036 |
| SFA de rescate | 31 (9,8) | 9 (6,8) | 22 (12,0) | 0,121 |
| Mortalidad intraoperatoria | 0 (0,0) | 0 (0,0) | 0 (0,0) | – |
|
BFA: balón farmacoactivo; BND: balón no distensible; BSD: balón semidistensible; ICP: intervención coronaria percutánea; IVUS: ecografía intravascular; LIV: litotricia intravascular; OCT: tomografía de coherencia óptica; SFA: stent farmacoactivo. Los datos expresan n.º (%), media ± desviación estándar o mediana [rango intercuartílico]. |
||||
Se observaron varias diferencias importantes en los hallazgos asociados a la intervención. Las disecciones coronarias leves, definidas como disecciones no limitantes de flujo tipos A–B y consideradas hallazgos angiográficos esperables tras la preparación o el inflado del BFA, ocurrieron con mayor frecuencia en el grupo Pantera Lux que en el SELUTION SLR (14,7 frente al 6,7%; p = 0,043). Las disecciones graves fueron poco frecuentes. Se observaron fenómenos de no-reflow solo en el grupo Pantera Lux (5 en total), lo cual representa el 1,6% de todas las lesiones (0,0 frente al 2,7% en cada grupo de tratamiento respectivamente; p = 0,036). No se registraron muertes perioperatorias en ningún grupo.
Resultados clínicos a 1 año
El seguimiento clínico a los 12 meses estuvo disponible para todos los pacientes y el angiográfico se realizó en el 35,4% de las lesiones (n = 91) a criterio del hemodinamista y no estaba protocolizado. A nivel de paciente, las tasas globales de episodios clínicos adversos fueron bajas (tabla 4). La mortalidad por cualquier causa ocurrió en el 2,3% de los pacientes, la mortalidad cardiovascular en el 1,6% y el IM en el 2,3%. La tasa compuesta global de MACE fue del 5,8%, sin diferencias estadísticamente significativas entre el SELUTION SLR y el Pantera Lux (2,9 frente al 7,8%; p = 0,168). A nivel de lesión, el FLD ocurrió en el 3,8% de las lesiones, una vez más, sin diferencias significativas entre los 2 grupos (2,3 frente al 5,8%; p = 0,252). La RLD fue infrecuente registrándose en el 0,9% de las lesiones, sin diferencias entre los dispositivos. La figura 1 muestra las curvas de supervivencia de Kaplan-Meier correspondientes a los MACE, la mortalidad cardiovascular y el IM.
Tabla 4. Episodios durante el seguimiento
| Resultados | Población | SELUTION SLR | Pantera Lux | p |
|---|---|---|---|---|
| Resultados orientados al paciente | N = 257 | N = 104 | N = 153 | |
| Mortalidad por cualquier causa | 6 (2,3) | 1 (0,9) | 5 (3,2) | 0,574 |
| Mortalidad cardiovascular | 4 (1,6) | 1 (0,9) | 3 (1,9) | 0,410 |
| IM | 6 (2,3) | 1 (0,9) | 5 (3,2) | 0,574 |
| RNP por angina | 5 (1,9) | 1 (0,9) | 4 (2,6) | 0,630 |
| MACE (mortalidad cardiovascular + IM + RNP) | 15 (5,8) | 3 (2,9) | 12 (7,8) | 0,168 |
| Resultados orientados a la lesión | N = 316 | N = 133 | N = 183 | |
| FLD (mortalidad CV + IM del vaso diana + RLD) | 12 (3,8) | 3 (2,3) | 9 (5,8) | 0,252 |
| RLD | 3 (0,9) | 1 (0,8) | 2 (1,1) | 0,721 |
| Control angiográfico | N = 91 | N = 34 | N = 57 | |
| Restenosis (> 50% del diámetro) | 7 (7,7) | 1 (2,9) | 6 (10,5) | 0,229 |
| Remodelado positivo (> 50% de ganancia luminal) | 22 (24,2) | 12 (35,3) | 10 (17,5) | 0,097 |
|
FLD: fracaso de la lesión diana; IM: infarto de miocardio; MACE: episodios cardiovasculares adversos mayores; RLD: revascularización de la lesión diana; RNP: revascularización no programada. Los datos expresan n (%). |
||||
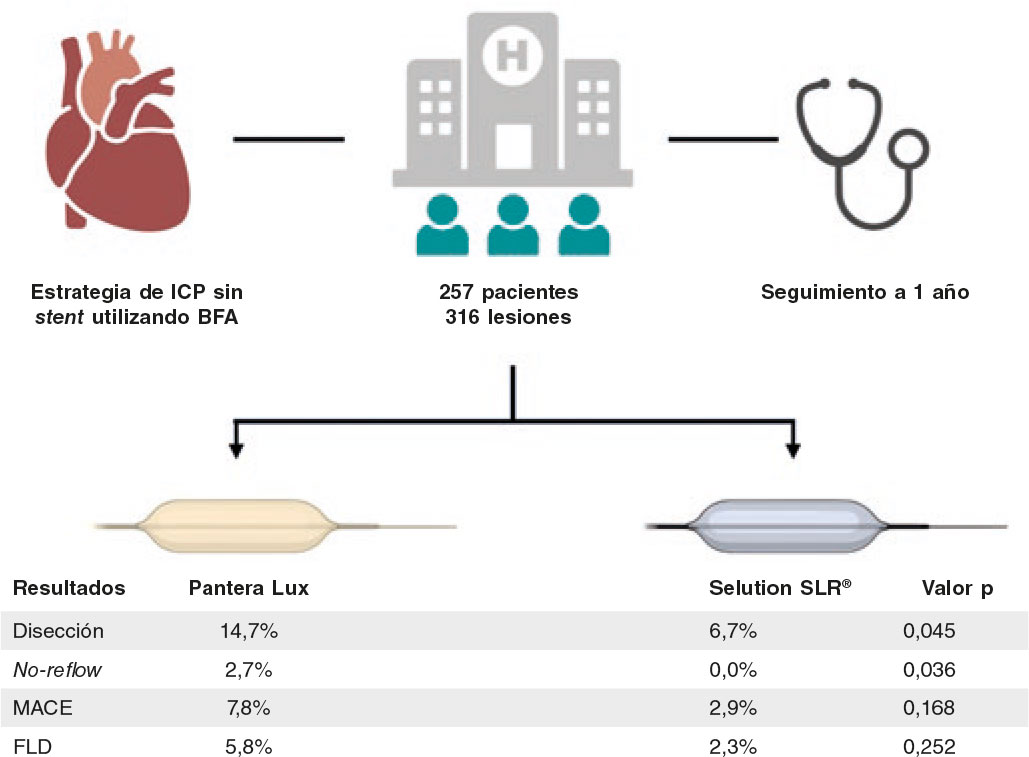
Figura 1. Curvas de supervivencia de Kaplan-Meier para MACE (A), mortalidad CV (B) e IM (C) tras 1 año de seguimiento. CV: cardiovascular; MACE: episodios cardiovasculares adversos mayores; IM: infarto de miocardio.
Entre las lesiones sometidas a angiografía de repetición, se diagnosticó reestenosis en el 7,7% de los casos, sin diferencias relevantes entre los distintos tipos de balón. El remodelado vascular positivo fue numéricamente más frecuente en las lesiones tratadas con el SELUTION SLR (35,3 frente al 17,5%; p = 0,097), aunque la muestra fue limitada por el carácter oportunista del seguimiento.
Un análisis por subgrupos según el diámetro del vaso de referencia reveló que el 18,7% de las lesiones fueron tratadas en vasos ≥ 3 mm (tabla S1). Desde el punto de vista de la propia intervención, las arterias de gran calibre no presentaron tasas más altas de disecciones leves (tipos A y B) (18,6 frente al 10,1%; p = 0,066), pero sí de implante de stent de rescate (18,6 frente al 7,8%; p = 0,011) (los motivos para implantar dichos stents se resumen en la tabla S2). A pesar de ello, no se observaron diferencias en los resultados de seguridad, como disecciones graves, roturas coronarias o no-reflow. Además, los resultados orientados a la lesión, incluido el FLD y la RLD, fueron bajos y parecidos entre los grupos. Se debe mencionar que solo se registró 1 episodio de FVD en el grupo con arterias grandes (1 paciente tratado con el Pantera Lux). Estas observaciones por subgrupos se deben interpretar como exploratorias, ya que el estudio no contó con el potencial estadístico necesario para realizar pruebas de interacción y las tasas de episodios fueron bajas.
DISCUSIÓN
En este registro prospectivo de la práctica clínica real que compara el BLS SELUTION SLR con el BLP Pantera Lux para el tratamiento de lesiones coronarias de novo, ambos dispositivos tuvieron tasas bajas y comparables de eventos clínicos a los 12 meses (figura 2). La población del estudio incluyó pacientes complejos y no seleccionados, y a pesar de las limitaciones propias del diseño observacional unicéntrico del estudio, los hallazgos contribuyen al creciente cuerpo de evidencia que avala las estrategias con BFA para el tratamiento de lesiones de novo seleccionadas.
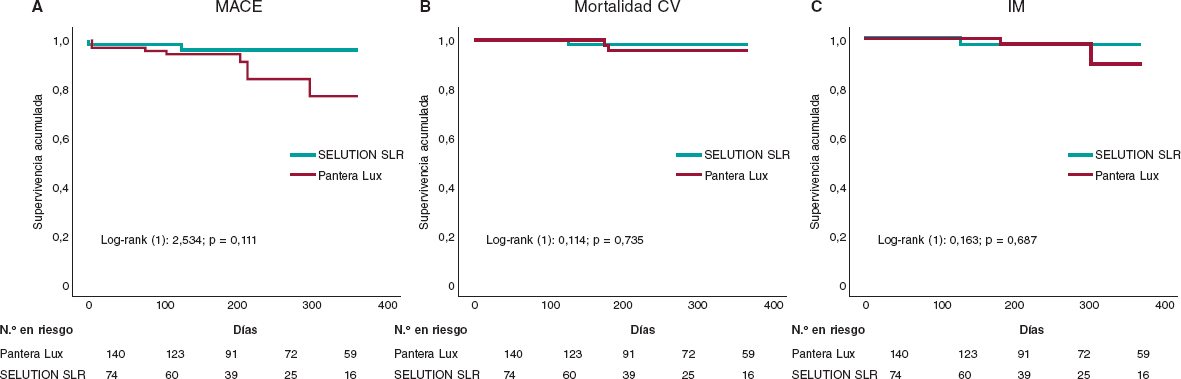
Figura 2. Figura central. Diseño del estudio y principales resultados. Un total de 257 pacientes con 316 lesiones coronarias de novo recibieron tratamiento mediante una estrategia de intervención coronaria percutánea sin implante de stent con BFA y seguimiento a 1 año. Los resultados se compararon entre las plataformas Pantera Lux (BLP) y SELUTION SLR (BLS). Esta última tuvo menos complicaciones asociadas a la intervención, incluidas tasas más bajas de disección coronaria y no-reflow, con resultados clínicos parecidos durante el seguimiento. CV: cardiovascular; FLD: fracaso de la lesión diana. ICP: intervención coronaria percutánea; IM: infarto de miocardio; MACE: episodios cardiovasculares adversos mayores.
Los resultados de nuestro estudio aportan información relevante sobre el rendimiento de los BFA con sirolimus en la práctica clínica real, en particular sobre la nueva plataforma SELUTION SLR, en el tratamiento de lesiones coronarias de novo. Los hallazgos son dobles: en primer lugar, el SELUTION SLR mostró un perfil de seguridad y eficacia parecido al de un BLP consolidado; y, en segundo lugar, en líneas generales, los resultados fueron consistentes con independencia del diámetro del vaso, sin descensos significativos del rendimiento entre arterias de pequeño y gran calibre.
La principal observación del presente análisis es que el SELUTION SLR obtuvo resultados clínicos similares al Pantera Lux con, además, menos hallazgos asociados a la propia intervención tales como disecciones leves no limitantes de flujo y no-reflow. Este hallazgo podría reflejar diferencias en las propiedades mecánicas o en las características del recubrimiento farmacológico de ambas plataformas. No obstante, teniendo en cuenta que factores tales como la preparación de la lesión, la gravedad de la calcificación, la relación balón-arteria y la técnica del hemodinamista influyen notablemente en las tasas de disección y que dichos factores no fueron controlados ni ajustados en el presente análisis, esta interpretación sigue siendo meramente especulativa. Además, las disecciones angiográficas leves tipo A–B se consideran, por regla general, hallazgos esperables y benignos de la angioplastia con BFA en presencia de un grado de flujo TIMI 3 y en ausencia de recoil significativo. Documentos de consenso recientes indican que estas disecciones no suelen precisar implante de stent y que incluso podrían vehicular la transferencia del fármaco. Se debe mencionar que los 5 casos de no-reflow ocurrieron en lesiones tratadas con el Pantera Lux, una observación que coincide con trabajos preclínicos y clínicos previos que documentan el comportamiento embólico de las partículas cristalinas de paclitaxel6. Aunque esta explicación mecanística es biológicamente plausible, es preciso realizar más estudios en seres humanos que ayuden a confirmar esta asociación. Teniendo en cuenta el reducido número de eventos observados en ambos grupos, la relevancia clínica de estos hallazgos sigue rodeada de incertidumbre.
El paclitaxel lleva siendo la base del tratamiento de la EC con BFA desde hace más de una década, principalmente por sus propiedades lipofílicas, su rápida captación tisular y su potente efecto antiproliferativo7. No obstante, cuestiones cada vez más preocupantes como la cicatrización tardía, la posible toxicidad y la seguridad a largo plazo han impulsado el desarrollo de balones con agentes antiproliferativos alternativos8. El sirolimus, aunque es más hidrofílico y precisa sistemas de liberación innovadores para garantizar una absorción sostenida en la pared arterial, ha demostrado una mayor biocompatibilidad, mejores propiedades de cicatrización endotelial y una menor respuesta inflamatoria en estudios preclínicos y fases clínicas iniciales. No obstante, los resultados del estudio TRANSFORM I han sido decepcionantes9. Al no ser tan citotóxico, quedó claro en este ensayo que las plataformas basadas en sirolimus debían garantizar una liberación sostenida del fármaco en la arteria durante un periodo de tiempo prolongado, convirtiéndose en un «balón farmacoactivo» más que en un «balón recubierto de fármaco». Por eso el SELUTION SLR incorpora una tecnología patentada de microreservorios con polímeros biodegradables para facilitar la liberación sostenida de sirolimus durante 60-90 días, imitar la cinética de liberación de los SFA de segunda generación y garantizar la actividad del fármaco durante el ciclo tradicional de reestenosis de las coronarias tras el barotrauma del balón9,10.
En nuestra cohorte de vasos pequeños y grandes, el éxito de la intervención y los resultados a corto plazo orientados a la lesión, concretamente el FLD y la RLD, fueron bajos y estadísticamente similares entre ambas plataformas, SELUTION SLR y Pantera Lux. Estas observaciones coinciden con los datos del ensayo PRESTIGE sobre pérdida luminal tardía (PLT) y tasas de reestenosis binaria no inferiores con el SELUTION SLR frente a un BFA con paclitaxel en una cohorte más pequeña con lesiones de novo y reestenosis intrastent11. Observamos tasas muy bajas de RLD (el 0,9% de las lesiones tratadas). Pensamos que este hallazgo probablemente sea multifactorial. En primer lugar, se trató de una población seleccionada en la que la mayoría de los vasos tratados eran pequeños (< 3,0 mm). En vasos pequeños, la cantidad de miocardio en riesgo es limitada y tanto los fracasos de la intervención como las oclusiones tardías pueden permanecer clínicamente silentes y, por ende, sin diagnosticar. En nuestro análisis por subgrupos no hallamos diferencias en la RLD entre vasos pequeños y grandes; no obstante, nuestro tamaño muestral carece del potencial estadístico necesario para detectar tales diferencias. Se debe mencionar que en el estudio REC-CAGEFREE I las tasas más altas de episodios en vasos grandes fueron las que condicionaron los resultados del estudio12. En segundo lugar, el seguimiento angiográfico no fue obligatorio según protocolo y reconocemos que la reestenosis asintomática o la oclusión tardía del vaso podrían haber pasado inadvertidas o no haber sido distribuidas equitativamente entre los grupos de tratamiento.
Casi toda la evidencia que avala el uso del BLP procede de grandes ensayos aleatorizados como el PEPCAD II, el FEMPAC y el BELLO que proporcionaron datos comparativos robustos en diversos subgrupos de lesiones y territorios anatómicos13-15. No obstante, los BLP no están exentos de limitaciones, incluidas preocupaciones asociadas a episodios trombóticos tardíos, citotoxicidad dependiente de la dosis y disfunción vasomotora y endotelial secundaria16. De hecho, el perfil de toxicidad de los BLP se hizo evidente en pacientes tratados por oclusiones coronarias totales crónicas (OTC), en quienes se observaron aneurismas coronarios tardíos tras la ICP por la aplicación de > 1 BLP en el mismo territorio, dado que el paclitaxel tiene una ventana terapéutica muy estrecha, o bien por la liberación del fármaco en segmentos de falsa luz y su aplicación directa sobre la capa de músculo liso vascular17. Además, estudios en animales han revelado que, aunque el BLP y el BLS reducen de manera similar la formación neointimal, la pérdida de la capa muscular media es mayor con el primero, lo cual subraya su mayor perfil de toxicidad16. Asimismo, diversos informes han descrito la embolización de cristales de paclitaxel en territorios vasculares distales tras el inflado del balón en tejidos periféricos y miocárdicos18,19. Este fenómeno explicaría la incidencia más alta de no-reflow del grupo BLP de nuestro estudio.
El rendimiento diferencial de los BFA en coronarias pequeñas frente a grandes es otra consideración relevante. Tradicionalmente, los vasos pequeños suponen un mayor desafío para los SFA por el mayor riesgo de reestenosis, mayor proliferación neointimal y capacidad limitada de expansión20. Al evitar implantes permanentes y la respuesta a cuerpo extraño asociada, los BFA son especialmente adecuados para intervenciones en vasos pequeños. Nuestro análisis confirma esta ventaja, con tasas bajas de FLD y RLD en arterias pequeñas y sin un aumento significativo de complicaciones asociadas a la intervención frente a vasos mayores. De hecho, la tasa global de MACE al año fue del 5,8%, que está dentro de los márgenes de las plataformas SFA actuales, con una excepción: el stent FireBird del ensayo REC-CAGEFREE I. En dicho estudio, los pacientes con lesiones coronarias de novo tratados con BLP (Swide) presentaron una tasa de MACE a los 2 años del 6,4% y los tratados con el stent FireBird, un stent liberador de sirolimus, una tasa de MACE a los 2 años del 3,4%, claramente inferior a la esperada para plataformas SFA12. El buen rendimiento de los SFA en ese estudio probablemente se debió a la inclusión de lesiones simples y tasas altas de técnicas de modificación de placa previo al implante del stent (los balones de tallado y scoring se emplearon en > 60% de los casos), lo cual sugiere que una adecuada preparación de la placa no solo resulta esencial para los resultados de la ICP con BFA, sino que también parece mejorar los resultados en el contexto de la ICP con SFA.
Resulta interesante que el subgrupo de vasos grandes de nuestra cohorte mostró una tasa más alta de implante de SFA de rescate (18,6 frente al 7,8%; p = 0,011), a pesar de tener una gravedad angiográfica basal y características de lesión parecidas. Este hallazgo podría deberse a un sesgo de la propia intervención, al hecho de que los hemodinamistas hubiesen sido más propensos a implantar stents en vasos grandes ante los resultados aparentemente subóptimos con BFA o a verdaderas diferencias en la respuesta biomecánica y distensibilidad de la pared vascular entre distintos calibres. En cualquier caso, estos hallazgos no se tradujeron en diferencias en los objetivos de seguridad ni en los resultados clínicos a corto plazo, lo cual resalta la adaptabilidad de la intervención y la seguridad de un abordaje solo con BFA en arterias grandes cuando se hace adecuadamente.
En el ensayo SELUTION DeNovo (NCT04859985)21, una estrategia basada en el BLS SELUTION SLR con implante de stent condicional alcanzó una tasa de FVD a 1 año en torno al 5,3 frente al 4,4% en el grupo con SFA sistemático, cumpliendo, así, con el margen preespecificado de no inferioridad. Se debe mencionar que casi el 80% de los pacientes aleatorizados al grupo SELUTION fueron tratados con éxito sin implante de stent, lo cual refuerza la viabilidad del abordaje «leave-nothing-behind» en lesiones de novo bien preparadas. Estos resultados coinciden con las observaciones de nuestro registro, donde el SELUTION SLR tuvo resultados clínicos similares a su comparador directo, el BLP Pantera Lux, con menos alteraciones asociadas a la intervención como disecciones leves y no-reflow.
Aunque los hallazgos del ensayo SELUTION DeNovo21 avalan el perfil de seguridad y eficacia del SELUTION en un entorno aleatorizado y controlado, se debe mencionar que el estudio incluyó a pacientes cuidadosamente seleccionados sin enfermedad del tronco común izquierdo, IAMCEST, OTC ni otras anatomías de alto riesgo, mientras que nuestro registro refleja la complejidad de lesiones de la práctica clínica real y la selección de dispositivos guiada por el hemodinamista. En este sentido, aunque el rendimiento de la intervención y clínico del SELUTION en este estudio parece direccionalmente coherente con DeNovo, la extrapolación debe realizarse con cautela dadas las diferencias en los criterios de inclusión, los perfiles de lesión y la naturaleza no aleatorizada de nuestra base de datos. Conjuntamente, ambas refuerzan el potencial del SELUTION SLR como estrategia viable sin implante de stent y subrayan la necesidad de realizar ensayos clínicos aleatorizados adicionales con criterios de inclusión más amplios y seguimientos más largos para determinar durabilidades a largo plazo por encima de 1 año. Es imperativo realizar estudios aleatorizados de mayor tamaño con objetivos clínicos ampliados para confirmar la eficacia y durabilidad a largo plazo de los BLS, sobre todo, en contextos anatómicos complejos como bifurcaciones, enfermedad difusa y poblaciones de alto riesgo con diabetes o enfermedad renal crónica.
Limitaciones
La interpretación de los resultados debe compensar las fortalezas de un diseño con pacientes no seleccionados con las debilidades propias de los registros observacionales. La ausencia de aleatorización introduce la posibilidad de confusión por indicación, especialmente en torno a la selección del dispositivo y las decisiones de implante de stent de rescate. Se debe mencionar que las tasas de eventos clínicos de este análisis fueron bajas en ambos dispositivos, lo cual limita su potencial estadístico para la detección de diferencias pequeñas o moderadas y hace que los análisis por subgrupos sean descriptivos más que inferenciales. Teniendo en cuenta el diseño observacional del estudio y el bajo número de eventos clínicos, no se realizó ajuste formal mediante puntuación de propensión, lo cual limita la inferencia causal pese a la prevalencia basal comparable de marcadores clave de complejidad. Además, el seguimiento angiográfico fue oportunista y no obligatorio por protocolo, lo cual podría introducir sesgo de verificación, ya que los pacientes que regresaron para someterse a una angiografía podrían haber sido muy distintos de los que no lo hicieron. A pesar de estas limitaciones, la consistencia de los hallazgos clínicos y las ventajas de la intervención observadas, avalan la viabilidad de una estrategia con balón liberador de sirolimus en lesiones de novo bien preparadas. Por último, dada la naturaleza del estudio, nuestros resultados son principalmente generadores de hipótesis más que confirmatorios, razón por la cual se necesitan estudios de mayor tamaño que validen nuestras observaciones.
CONCLUSIONES
En conclusión, el SELUTION SLR tuvo resultados clínicos a 12 meses parecidos a los del Pantera Lux y menos alteraciones asociadas a la intervención y tendencias angiográficas numéricamente favorables. Estos resultados refuerzan el papel de los BFA como estrategia viable sin implante de stent en lesiones de novo bien seleccionadas y avalan la evaluación continua de las tecnologías BFA basadas en sirolimus en ensayos clínicos aleatorizados de mayor tamaño.
CONSIDERACIONES ÉTICAS
La aprobación ética se obtuvo del comité de ética institucional. El estudio se llevó a cabo de conformidad tanto con los criterios establecidos en la Declaración de Helsinki como con las guías SAGER.
DECLARACIУN SOBRE EL USO DE INTELIGENCIA ARTIFICIAL
Se utilizó un modelo extenso de lenguaje para mejorar la legibilidad y fluidez del texto.
CONTRIBUCIУN DE LOS AUTORES
D. Faria fue responsable del diseño, recogida de datos, análisis estadístico y redacción del estudio. D. Neves fue responsable de la revisión y redacción del estudio. L. Hamann se encargó de la recogida de datos y J. Guedes, J. Bispo, F. Soares y H. Vinhas, de la revisión del manuscrito.
CONFLICTO DE INTERESES
D. Faria declara haber recibido honorarios como ponente de Cordis. H. Vinhas declara haber recibido honorarios como ponente de Cordis. F. Soares declara recibido honorarios como consultor de Cordis y Biotronik. Los demás autores no declararon ningún conflicto de intereses.
FINANCIACIÓN
Ninguna.
¿QUÉ SE SABE DEL TEMA?
- Los BFA son una opción terapéutica sin implante de stent establecida para el tratamiento de lesiones coronarias seleccionadas y la amplia evidencia clínica existente avala el uso de BLP.
- Aunque, recientemente, se han desarrollado tecnologías BLS para resolver las posibles limitaciones de las plataformas basadas en paclitaxel, sigue habiendo pocos datos comparativos en la práctica clínica real en lesiones coronarias de novo.
¿QUÉ APORTA DE NUEVO?
- En esta cohorte prospectiva de 257 pacientes con enfermedad coronaria de novo, el BLS SELUTION SLR tuvo resultados clínicos similares al año frente al BLP Pantera Lux y menos complicaciones asociadas a la intervención.
- Estos hallazgos avalan el perfil de seguridad y la viabilidad del BLS como estrategia terapéutica sin implante de stent y subrayan la necesidad de confirmación en ensayos clínicos aleatorizados.
BIBLIOGRAFÍA
1. Alfonso F, Byrne RA, Scheller B, van Belle E, Mehilli J. Drug-coated balloon angioplasty for in-stent restenosis:pros and cons. EuroIntervention. 2025; 21:102-104.
2. Cortese B, Di Palma G, Guimaraes MG, et al. Drug-Coated Balloon Versus Drug-Eluting Stent for Small Coronary Vessel Disease:PICCOLETO II Randomized Clinical Trial. JACC Cardiovasc Interv. 2020;13:2840-2849.
3. Jeger RV, Farah A, Ohlow MA, et al. BASKET-SMALL 2 Investigators. Drug-coated balloons for small coronary artery disease (BASKET-SMALL 2):an open-label randomised non-inferiority trial. Lancet. 2018;392:849-856.
4. Sedhom R, Hamed M, Elbadawi A, et al. Outcomes With Limus- vs Paclitaxel-Coated Balloons for Percutaneous Coronary Intervention:Meta-Analysis of Randomized Controlled Trials. JACC Cardiovasc Interv. 2024;17: 1533-1543.
5. Madanchi M, Cioffi GM, Attinger-Toller A, et al. Metal free percutaneous coronary interventions in all-comers:First experience with a novel sirolimus-coated balloon. Cardiol J. 2022;29:906-916.
6. Kawai K, Kolodgie FD, Kawakami R, et al. Vascular Response, Downstream Effect, and Pharmacokinetics After Sirolimus- and Paclitaxel-Coated Balloons in Porcine Coronary Arteries. Catheter Cardiovasc Interv. 2025;105: 1434-1444.
7. Loh JP, Waksman R. Paclitaxel drug-coated balloons:a review of current status and emerging applications in native coronary artery de novo lesions. JACC Cardiovasc Interv. 2012;5:1001-1012.
8. Shin D, Singh M, Shlofmitz E, et al. Paclitaxel-coated versus sirolimus-coated balloon angioplasty for coronary artery disease:A systematic review and meta-analysis. Catheter Cardiovasc Interv. 2024;104: 425-436.
9. Ninomiya K, Serruys PW, Colombo A, et al. A Prospective Randomized Trial Comparing Sirolimus-Coated Balloon With Paclitaxel-Coated Balloon in De Novo Small Vessels. JACC Cardiovasc Interv. 2023; 16:2884-2896.
10. Costa MA, Simon DI. Molecular basis of restenosis and drug-eluting stents. Circulation. 2005;111:2257-2273.
11. Costa RA, Mandal SC, Hazra PK, et al. Sirolimus-Coated Balloon With a Microsphere-Based Technology for the Treatment of De novo or Restenotic Coronary Lesions. Cardiovasc Revasc Med. 2022;45:18-25.
12. Gao C, He X, Ouyang F, et al. Drug-coated balloon angioplasty with rescue stenting versus intended stenting for the treatment of patients with de novo coronary artery lesions (REC-CAGEFREE I):an open-label, randomised, non-inferiority trial. Lancet. 2024;404:1040-1050.
13. Unverdorben M, Vallbracht C, Cremers B, et al. Paclitaxel-coated balloon catheter versus paclitaxel-coated stent for the treatment of coronary in-stent restenosis:the three-year results of the PEPCAD II ISR study. EuroIntervention. 2015;11:926-34.
14. Latib A, Colombo A, Castriota F, et al. A randomized multicenter study comparing a paclitaxel drug-eluting balloon with a paclitaxel-eluting stent in small coronary vessels:the BELLO (Balloon Elution and Late Loss Optimization) study. J Am Coll Cardiol. 2012;60:2473-2480.
15. Werk M, Langner S, Reinkensmeier B, et al. Inhibition of restenosis in femoropopliteal arteries:paclitaxel-coated versus uncoated balloon:femoral paclitaxel randomized pilot trial. Circulation. 2008;118:1358-1365.
16. Nakamura T, Brott BC, Brants I, et al. Vasomotor function after paclitaxel-coated balloon post-dilation in porcine coronary stent model. JACC Cardiovasc Interv. 2011;4:247-255.
17. Jun EJ, Shin ES, Kim B, et al. Coronary artery aneurysm formation after paclitaxel-coated balloon-only intervention for de novo coronary chronic total occlusion. Front Cardiovasc Med. 2023;9:1039316.
18. Kawai K, Kolodgie FD, Kawakami R, et al. Vascular Response, Downstream Effect, and Pharmacokinetics After Sirolimus- and Paclitaxel-Coated Balloons in Porcine Coronary Arteries. Catheter Cardiovasc Interv. 2025;105: 1434-1444.
19. Boitet A, Grassin-Delyle S, Louedec L, et al. An Experimental Study of Paclitaxel Embolisation During Drug Coated Balloon Angioplasty. Eur J Vasc Endovasc Surg. 2019;57:578-586.
20. Giustino G, Colombo A, Camaj A, et al. Coronary In-Stent Restenosis:JACC State-of-the-Art Review. J Am Coll Cardiol. 2022;80:348-372.
21. Spaulding C, Krackhardt F, Bogaerts K, et al. Comparing a strategy of sirolimus-eluting balloon treatment to drug-eluting stent implantation in de novo coronary lesions in all-comers:Design and rationale of the SELUTION DeNovo Trial. Am Heart J. 2023;258:77-84.

